
Hitzetode, Flutkatastrophen, eine höhere Pollen- und Allergiebelastung – auch in Deutschland bekommen wir mehr und mehr die Auswirkungen des Klimawandels zu spüren. Doch auch Stoffwechselerkrankungen wie Diabetes mellitus können sich besonders durch Hitzewellen massiv verschlechtern, wie die Autor*innen einer jüngst veröffentlichten Review betonen.
Eine der zentralen Ursache hierfür ist, dass bei Menschen mit Diabetes die körperlichen Anpassungsprozesse an Hitze beeinträchtigt sind. Das bedeutet, dass sowohl die Funktion der Schweißdrüsen als auch die Regulation der Blutgefäßspannung nicht völlig normal funktioniert. Zudem kann es sein, dass die Gefäßerweiterung, die infolge der Hitze auftritt, gestört sein kann – das wiederum reduziert letztlich eine optimale Anpassung an die Hitze.
Klimawandel: besonders Insulinpflichtige sollten aufpassen
Zudem erhöht sich bei insulinpflichtigen Patient*innen erhöht sich außerdem das Risiko für eine Unterzuckerung, der sog. Hypoglykämie. Das liegt daran, dass durch den hitzebedingt erhöhten Blutfluss das Insulin schneller im Körper verteilt und aufgenommen wird. Problematisch sei auch, dass Insulin und orale Antidiabetika sensibel auf höhere Temperaturen reagieren: so verlieren z. B. alle verfügbaren Insuline bei über 30° C ihre Wirkung. Aber auch bei Typ-2-Diabetiker*innen, die nicht gut mit oralen Antidiabetika eingestellt sind, kann es stattdessen zu Hyperglykämien kommen, also zu (zu) hohem Blutzucker. Besonders gefährdet sind in diesem Zusammenhang Menschen, die zusätzlich zu Diabetes noch bspw. an Herz-Kreislauf-Erkrankungen leiden.
Gerade deshalb ist die Politik gefordert, um Risikogruppen wie die gut 8 Millionen Diabetiker*innen in Deutschland so gut wie möglich zu schützen.
Quelle: Natalia G. Vallianou u. a. (2021): Diabetes mellitus in the era of climate change. In: Diabetes & Metabolism 47/4.
Forschungsübersicht zu Diabetes mellitus
In dieser Forschungstabelle möchten wir Ihnen einen Überblick über die aktuelle Studienlage zum Thema Diabetes mellitus geben, damit Sie sich selbst einen Eindruck über die derzeitige Forschungssituation machen können. Selbstverständlich erheben wir aber keinen Anspruch auf Vollständigkeit, sondern können hier nur einen kleinen Einblick geben. Die Tabelle zeigt, auf welche Krankheiten Diabetes Einfluss hat und umgekehrt.
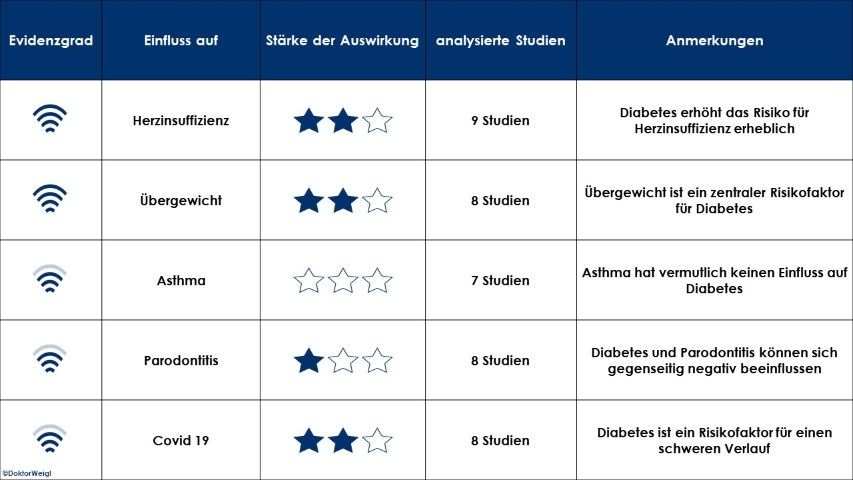
Studienauswahl
In der linken Spalte finden Sie den Evidenzgrad. Der Evidenzgrad zeigt an, welche Qualität die analysierten Studien haben. Man könnte sagen: Je höher der Evidenzgrad desto aussagekräftiger ist auch das Studienergebnis. In der zweiten Spalte finden Sie das Organ, das Körperteil, den Vorgang im Körper usw., für den die jeweilige Stoffwirkung untersucht wurde. Möglich ist auch der umgekehrte Fall, dass in der zweiten Spalte ein Supplement aufgelistet wird. Wie stark die Wirkung dieses Stoffes von der Forschung eingeschätzt wird, zeigt die dritte Spalte. In der vierten Spalte zeigen wir Ihnen, wie viele Studien wir uns für Sie angeschaut haben. In der letzten Spalte geben wir Ihnen noch kurze Anmerkungen mit auf dem Weg, damit Sie die Studienlage etwas besser einschätzen können.
Abschließend möchten wir noch darauf aufmerksam machen, dass Wissenschaft und Forschung ständigem Wandel unterliegen. Neue Erkenntnisse können bspw. eine Überarbeitung bestehender Leitlinien erfordern und medizinische Behandlungsmaßnahmen verändern. Wir versuchen mit unseren Artikeln, Sie auf dem neuesten Stand der Forschung zu halten und geben die wichtigsten Erkenntnisse und Schlussfolgerungen wertungsfrei wider. Im Folgenden finden Sie außerdem noch eine Auswahl der Studien, die wir für Sie analysiert haben. Gerne können Sie sich diese Studien selbst ansehen.
Michael Lehrke & Nikolaus Marx (2017): Diabetes Mellitus and Heart Failure. In: American Journal of Cardiology 120, S. 37–47.
Yue Zhou u. a. (2021): Obesity and diabetes as high-risk factors for severe coronavirus disease 2019 (Covid-19). In: Diabetes/Metabolism Researches and Reviews 37/2.
Marion J. Franz u. a. (2015): Lifestyle weight-loss intervention outcomes in overweight and obese adults with type 2 diabetes: a systematic review and meta-analysis of randomized clinical trials. In: Journal of the Academy of Nutrition and Dietetics 115/9, S. 1447–1463.
Barbara Rogala u. a. (2020): Is there a relationship between asthma and diabetes? In: Journal of Asthma 57/12, S. 1332–1338.
P. M. Preshaw u. a. (2012): Periodontitis and diabetes: a two-way relationship. In: Diabetologia 55/1, S. 21–31.









Thomas Karbowski
23.11.2021 13:40Gut zu wissen, dass durch den hitzebedingt erhöhten Blutfluss das Insulin schneller im Körper verteilt und aufgenommen wird, was das Risiko der Unterzuckerung bei Diabetikern erhöht. Mein Onkel leidet an Diabetes seit frühem Kindesalter. Er wird bei Hitze besonders aufpassen, dass er nicht unterzuckert wird.