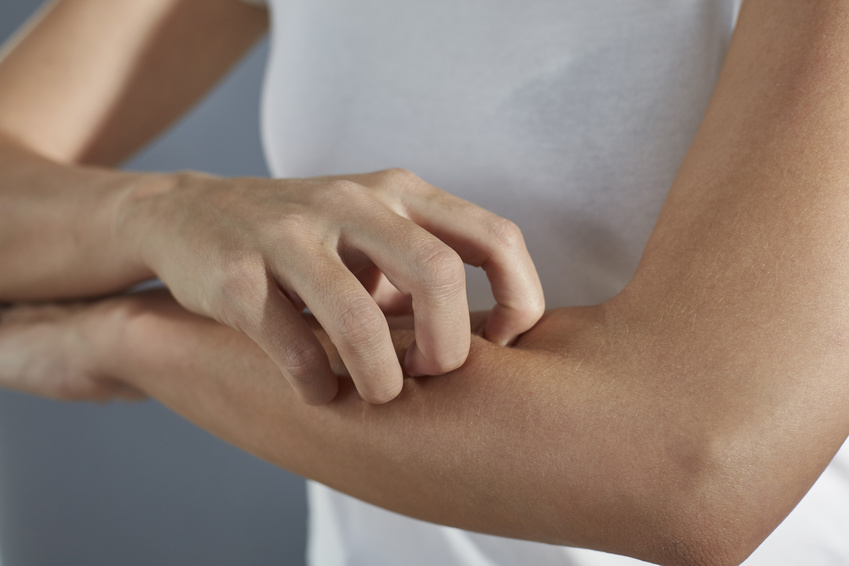
Neurodermitis ist eine unangenehme chronische Hauterkrankung, von der immer mehr Menschen betroffen sind. Innerhalb der letzten Jahrzehnte ist die Zahl der Patienten deutlich gestiegen. Leichte Formen der Krankheit lassen sich heutzutage weitestgehend händeln, bei schwerer Neurodermitis leiden Betroffene allerdings stark. Eine neue Therapieform gibt nun Hoffnung.
Neue Behandlungsmethode scheint vielversprechend
In Deutschland sind rund elf Prozent der Kinder im Vorschulalter, sowie zwischen ein und zwei Prozent der Erwachsenen von Neurodermitis betroffen. In vielen Fällen verläuft die Krankheit chronisch und schwer. Die typischen Symptome sind extrem trockene, schuppige und gerötete Haut. Meist kommt quälender Juckreiz hinzu. Sind die betroffenen Stellen auffällig, leiden viele Betroffene zudem unter der gesellschaftlichen Stigmatisierung.
Wirkungsvolle Therapien sind demnach dringend notwendig. Für schwere Fälle lagen diese bisher jedoch noch nicht vor. Wissenschaftler der Medizinischen Hochschule Hannover (MHH) und der Tierärztlichen Hochschule Hannover (TiHo) konnten kürzlich jedoch einen neuen Therapieansatz testen – und das erfolgreich. Die Ergebnisse wurden in der Fachzeitschrift „Journal of Allergy and Clinical Immunology“ veröffentlicht.
Schwerwiegende Neurodermitis nur begrenzt behandelbar
Die Ursachen von Neurodermitis sind vielseitig. Von Allergenen über hautreizende Stoffe und mikrobielle oder hormonelle Einwirkungen ist alles möglich. Sogar die Psyche kann die Entwicklung der Krankheit fördern. Bisher wird im Rahmen der Therapie mit der äußerlichen Anwendung von Kortison-Verbindungen und sogenannten Calcineurin-Inhibitoren gearbeitet. Besonders schwere Fälle haben bislang nur die Möglichkeit das Immunsuppressivum Cyclosporin oder den Antikörper Dupilumab einzunehmen. Diese haben jedoch zahlreiche Nebenwirkungen und sind gesundheitlich nicht unbedenklich.
Die Therapie mit Dupilumab ist kompliziert
Dupilumab wird seit circa einem Jahr speziell zur Hemmung der Botenstoffe von allergischen Entzündungen verwendet. Das Medikament stellt bereits einen großen Forschritt im Bezug auf die Behandlung von schwer betroffenen Personen dar. Jedoch ist es allein nicht ausreichend, um die Patienten von ihren Beschwerden zu befreien. Des Weiteren muss der Stoff gespritzt werden, was vor allem für erkrankte Kinder eine Zumutung ist. Häufig werden die Spritzen nicht toleriert. Der neue Wirkstoff soll zukünftig oral eingenommen werden, was gerade für Kinder mit schwerer Neurodermitis eine enorme Entlastung bedeutet.
Das neue Medikament soll in Tablettenform angeboten werden. In Versuchen mit insgesamt 98 Probanden konnte die orale Anwendung bereits überzeugen: Das Hautbild verbesserte sich bereits nach deutlich. Bläschen, Rötungen und Kratzspuren konnten um mehr als 50 Prozent reduziert werden. Der Wirkstoff, ein „Histamin-4-Rezeptor-Blocker“, unterbricht den Entzündungsprozess und lindert so den Juckreiz. Dank der Substanz wird verhindert, dass Histamin an den entsprechenden Zellen wirken kann.
Histamin-4-Rezeptor hat wesentliche Bedeutung
Bereits seit 2005 weisen diverse Studienergebnisse darauf hin, dass der Histamin-4-Rezeptor eine Schlüsselrolle bei der Behandlung von Neurodermitis innehat. Seitdem wurde intensiv an der möglichen Anwendung bei entzündlichen Hautkrankheiten geforscht. Aktuell gehen die Wissenschaftler davon aus, dass die Wirksamkeit des Histamin-4-Rezeptor-Blockers unabhängig von den Ursachen der Neurodermitis ist. Es wird nun untersucht, welche Patientengruppen am besten von der neuen Therapieform profitieren können.
Im Rahmen der kürzlich durchgeführten Studie waren keine Nebenwirkungen feststellbar. Es wird nun unter Beteiligung des Forschungsteams aus Hannover eine umfassendere Studie mit rund 400 Probanden auf internationaler Basis starten. Auf diese Weise kann die ideale Dosierung des Wirkstoffes ermittelt werden, um Patienten zukünftig optimal behandeln zu können.
Quellen
- The Journal Of Allergy And Clinical Immunology: Efficacy and safety of the histamine H4 receptor antagonist ZPL-3893787 in patients with atopic dermatitis








Was denkst Du?