
„Cholesterin hat in der Gesellschaft einen schlechten Ruf: Allerdings ist hier eine differenzierte Betrachtung notwendig. Es gibt verschiedene Cholesterin-Arten, die sich unterschiedlich auf unseren Körper auswirken.“ — Dr. Dr. Tobias Weigl
Von Medizinern geprüft und nach besten wissenschaftlichen Standards verfasst
Dieser Text wurde gemäß medizinischer Fachliteratur, aktuellen Leitlinien und Studien erstellt und von einem Mediziner vor Veröffentlichung geprüft.
Quellen ansehenCholesterin wird in unserem Körper über verschiedene Träger, den sog. ‚Lipoproteinen‘ im Blut verteilt. Bekannte Lipidproteine sind beispielsweise das LDL oder das HDL. Aufgrund unterschiedlicher Gründe – unausgewogene Ernährung, Übergewicht, Vorerkrankungen oder genetische Prädispositionen – kann es dazu kommen, dass zu viel Cholesterin im Körper kursiert. Das überschüssige LDL-Cholesterin kann nicht schnell genug abgebaut werden, sodass es sich in Form von Plaques in den Blutgefäßen ablagert. Folgen sind eine Arteriosklerose, die schließlich weitere Herzkreislauf-Erkrankungen wie eine koronare Herzerkrankung, Angina Pectoris oder einen Herzinfarkt nach sich ziehen kann!
Ein dauerhaft zu hoher Cholesterinwert sollte demnach vermieden werden. In erster Linie eignen sich hierfür eine Veränderung des Lebensstils, bspw. über eine bewusste und cholesterinarme Ernährung. Auch ausreichende Bewegung ist hilfreich. In einigen Fällen, in denen bspw. das Risiko einer Herzkreislauf-Erkrankung besteht, bietet sich die Gabe von Medikamenten an, die entweder die Produktion von Cholesterin oder die Aufnahme/ Ausscheidung regulieren.
Inhalte
- 1 Was ist Cholesterin?
- 2 Verschiedene Arten von Cholesterin: LDL, HDL und Triglyzerid
- 3 In welchen Nahrungsmitteln ist Cholesterin enthalten?
- 4 Erhöhtes Cholesterin: Hypercholesterinämie
- 5 Was tut der Arzt? Teil 1: Diagnose
- 6 Was tut der Arzt? Teil 2: Therapie
- 7 Wie kann ich erhöhte Cholesterin-Werte vermeiden?
- 8 Häufige Patientenfragen
- 9 Verwandte Themen
- 10 Quellen:
Was ist Cholesterin?
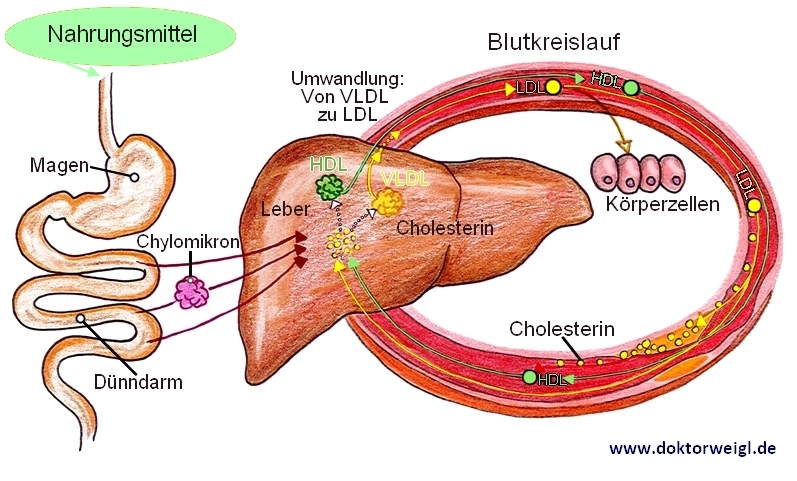
Cholesterin gehört zu der chemischen Gruppe der Fette und kommt sowohl im Körper als auch in unserer Nahrung vor. Der Name stammt aus dem Griechischen und setzt sich aus den beiden Begriffen für „Chole“ (die Galle) und „Stereos“ (fest) zusammen. Insgesamt 90 Prozent des Cholesterins wird im Körper selbst hergestellt, nur ein kleiner Teil gelangt über Nahrung in unseren Organismus. Cholesterin wird wie alle anderen Fette größtenteils über ein Trägermolekül im Blut transportiert – der Grund ist die mangelnde Wasserlöslichkeit von Fetten im Allgemeinen und Cholesterin im Besonderen. Diese chemische Konstruktion, die aus Eiweiß besteht und darüber hinaus mit Vitaminen angereichert ist, wird in der Fachsprache Lipoprotein genannt. Es gibt verschiedene Arten der Lipoproteine. Jedes Lipoprotein ist für einen anderen Transportweg verantwortlich:
- HDL (sog. ‚High Density Lipoprotein‘), vom Gewebe zur Leber
- LDL (sog. ‚Low Density Lipoprotein‘), vom Gewebe zur Leber sowie von der Leber zum Gewebe
- VLDL (sog. ‚Very Low Density Lipoprotein‘), von der Leber in anderes Gewebe
- Chylomikronen vom Darm in die Leber
- Gemeinsam mit Lecithin und Gallensäure in Form von Micellen, vom Gewebe zur Galle
Herstellung von Cholesterin
Die Synthese erfolgt in zwei Schritten in unserer Leber, allerdings ist grundsätzlich jede Körperzelle in der Lage, eigenständig Cholesterin herzustellen. Neben der Leber findet die Synthese aber hauptsächlich im Gehirn und dem Darm statt. Zunächst bildet der Körper im Rahmen des sog. ‚Mevalonatweg‘ aus ‚Acetyl-CoA‘ Isopren. Acetyl-CoA ist die Kurzform für eine chemische Variation der Essigsäure, welche für den Stoffwechsel essentiell ist und in verschiedenen Herstellungsprozessen involviert ist. Das entstandene Isopren ist eine ungesättigte Kohlenstoffverbindung. Aus dieser wandelt der Körper schließlich das Cholesterin um. Dieser zweite Schritt bildet die eigentliche Cholesterinbiosynthese.
Der Körper kann Cholesterin selbst nicht abbauen. Die Ausscheidung erfolgt deswegen über einen chemischen Umweg: Unser Organismus baut das Cholesterin in Gallensäure um. Diese kann problemlos ausgeschieden werden.
Aufgaben von Cholesterin
Tatsächlich benötigen wir Cholesterin für einige Aufgaben.
- Teil der Zellmembran, womit Cholesterin für Stabilität und Durchlässigkeit der Membran sorgt.
- Teil des Nervengewebes
- Teil der Synthese verschiedener Hormone wie Testosteron, Progesteron, Cortisol und Aldosteron
- Ausgangsstoff der Synthese von Gallensäure
- Ausgangsstoff der Synthese von Vitamin D
Unser Körper reguliert unseren Cholesterinwert eigenständig in Abhängigkeit von dem Bedarf; d.h. abhängig davon, wie viel Cholesterin für die genannten Aufgaben braucht.
Verschiedene Arten von Cholesterin: LDL, HDL und Triglyzerid
- LDL: LDL ist für sich genommen nicht schlecht. Allerdings weist ein hoher LDL-Wert im Blut darauf hin, dass wir zu viel Cholesterin in unserem Körper haben. Der Grund hierfür liegt in den Zellen. Normalerweise nehmen die Zielorgane in unserem Körper Cholesterin über sog. Rezeptoren an. Diese Schaltstellen befinden sich an den Organzellen. LDL-Cholesterin, haftet sich an die Rezeptoren, sodass es das Blutgefäßsystem verlassen kann. Es kommt zu Schwierigkeiten, wenn es nicht genug Rezeptoren an den Organen gibt. Das LDL bleibt dementsprechend in der Blutbahn und kann nicht weiter genutzt werden. Eine zu hohe LDL-Cholesterin-Konzentration kann für uns gefährlich werden, weil sich das LDL in unseren Blutgefäßen einlagert. „Schuld“ daran sind sog. Fresszellen, die das LDL-Cholesterin aufnehmen. Ablagerungen an den Gefäßwänden können Verkalkungen wie die Arteriosklerose befördern. Diese können schließlich zu lebensgefährliche Situationen wie Herzinfarkte führen! Da sich die LDL-Ablagerungen in den Blutgefäßen sammeln, nennen Mediziner LDL-Cholesterin Blutfett. Wie hoch Ihr LDL-Spiegel ist, ist teilweise auch genetisch vorbestimmt.
- Triglycerid: Einen weiteren Hinweis auf die Fettwerte – und somit auf Ihre Gesundheit – bietet der Triglycerid-Spiegel. Triglycerid ist selbst ein Fett und ist auch als Neutralfett bekannt. Triglycerid gibt es in verschiedenen molekularen Ausführungen. Triglycerid wird Ihnen bereits in verschiedenen Nahrungsmitteln begegnet sein: So ist es Teil von Fleisch, Käse oder Pflanzenöl. Tatsächlich benötigen Sie Triglycerid als Fettreserve im Körper. Triglycerid lagert sich, wie LDL-Cholesterin, in Ihren Blutgefäßen ab, wenn es zu viel von dem Fett in Ihren Blutbahnen gibt. Auch hier besteht die Gefahr von Arteriosklerose. Symptomatisch ist ein erhöhter Triglycerid-Wert bei Diabetikern sowie Menschen mit Übergewicht. Auch, wer Alkohol trinkt, erhöht seinen Triglycerid-Spiegel! Ein erhöhter Triglycerid-Spiegel muss nicht immer zwingend auf erhöhte, ungesunde Cholesterinwerte hindeuten. Als Fettreserve wird Triglycerid angezapft, wenn der Körper Energie benötigt. Wenn Sie also gerade dabei sind, abzunehmen, können Sie ebenfalls eine erhöhte Triglycerid-Konzentration im Blut haben!
- HDL: Jahrelang ging die Medizin von folgendem Gleichgewicht aus: Während ein hoher LDL-Cholesterin-Wert besorgniserregend ist, ist ein hoher HDL-Wert ein gutes Zeichen. Der Grund ist die Aufgabe, die HDL übernimmt. Es agiert als eine Art Müllschlucker: HDL nimmt das Zuviel an Cholesterin nämlich auf. HDL transportiert das überschüssige Cholesterin in die Leber. Diese wandelt das Cholesterin in Gallensäure um, welche wiederum in der Gallenblase benötigt wird. Neuere Studien zeigen, dass diese Schwarz-Weiß-Darstellung nicht der Realität entspricht. Tatsächlich ist auch das HDL-Cholesterin ein Indikator für die Zahl des Cholesterins in Ihrem Blut.
In welchen Nahrungsmitteln ist Cholesterin enthalten?
Fette wie Cholesterin sind in der Regel Teil unseres Speiseplanes. Besonders viel Cholesterin findet sich in Eigelb sowie tierischen Innereien. Chemisch betrachtet liegt Cholesterin in Nahrung in Estern vor, also in Kombination mit weiteren Elementen. Diese müssen im Körper zunächst gespalten werden, bevor wir das Cholesterin einsetzen können. Der folgenden Tabelle können Sie entnehmen, wie viel Cholesterin in welcher Lebensmittelgruppe enthalten ist.
| Nahrungsmittel | Menge an Cholesterin in ml/ 100g |
|---|---|
| Leber | 325 |
| Hühnerei | 300 |
| Butter | 280 |
| Garnelen | 140 |
| Rind- und Schweinefleisch | 70 bis 125 |
| Fisch | 30 bis 40 |
Erhöhtes Cholesterin: Hypercholesterinämie
Ein bedenklich erhöhter Cholesterinspiegel wird in der Medizin als Hypercholesterinämie bezeichnet. Damit gehört diese Erkrankung zu der Gruppe der Fettstoffwechselstörungen (sog. ‚Dyslipidämie‘). Ein erhöhter Cholesterinspiegel ist nicht direkt an Symptome gekoppelt. Stattdessen ist es eher ein Symptom für weitere Krankheiten:
- Arteriosklerose
- Koronare Herzerkrankung
- Herzinfarkt
- Schlaganfall
- Xanthome
- Arcus lipoides corneae: Hierbei handelt es sich um eine Ablagerung von Hornhaut am Auge.
Doch warum steigt der Cholesterinspiegel? Die Ursachen sind unterschiedlich. Neben dem Lebensstil können genetische Prädispositionen und Vorerkrankungen zu einem erhöhten Fettwert im Blut führen. Beispielhaft weisen Betroffene einer Diabetes mellitus erhöhte Triglyzeridwerte auf. Zusammengefasst können folgende Umstände zu einer Erhöhung des Cholesterinspiegels führen:
- Einseitige und unausgewogene Ernährung mit vielen Fetten
- Alkoholkonsum
- Schilddrüsenunterfunktion (sog. ‚Hypothyreose‘)
- Rauchen
- Störung der Nierenfunktion
- Bestimmte Medikamente wie die Antibabypille oder Betablocker
- Stress
- Adipositas
- Diabetes mellitus
- Cholestase als Folge einer Leberschädigung
- Genetische Prädispositionen
Verschiedene Arten
Es kann tatsächlich verschiedene Varianten eines krankhaft erhöhten Cholesterinspiegels geben. Sie unterscheiden sich vor allem durch ihre konkreten Ursachen – auf diese gehen wir im weiteren Verlauf dieses Artikels ein. Ein bekannter Vertreter ist die sog. ernährungsbedingte Hypercholesterinämie. Diese kommt relativ häufig vor. Wie der Name schon sagt, liegt die Ursache in der Ernährung.
Die polygene Hypercholesterinämie kommt ebenfalls häufig vor. Gerade der Gesamtcholesterinspiegel ist sehr hoch. Charakteristisch ist vor allem bei dieser Variante die Entwicklung einer Arcus lipoides corneae sowie von Xanthomen. Ärzten ist noch nicht ganz klar, was hierbei die genaue Ursache darstellt. Momentan gehen sie davon aus, dass es genetische Faktoren im Zusammenspiel mit konkreten Auslösern ist.
Eine familiäre Hypercholesterinämie (sog. ‚LDL-Rezeptordefekt‘ oder ‚Apo-B-Defekt‘) weist vor allem einen hohen LDL-Cholesterinspiegel auf. Auch hier bilden Betroffene Xanthome und Hornhaut am Auge aus. Verglichen mit den anderen beiden Varianten der Hypercholesterinämie ist das Risiko einer Arteriosklerose und letztendlich eines Herzinfarkts sehr hoch!
Exkurs: Fettstoffwechselstörung (Dyslipidämie)
Unser Körper enthält verschiedene Fettarten, die miteinander in einem bestimmten Verhältnis stehen, um einen gesunden Körper und reibungslosen Ablauf unseres Organismus zu garantieren. Ist dieses Verhältnis gestört, spricht der Mediziner von einer Dyslipidämie. Hierbei wird zwischen primären, also genetischen Auslösern, und sekundären Faktoren unterschieden. Sekundär bedeutet, dass Sie die Krankheit im Laufe Ihres Lebens erwerben. Gründe liegen häufig in einem ungesunden Lebensstil, oder als Begleiterscheinung anderer Erkrankungen. Solche Krankheiten können sein ein fehlerhafter Stoffwechsel als Folge von Schilddrüsenunterfunktion, Gicht, Nierenerkrankungen oder Fehlernährungen wie Magersucht oder Übergewicht.Eine Hypercholesterinämie ist eine Form einer Fettstoffwechselstörung. Es gibt weitere Spielarten. Bei einer primären Hypertriglyzeridämie ist beispielsweise der Triglyzeridwert erhöht, aber auch die Chylomikronen.
Mehr Informationen zu diesem Thema finden Sie aber auch in dem folgenden Artikel:
Fettstoffwechselstörung (Dyslipidämie) – Ursachen | Folgeerkrankungen | Therapie
Was tut der Arzt? Teil 1: Diagnose
Zunächst wird, wie bei jedem Arztbesuch, ein Patientengespräch (sog. ‚Anamnese‘) geführt. In diesem Rahmen befragt er Sie nach Symptomen. Haben Sie womöglich Probleme mit Übergewicht? Rauchen Sie? Ist in Ihrer Familie bereits ein Fall von Herzinfarkt/ koronaren Erkrankungen aufgetreten? Zusätzlich zu der Anamnese wird Ihr Arzt Sie auch körperlich untersuchen: Neben Blutdruck und Puls hört er Ihnen Lungen und Herz ab. Zudem wird er überprüfen, ob wie sich Ihr Fett am Körper verteilt.
Erhöhte Fettwerte im Blut werden am einfachsten über eine sog. Basisdiagnostik ermittelt. Hierfür nimmt Ihr Arzt (Hausarzt oder Internist) Ihnen Blut ab. In dem Serum – Sie sollten nüchtern zur Untersuchung! – kann im Labor der Gesamtcholesterinwert sowie der Triglyzerinspiegel getestet werden. Eine tiefergehende Untersuchung ist mittels des sog. ‚Kühlschranktests‘ möglich. Hierfür wird Ihr Blut bei 4 Grad Celcius aufbewahrt. Enthält die Probe besonders viel Triglyzerin, rahmt das Serum. Wenn dem nicht so ist, wird die Probe trübe. Steht der Verdacht einer Hypercholesterinämie, wird Ihr Arzt Ihnen vier Wochen nach der ersten Untersuchung erneut Blut abnehmen.
Seltene Untersuchungsmethoden
In den meisten Fällen reichen für die weitere Diagnose die Basisdiagnostik sowie eine fundierte Anamnese. Seltener setzt Ihr Arzt zusätzlich zur weiteren Differenzierung des Fettspiegels in Ihrem Blut eine Lipoproteinelektrophorese sowie die Ultrazentrifuge. Eine Lipoproteinelektrophorese ist eine Methode, die im Labor durchgeführt wird. Dabei werden die in dem Serum vorhandenen verschiedenen Lipoproteine aufgespalten. Dafür wird ein elektrisches Feld eingesetzt. Eine Ultrazentrifuge macht sich die Fliehkräfte zu Nutze. Mit bis zu 70.000 Umdrehungen in der Minute können Moleküle in Einzelteile zerkleinert werden. Hierbei werden Fliehkräfte bis zum 500.000-fachen der Schwerkraft erzeugt.
Die beiden Untersuchungsansätze werden nur in Einzelfällen eingesetzt, beispielsweise bei der Untersuchung von Dyslipidämie.
Gut zu wissen!
Mit der Friedewald-Formel kann der LDL-Anteil des Cholesterinwertes berechnet werden. Wie geht das? Hierfür gilt:
LDL-Cholesterin = Gesamt-Cholesterin – (Triglyzerid:5 – HDL-Cholesterin)
Sie haben einen gesunden Cholesterinspiegel, wenn sie weniger als 200 mg/ dl Gesamtcholesterin in Ihren Blutgefäßen haben. Dieser Spiegel lässt sich in weitere Werte aufteilen: Als gesund gelten Werte von weniger als 130 mg/ dl LDL-Cholesterin, über 45 mg/ dl HDL-Cholesterin und unter 200 mg/ dl Triglyzerid. Ihr Cholesterinspiegel reagiert auf Ihre Nahrungsaufnahme und Lebensweise und unterliegt demnach Schwankungen.
Was tut der Arzt? Teil 2: Therapie
Ein erhöhter Cholesterinspiegel kann – wie bereits ausgeführt – zu Problemen mit dem Herzen und der Durchblutung des Körpers führen. Wie die Therapie genau gestaltet wird, hängt hierbei von weiteren Faktoren ab. Neben den Werten bezieht Ihr Arzt sog. Risikofaktoren mit ein. Dazu zählen:
- Bluthochdruck
- Diabetes melltius
- Rauchen
- Koronare Herzerkrankungen
- Herzinfarkt in der Vergangenheit
- Starker Alkoholkonsum
- Stress
- Übergewicht
- Verschiedene Medikamente, bspw. Antibabypille
- Schilddrüsenerkrankungen
Ihr Arzt betrachtet diese Risiken in Relation mit den gemessenen Blutwerten und den Auswirkungen auf das Herzkreislauf-System. Daraufhin entscheidet er auf dieser Grundlage, wie Sie behandelt werden. Von einem niedrigen Herz-Kreislauf-Risiko sprechen Ärzte, wenn eines der eben genannten Risiken auf Sie zutrifft. Bei mehreren Übereinstimmungen gilt ein moderates Risiko für kardiovaskuläre Folgen. Ein hohes Risiko liegt beispielsweise bei einem hohen Bluthochdruck vor. Als Diabetiker, Betroffener einer koronaren Herzkrankheit oder ehemaligen Herzinfarkt-Patienten ist Ihr Herzkreislauf-Risiko sehr hoch. Hierbei bieten sich verschiedene Ansätze an. Die Risikoberechnung ist für die nächsten zehn Jahre angelegt. Es existieren grundsätzlich verschiedene Berechnungssysteme. Grundsätzlich gilt aber, dass die Veränderung des Lebensstils und der Ernährung probate Mittel sind, eine langfristige Reduktion des Cholesterinspiegels zu erzielen. Nur in schweren Fällen, wenn es bereits zu einer Arteriosklerose gekommen ist, verschreibt Ihr Arzt Ihnen Medikamente.
Lebensstil und Ernährung
Zum einen wird Ihr Arzt Ihnen raten, Ihren Lebensstil zu überdenken. Gerade der Faktor Ernährung ist wichtig. Hierbei gibt es verschiedene Möglichkeiten, die Ernährung entsprechend umzustellen. Konkret hilfreich ist die Reduktion von zuckerhaltigen Lebensmitteln und der Verzicht auf übermäßigen Alkoholkonsum. Weiterhin förderlich ist eine rege, sportliche Betätigung im Alltag. Wenn Sie übergewichtig sein sollten, ist gerade dieser Punkt entscheidend. Egal welche Form Sie der Hypercholesterinämie haben: Eine Veränderung in Ihrer Ernährung und die Inklusion von mehr Bewegung kann helfen, Ihren Fettspiegel zu senken.
Video-Exkurs: Gefahren von Übergewicht
Eine unausgewogene Ernährung ist ein Faktor für einen erhöhten Cholesterinspiegel. Übergewicht kann die Situation darüber hinaus verschärfen. Tatsächlich hat – neben einem erhöhten Cholesterinspiegel – Übergewicht weitere Folgen. In diesem Videobeitrag erklärt Dr. Tobias Weigl gemeinsam mit Dr. Heart die vielfältigen, negativen Folgen von Übergewicht!
Medikamente
Ein weiterer Pfeiler der Behandlung sind Medikamente, die zum Ziel haben, die Fettwerte zu senken (sog. ‚Lipidsenker‘). In der Medizin werden Medikamente auf zwei Arten eingesetzt. Der erste Lösungsansatz ist die Verhinderung der Synthese von Cholesterin in der Leber. Die bekanntesten Medikamente dieses Lösungsweges sind die sog. ‚Statine‘. Diese greifen in die körpereigene Cholesterinregulation ein und verhindern die zelleigene Produktion von Cholesterin, durch Hemmung des Enzyms HMG-CoA-Reduktase. Dieses ist für Abbau und Produktion von Cholesterin verantwortlich. Zu den bekanntesten Vertretern der Statine gehören Atorvastatin, Rosuvastatin, Pravastatin sowie Simvastatin. Verschiedene Studien, die von der Universität Oxford ausgewertet wurden, zeigen die Wirksamkeit dieser Medikamentengruppe.
Gut zu wissen!
Das erste Mal zugelassen wurden Statine als Cholesterinsenker Ende der 1980er-Jahre. Seitdem gehören sie zu den umsatzstärksten und am häufigsten verkauften Medikamenten.
Bitte beachten Sie aber, dass wie viele andere Medikamente auch, Statine zu Nebenwirkungen führen können. Dazu gehören:
- Diabetes mellitus, Typ 2
- Verschlechterte Funktionsweise der Nieren
- Muskelschwäche und -schmerzen
Während Ärzte mit der Gabe von Statinen in Deutschland eher vorsichtig sind, erfreuen sich die Medikamente im angelsächsischen Raum einer viel positiveren Einschätzung. So empfehlen US-Ärzte sowie die American Heart Association eine relativ frühe Gabe von Statinen. Europäische Behörden sowie einzelne Fachärzte plädieren für eine vorsichtigere Medikation auf Grundlage von Geschlecht, Alter und Wirkstoff.
Neben dem medikamentösen Eingriff in die Cholesterinproduktion kann auch die Aufnahme bzw. Ausscheidung von Cholesterin im Darm reguliert werden. Ein Beispiel für die Medikamentengruppe der Cholesterinresorptionshemmer ist Coletyramin. Coletyramin führt zu einer erhöhten Ausscheidung von Cholesterin aus dem Körper. Hierfür bindet es Gallensäure. Diese hemmt die Wiederaufnahme von Cholesterin im Blut.
Neues aus der Forschung
Die Forschung ist dennoch weiterhin auf der Suche nach Mitteln, die die Blutfettwerte noch besser sinken. Momentan getestet werden Stoffe wie Fibrate oder Omega-3-Fettsäuren, die wir beispielsweise aus Nahrungsergänzungsmitteln kennen. Eines der neuesten Tests dreht sich um den Wirkstoff Bempedoinsäure. Zwei Studien aus dem Jahr 2019 schreiben dem Wirkstoff eine hohe Wirkung zu. Wie auch Statine hemmt Bempedoinsäure die Synthese von Cholesterin im Körper. Die beiden Studien, die im New England Journal of Medicine veröffentlicht wurden, zeigen jedoch, dass der neue Wirkstoff mittelfristig noch effektiver als Statine ist und den LDL-Cholesterin-Spiegel noch weiter senken kann. Da Bempedoinsäure im Zuge der HMG-CoA-Reduktase an einer anderen Stelle im Prozess eingreift als Statine, legen die Autoren der Studie eine Gabe von Statinen und Bempedoinsäure nahe. Weiterhin positiv vermerken die Autoren das geringe Risiko einer Diabetes-Erkrankung als Nebenwirkung. Allerdings haben die Patienten dafür eine Gichterkrankung angegeben. Zu erklären sei dies damit, dass ein biochemisches Zwischenprodukt von Bempedoinsäure auf dieselbe Weise wie Harnsäure ausgeschieden wird. Aufgrund dieser „Konkurrenzsituation“ steigt die Harnsäure im Blut an.
Es bleibt allerdings noch abzuwarten, ob Bempedoinsäure tatsächlich ergänzend zu Statinen zur Cholesterinsenkung eingesetzt werden kann. In den USA und Europa wurden bereits Anträge gestellt, dass der Wirkstoff auf den Markt kommen kann.
Aus: Ryan O’Hare (2019): New cholesterol-lowering drug could help patients unable to take statins. In: Imperial College London.
Wie kann ich erhöhte Cholesterin-Werte vermeiden?
Glücklicherweise gehört Cholesterin zu den Elementen, die Ihr Körper selbstständig herstellen kann. Deswegen müssen Sie aber vor allem aufpassen, wie viel Fett Sie über Ihre Ernährung zu sich und damit aufnehmen. Hierbei ist nicht die Menge der Lebensmittel ausschlaggebend, sondern die Art. Das wichtige Stichwort in diesem Zusammenhang sind gesättigte und ungesättigte Fettsäuren. Erstere befinden sich häufig in Fetten, die eine tierische Basis haben, bspw. Butter, Fleisch oder Hartkäse. Aber auch pflanzliche Produkte wie Kokosnuss- oder Palmkernfett enthalten die als ungesund geltenden gesättigten Fettsäuren. Als gesund gelten dagegen sog. ungesättigte Fettsäuren. Diese finden sich in unterschiedlichen Ölen wie Oliven- oder Rapsöl. Auch Avocados enthalten ungesättigte Fettsäuren.
Es existieren darüber hinaus eine Vielzahl an Ernährungstipps bis hin zu Kochbüchern, die eine entsprechende Ernährung unterstützen sollen. Essen Sie doch beispielsweise mehrmals am Tag frisches Obst und Gemüse. Tierische Produkte enthalten vergleichsweise viel Fett. Entscheidend kann die Art und Weise der Zubereitung sein: Anstatt Ihr Fleisch zu braten, sollten Sie probieren, es zu Grillen oder zu Dünsten. Auf diese Weise können Sie fettreduziert zubereiten. Die Reduzierung von tierischen Lebensmitteln kann ebenfalls die Aufnahme von Cholesterin verringern – probieren Sie doch mal vegetarische oder vegane Gerichte aus. Auch von frittierten Lebensmitteln wie Pommes frites sollten Sie Abstand nehmen.
Weitere Informationen zu einer ausgewogenen, cholesterinarmen Ernährung finden Sie vor allem auf der Seite der DGFF Lipid-Liga e.V.!
Fakten-Box
Cholesterin
- Fette, die im Körper u.a. für Stabilität der Zellmembran und die Synthese von Hormonen genutzt werden
- Wird sowohl in unserem Körper hergestellt als auch über Nahrung aufgenommen
- Cholesterin wird in verschiedene Arten (bekannteste: HDL, LDL, Triglyzerid) differenziert (benannt nach den Lipidproteinen, die das Cholesterin im Körper transportieren)
- Erhöhter Cholesterinspiegel (v.a. Triglyzerid und LDL) negative Auswirkungen auf Gesundheit – Gefahr der Arteriosklerose und eines Herzinfarkts
Risiken, die einen erhöhten Cholesterinspiegel bedingen
- Einseitige und unausgewogene Ernährung mit vielen Fetten
- Alkoholkonsum
- Schilddrüsenunterfunktion (sog. ‚Hypothyreose‘)
- Rauchen
- Störung der Nierenfunktion
- Bestimmte Medikamente wie die Antibabypille oder Betablocker
- Stress
- Adipositas
- Diabetes mellitus
- Cholestase als Folge einer Leberschädigung
- Genetische Prädispositionen
Häufige Patientenfragen
Ist Cholesterin grundsätzlich schlecht für meinen Körper?
Dr. T. Weigl:
Nein! Cholesterin leistet einen wertvollen Beitrag für den reibungslosen Ablauf unseres Körpers. Wir benötigen Cholesterin u.a. für den Bau von Zellmembranen. Darüber hinaus ist es wichtig für die Synthese verschiedener Hormone wie Testosteron oder Cortison.
Problematisch sind zu hohe oder niedrige Cholesterinwerte in unserem Blut. Ein dauerhaft viel zu hoher Cholesterinspiegel kann zu Ablagerungen von Plaques in den Blutgefäßen führen. Diese behindern einen stetigen Blutstrom (sog. ‚Arteriosklerose‘), was wiederum Folge wie eine Angina Pectoris, einen Herzinfarkt oder Schlaganfall nach sich ziehen kann!
Was ist der Unterschied zwischen gesättigten und ungesättigten Fettsäuren?
Dr. T. Weigl:
Zunächst finden wir Unterschiede im chemischen Aufbau der Fettsäuren. Grundsätzlich besteht jedes Fett aus einem sog. Glyzerin-Molekül, das mit drei Fettsäuren verbunden ist. Gesättigte Fettsäuren habe zusätzlich keine Doppelbindungen. Das hat Konsequenzen für die Struktur. So ist der Schmelzpunkt einer gesättigten Fettsäure ziemlich hoch. Ungesättigte Fettsäuren haben dagegen Doppelbindungen. In der Chemie wird darüber hinaus aber noch mal zwischen einfach ungesättigten Fettsäuren (Ölsäure wie in Olivenöl) und mehrfach ungesättigten Fettsäuren (Omega-3-Fettsäuren) unterschieden.
Wer überprüft meine Cholesterinwerte?
Dr. T. Weigl:
Für das Messen Ihres Cholesterinspiegels ist Ihr Hausarzt zuständig. Auch ein Internist kann diese Blutmessung vornehmen. Gesetzliche Krankenkassen zahlen ab dem 35. Lebensjahr alle zwei Jahre eine kostenlose Untersuchung Ihrer Fettwerte im Blut, Privatpatienten können das jährlich in jedem Alter machen lassen. Da Ihr Arzt für das Erzielen zuverlässiger Werte Ihr Nüchternserum braucht, sollten Sie 12 Stunden vor der Blutentnahme nichts essen sowie nicht rauchen. Von Alkohol sollten Sie bereits 36 Stunden vorher Abstand nehmen.
Verwandte Themen
- Fettstoffwechselstörung (Dyslipidämie) – Ursachen | Folgeerkrankungen | Therapie
- Simvastatin – Cholesterinsenkung und Kardioprotektion – Wirkung, Nebenwirkungen und Anwendung
- Die Leber – Sie reguliert Stoffwechselvorgänge und sorgt für Entgiftung
- Triglycerid – Fettsäure mit erheblichem Einfluss
- Fischölkapseln/ Omega-3-Fettsäuren: Helfer gegen Herzkreislauferkrankungen und Krebs?
- Angina pectoris / Brustenge: Ursachen, Beschwerde, Therapie
- Nierenversagen & Niereninsuffizienz – Ursache, Symptome und Therapie
- Herzinfarkt – Anzeichen, Ursachen, Diagnose & Therapie
- Koronare Herzkrankheit – Symptome | Diagnose | Therapie
- Blut – Aufgaben & Funktion von Blut
- Gicht und Ernährung – kein Zucker, kein Alkohol als Mittel gegen Gicht?
Haben auch Sie Erfahrungen mit Cholesterin? Haben Sie Fragen zum Thema? Nutzen Sie unsere Kommentarfunktion unten für den Austausch untereinander und mit uns!
Die hier beschriebenen Punkte (Krankheit, Beschwerden, Diagnostik, Therapie, Komplikationen etc.) erheben keinen Anspruch auf Vollständigkeit. Es wird genannt, was der Autor als wichtig und erwähnenswert erachtet. Ein Arztbesuch wird durch die hier genannten Informationen keinesfalls ersetzt.Autoren: Dr. Dr. Tobias Weigl, Andrea Lorenz
Lektorat: Christopher Keck
Veröffentlicht: 02.06.2019
Quellen:
- Hans Konrad Biesalski (2010): Ernährungsmedizin. Nah dem neuen Curriculum Ernährungsmedizin der Bundesärztekammer. 4., vollständig überarbeitete und erweiterte Auflage. Georg Thieme-Verlag, Stuttgart.
- Bundeszentrale für Risikobewertung (2019): Cholesterin.
- Deutsches Ärzteblatt (2019): Bempedoinsäure: Neuer Cholesterinsenker verstärkt Wirkung von Statinen.
- Deutsches Ärzteblatt (2018): Cholesterinsenker: Wann wirken Statine und wer benötigt sie eigentlich?
- Deutsches Ärzteblatt (2016): US-Leitlinie zur Primärprävention belebt (erneut) Cholesterin-Debatte.
- Aloys Berg; Andrea Stensitzky; Daniel König (2013): Cholesterin senken mit Wirkstoffen aus der Natur. Gräfe und Unzer Verlag, München.
- Alexander Bob; Konstantin Bob (2001): Innere Medizin. Sonderausgabe. Georg Thieme-Verlag, Stuttgart.
- Deutsche Gesellschaft zur Bekämpfung von Fettstoffwechselstörungen und ihren Folgeerkrankungen (2019): Erhöhte Cholesterinwerte. Ernährung bei erhöhten LDL-Cholesterinkonzentrationen.
- Deutsche Gesellschaft zur Bekämpfung von Fettstoffwechselstörungen und ihren Folgeerkrankungen (2019): Die Bedeutung des Cholesterins.
- Reinhard Door (2017): Hohe Cholesterinwerte: Wie behandeln? In: Apothekenumschau.
- Anne Iburg (2018): Köstlich essen – Cholesterin senken. Dritte Auflage. Trias-Verlag, Stuttgart.
- Claus Leitzmann et al. (2003): Ernährung in Prävention und Therapie. Ein Lehrbuch. 2., überarbeitete Auflage. Hippokrates-Verlag, Stuttgart.
- Martina Melzer (2014): Cholesterinwerte: Cholesteringehalt in Lebensmitteln. In: Apothekenumschau.
- Kausik K. Ray (2019): Safety and Efficacy of Bempedoic Acid to Reduce LDL Cholesterol. In: The New England Journal of Medicine.
- Günther Wolfram und Gabriele E. Vogel (2000): Abwechslungsreiche Diät bei zu hohem Cholesterin-Spiegel. Trias-Verlag, Stuttgart.
- Volker Schmiedel (2014): QuickStart Nährstofftherapie. 2., unveränderte Auflage. Karl F. Haug Verlag, Stuttgart.










Reinhard Böth
13.03.2023 14:24Hallo,
seit dem 30. Lebensjahr hatte ich Gallenbeschwerden. Gallensteine waren bei Ultraschalluntersuchug nicht erkennbar, bis nach 2 Jahren eine Inkrustierung der Gallenblase festgestellt wurde. Eine OP konnte ich mit dem damals frei verkäuflichem mittel ,Coliton‘, vermieden.
Erst mit 60 musste sie dann raus wegen einer Entzündung raus.
Zwischendurch hattet ich 2 OP an den Augenliedern, was ja wohl auch an dem Gendefekt lag.
Mit 63 hatte ich dann einen Herzinfarkt bei dem ein Stand gesetzt wurde.
In Reha wurde mir angedeutet, dass ich an einer familiären Hmypercolestrie haben könnte.
Bei einer kürzlich vorgenommen Katheteruntersuchung wurde ein weiterer Stand gesetzt und noch mehrere Stents für notwendig erachtet.
Meine Fragen:
– Sollte ich einen Gentest machen lassen wegen einer Vererbungwahrscheinlichkeit an unseren Kinder und Enkel?
– Ist es besser Beipässe zu setzen als viele Stents ?
– Kann durch eine Knoblauch-Zitronen Mischung gegebenenfalls der Ouerschnitt der Adern etwas verbessert werden.
R. Böth