Jeder Mensch hat sie, doch nicht alle wissen darüber Bescheid, was sie alles für uns und unser Wohlbefinden leistet – die Leber. Sie übernimmt als unser größtes inneres Organ eine Vielzahl an Aufgaben. Die Leber nimmt Stoffe auf, verwertet diese, speichert sie und gibt sie bei Bedarf ab. Darüber hinaus filtert sie Giftstoffe und produziert Gallenflüssigkeit. Nicht zuletzt deswegen ist sie lebenswichtig. — Dr. Tobias Weigl
Von Medizinern geprüft und nach besten wissenschaftlichen Standards verfasst
Dieser Text wurde gemäß medizinischer Fachliteratur, aktuellen Leitlinien und Studien erstellt und von einem Mediziner vor Veröffentlichung geprüft.
Quellen ansehenDie Leber ist sozusagen das „Kraftwerk“ unseres Körpers. Mit etwa 1,4 bis 1,8 Kilogramm stellt sie sowohl unser größtes inneres Organ als auch die größte Drüse in unserem Körper dar. Sie ist Dreh- und Angelpunkt lebenswichtiger Stoffwechselvorgänge. In diesem Rahmen speichert sie bspw. Nährstoffe, die sie bei Bedarf abgeben kann, oder befreit unser Blut von diversen Giftstoffen. Darüber hinaus nimmt sie aber auch eine wichtige Rolle bei der Eiweißverwertung sowie der Produktion von Gallenflüssigkeit ein. Kurz gesagt: Ohne Leber können wir nicht leben. Und selbst wenn die Leber von einer Erkrankung oder Ähnlichem schwer in Mitleidenschaft gezogen wird, hat sie noch die besondere Fähigkeit, sich zu regenerieren. Was es mit diesem außergewöhnlichen Umstand auf sich hat, welche Erkrankungen mit der Leber in Zusammenhang stehen können und wie man die Leber schonen kann, erfahren Sie im Detail im nachfolgenden Artikel.
Inhalte
- 1 Was ist die Leber und wo liegt sie im Körper?
- 2 Wie ist die Leber aufgebaut?
- 3 Welche Aufgaben hat die Leber?
- 4 Gibt es Symptome, die möglicherweise durch eine Erkrankung der Leber verursacht werden und schon erste Hinweise auf diese liefern?
- 5 Welche Erkrankungen stehen mit der Leber in Zusammenhang?
- 6 Häufige Patientenfragen
- 7 Verwandte Themen
- 8 Quellen
Was ist die Leber und wo liegt sie im Körper?
Die Klasse 7A sollte besser aufpassen, was ihre Lehrerin zu erzählen hat. Denn die Leber ist ein lebenswichtiges Organ, das viele verschiedene Aufgaben übernimmt. Vorab kurz zu den Fakten: Die Leber wiegt zwischen 1,4 und 1,8 Kilogramm und ist unser größtes sowie schwerstes inneres Organ. Außerdem ist sie auch die größte Drüse unseres Körpers. Am Tag fließen etwa 2.000 Liter Blut durch die Leber, was heruntergerechnet 1,5 Litern pro Minute entspricht. Von dem Blut, das unser Herz pro Minute in den Kreislauf befördert, fließt minütlich mehr als ein Viertel durch die Leber. Zum Vergleich: Das Gehirn wird im gleichen Zeitraum mit etwa einem Sechstel versorgt.
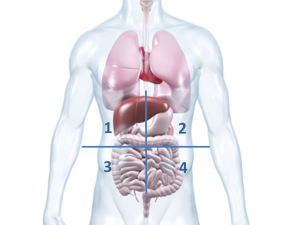
Die braunrote Leber befindet sich größtenteils im rechten Oberbauch (1) unterhalb des Zwerchfells und bedeckt in großen Teilen den Magen. Sie reicht teilweise in den linken Oberbauch (2) hinein. Geschützt wird sie durch die Rippen.
Die Leber ist mit dem unteren Teil des Zwerchfells verwachsen. Da sich das Zwerchfell durch unsere Atmung regelmäßig in den Bauchraum bewegt, gerät so auch die Leber in Bewegung. Wenn Ihr Arzt Sie also darum bitten sollte, tief einzuatmen, kann dies mit dem Umstand zusammenhängen, dass sich die Leber auf diese Weise besonders gut abtasten lässt.
Wie ist die Leber aufgebaut?
Man unterscheidet die oberflächlich glatte Leber zunächst in einen größeren rechten Leberlappen, der mit dem Zwerchfell in Verbindung steht und einen kleineren linken Leberlappen. Zwischen ebendiesen Lappen verläuft ein aus Bindegewebe bestehendes Band, mit dessen Hilfe die Leber in der Bauchhöhle fixiert wird. Im Ganzen liegt die Leber in einer Bindegewebskapsel, welche wiederum von Bauchfell umgeben ist.
Die beiden Leberlappen werden noch einmal in kleinere Funktionseinheiten, die sogenannten Leberläppchen, unterteilt. Diese wiederum bestehen größtenteils aus Leberzellen (sog. ‚Hepatozyten‘). Die Blutversorgung der Leber wird durch zwei verschiedene Gefäße gewährleistet, die Leberarterie und die Pfortader. Diese treten an der sogenannten Leberpforte in das Organ ein, die sich an dessen Unterseite befindet. Dort führt auch der Gallengang aus der Leber hinaus.
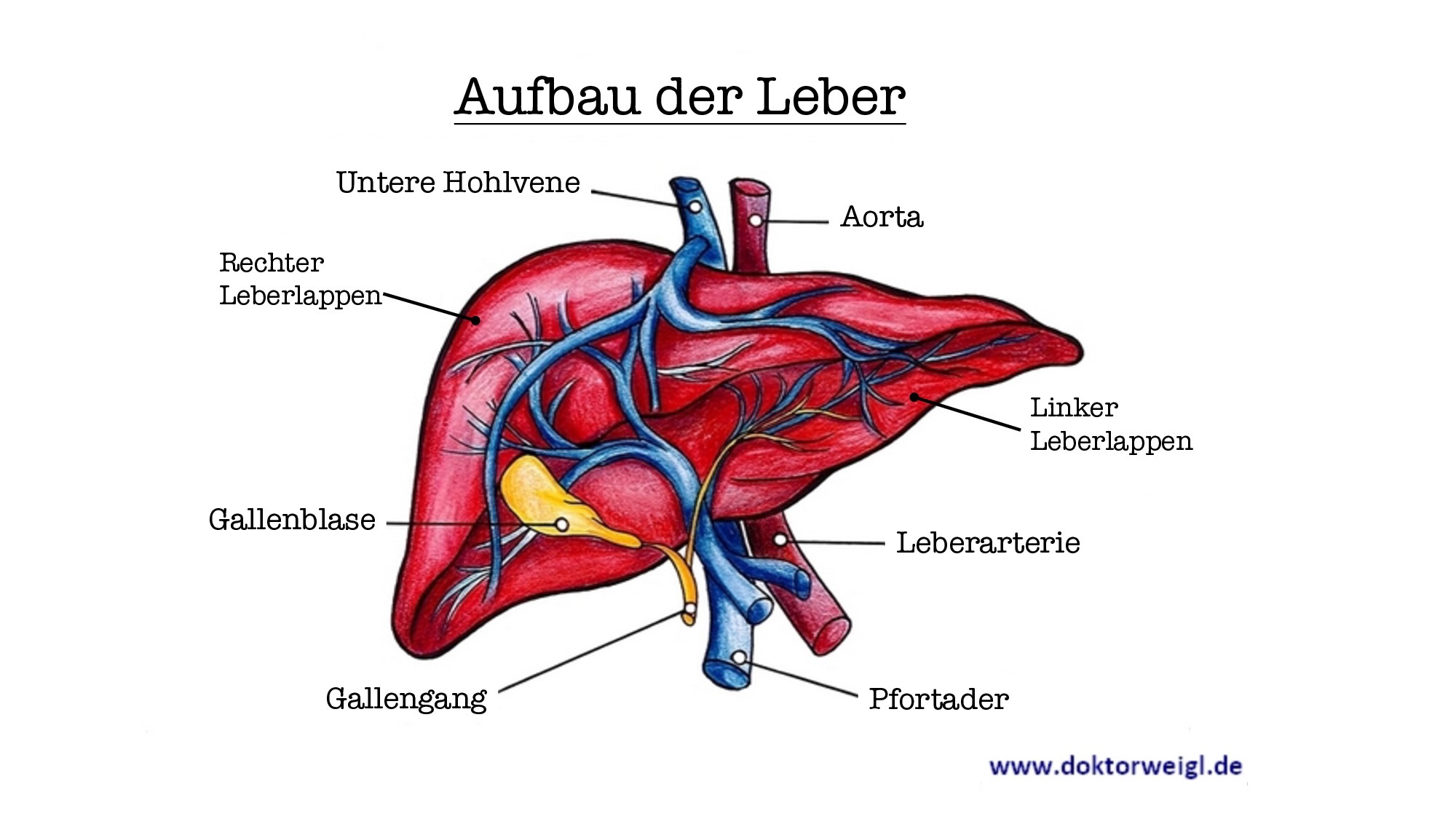
Über die Leberarterie gelangt sauerstoffreiches Blut aus der Bauchschlagader (sog. ‚Aorta‘) zu den Leberzellen. Bei der Pfortader handelt es sich hingegen um eine Vene. Ihre Aufgabe besteht darin, das Blut aus Magen, Darm, Bauchspeicheldrüse, Milz und Gallenblase in die Leber zu befördern. Alle Substanzen, die mit der Nahrung aufgenommen werden – sowohl Nähr- als auch Giftstoffe – gelangen auf diese Weise in die Leber.
Aufgeteilt wird die Leber in acht Segmente. Man unternimmt diese Unterteilung, da die acht Bereiche mit je einem Ast von Gallengang, Pfortader und Leberarterie versorgt werden und weitestgehend unabhängig voneinander arbeiten. Die einzelnen Segmente sind hauptsächlich aus den bereits erwähnten Leberläppchen aufgebaut. Diese sind bis zu 2 Millimeter groß und bestehen größtenteils aus Leberzellen. Über die beiden Blutgefäßsysteme von Leberarterie und Pfortader, die sich innerhalb der Leber in kleine sogenannte Kapillarnetze verästeln, gelangen die transportierten Substanzen letztlich bis zu den Leberzellen, von denen sie weiterverarbeitet werden können. Diese Zusammenflüsse der arteriellen und venösen Kapillargefäße zwischen den Leberzellen bezeichnet man als Sinusoide. Sie transportieren das Blut aus Pfortader und Leberarterie außerdem in die Zentralvene der Leberläppchen, von wo aus es in die untere Hohlvene und damit in Richtung Herz abtransportiert wird.
Neben dem Kapillarnetz für Blut gibt es ein entsprechendes Gefäßnetz auch für die Gallenflüssigkeit. Diese wird in den Leberzellen gebildet und über kleine, verästelte Gallenkanälchen in den Gallengang, von dort in den Hauptgallengang und schließlich in den Zwölffingerdarm transportiert.
Wir haben bis hierher schon erfahren, wie wichtig das Zusammenspiel zwischen unserer Leber und unserem Blut ist. Was aber genau ist Blut und welche Aufgaben hat es? Haben Sie sich schon einmal im Detail mit dem „Lebenssaft“ auseinandergesetzt?
Unser Blutsystem bildet den wichtigsten Transport- und Kommunikationsweg unseres Körpers, indem es Gase, Hormone, Nährstoffe, Giftstoffe und auch Wärme weiterleitet. Darüber hinaus dient es aber u. a. auch der Immunabwehr und sorgt für die Regulation des Säure-Base-Haushalts. Diese Aufgaben werden von einzelnen Bestandteilen unseres Blutes übernommen, bspw. den roten und weißen Blutkörperchen.
Das ist aber längst noch nicht alles. Wenn Sie mehr über das Blut wissen möchten, empfehlen wir die Lektüre unseres umfangreichen Artikels „Blut – Aufgaben & Funktion von Blut“.
Im nachfolgenden Video geht Dr. Tobias Weigl auch noch einmal im Detail auf das Blut ein und erläutert unter anderem, was es mit der sogenannten Hämostase auf sich hat.
Welche Aufgaben hat die Leber?
Eingangs wurde bereits erwähnt, dass es sich bei der Leber um unser zentrales Stoffwechselorgan handelt und sie lebenswichtige Aufgaben erfüllt. Worin diese genau bestehen, erfahren Sie im Folgenden.
Aufnehmen und verwerten
Aus unserem Darm gelangen Stoffe, die verdaulich sind, in die Leber und werden dort verwertet. Die Stoffe finden ihren Weg in die Leber durch die Pfortader, die sauerstoffarmes und vor allem nach dem Essen nährstoff- sowie abbauprodukthaltiges Blut transportiert. Abhängig von unserem Bedarf werden diese Stoffe dann entweder umgehend verwertet oder aber zunächst gespeichert, umgewandelt oder gar abgebaut. Die Leberzellen sind dazu imstande, Zucker, Fette, Eiweißbausteine sowie Vitamine zu speichern, sofern diese nicht direkt benötigt werden. Der aufgenommene Zucker wird in der Leber in Glykogen umgewandelt und letztlich in Form von Traubenzucker wieder in das Blut gegeben. Dies geschieht dann, wenn unser Blutzuckerspiegel sinkt.
Außerdem sorgt die Leber dafür, dass die mit unserer Nahrung aufgenommenen Eiweiße in körpereigene Eiweiße umgebaut werden. So produziert die Leber bspw. Gerinnungsfaktoren. Diese sorgen dafür, dass unser Blut gerinnt, wenn wir verletzt sind. Außerdem stellt sie das sogenannte C-reaktive Protein (kurz: CRP) her. Dabei handelt es sich um ein Eiweiß, das verstärkt gebildet wird, wenn in unserem Körper Entzündungen vorliegen. Der CRP-Wert kann im Rahmen einer Blutentnahme festgestellt werden und liefert dem Arzt dann Hinweise auf eine möglicherweise vorliegende Entzündung. Im Übrigen produziert die Leber auch einen Großteil des Cholesterins, welches bei der Bildung der Gallenflüssigkeit zum tragen kommt.
Unsere Leber ist darüber hinaus noch in der Lage, Zucker in Fett und Eiweiße in Zucker umzuwandeln.
Speichern
Hat die Leber einmal Zucker gespeichert, steht dieser sozusagen auf Abruf bereit. Signalisiert der Körper also einen Bedarf an Zucker, stellt die Leber diesen umgehend bereit. Dies ermöglicht es unseren Körperzellen, auch längere Zeit ohne Nahrungsaufnahme zu überdauern. Übrigens gilt die Bereitstellung des Zuckers auch bei akutem Bedarf, wenn z. B. Sport getrieben wird. Dann wird das gespeicherte Glykogen (die gespeicherte Form von Zucker) umgehend in Traubenzucker umgewandelt und an den Organismus abgegeben.
Neben Zucker werden aber noch andere lebenswichtige Substanzen gespeichert. Dazu gehören u. a.:
- Eisen
- Vitamin A
- Vitamin D
- Vitamin E
- Vitamin K
- Folsäure
- Vitamin B12
Entgiften
Einmal mehr bekommt der Begriff „Zentrale“ hier eine wichtige Bedeutung. Denn auch im Rahmen der Entgiftung nimmt die Leber eine zentrale Rolle ein. Sie ermöglicht es, diverse Schadstoffe, Alkohol, Medikamente und verschiedene körpereigene Substanzen um- und letztlich auch abzubauen, sodass sie keinen Schaden mehr anrichten können. Durch unseren Stoffwechsel entstehen regelmäßig Substanzen, die unserem Körper in ihrem ursprünglichen Zustand schaden würden. Die Leber hat in diesem Rahmen die Fähigkeit, bspw. giftiges Ammoniak – ein Stoffwechselprodukt, das entsteht, wenn Bakterien im Darm Eiweiße in ihre Bausteine zerlegen – in Harnstoff umzuwandeln. Ammoniak verursacht Müdigkeit und ist verantwortlich für die Entstehung eines sogenannten Leberkomas. Harnstoff wird als Endprodukt unseres Eiweißstoffwechsels über die Nieren ausgeschieden.
Als Gift von außen sollte an dieser Stelle noch der Alkohol erwähnt werden. Dieser kann durch die Leber unschädlich gemacht werden, indem er zunächst in eine giftige Zwischenstufe umgewandelt und letztlich in Essigsäure abgebaut wird. Viele Asiaten haben verstärkt mit der Verarbeitung von Alkohol zu kämpfen, da ihre Körper das giftige Zwischenprodukt am Ende nicht mehr zu Essigsäure verarbeiten. Dies führt dann zu Übelkeit und Kopfschmerzen.
Die Leber ist dazu imstande, stündlich etwa 1 Gramm Alkohol pro 10 Kg Körpergewicht abzubauen.
Die Leber baut Stoffe allerdings nicht nur ab, sondern sorgt auch dafür, dass Hormone, Bakterien sowie alte und defekte Zellen aus dem Blut gefiltert werden. Wie diese Stoffe letztlich entsorgt werden, hängt davon ab, ob sie wasserlöslich sind oder nicht. Wasserlösliche Stoffe werden in das Blut abgegeben und finden so ihren Weg zu den Nieren, mithilfe welcher sie letztlich über den Urin ausgeschieden werden. Diesen Weg nehmen auch Medikamente. Sind die zu entsorgenden Stoffe allerdings nicht wasserlöslich, so werden sie mit der Gallenflüssigkeit in den Darm transportiert.
Gallenflüssigkeit produzieren
Unsere Leber hat auch die Aufgabe, Gallenflüssigkeit, oder kurz einfach Galle, zu produzieren. Pro Tag stellt sie bis zu einem Liter der dünnen, gelblichen Flüssigkeit her. Diese gibt sie dann in die Gallenblase ab, die sich sozusagen als Anhängsel unterhalb der Leber befindet und mit ihr ein Organsystem bildet. Die Galle, genauer die Gallensäure, hat wiederum die Aufgabe, die in unserer Nahrung enthaltenen Fette zu spalten, um ihnen eine Passage der Darmwand zu ermöglichen, sodass sie letztlich in den Blutkreislauf gelangen können. Zu diesem Zweck wird zu den Mahlzeiten die in der Gallenblase gespeicherte Galle in den Zwölffingerdarm ausgeschüttet. Mithilfe der Gallensäuren bleibt auch Cholesterin gelöst – herrscht ein Gallensäuremangel, bilden sich Kristalle. Dann spricht man letztlich von den bekannten Gallensteinen. Übrigens sorgt die Galle auch dafür, dass bestimmte Substanzen ausgeschieden werden, zum Beispiel Bilirubin oder Medikamente.
Bilirubin ist ein Gallenfarbstoff. Er entsteht, wenn der rote Blutfarbstoff Hämoglobin abgebaut wird. Dementsprechend handelt es sich um ein Abbauprodukt, das über die Leber ausgeschieden wird. In Messungen dient der Bilirubin-Wert daher dazu, zu bestimmen, wie viele rote Blutzellen abgebaut werden. In der Leber verbindet sich das Bilirubin letztlich mit der sogenannten Glukuronsäure, die den Stoff wasserlöslich macht, wodurch er mit der Galle ausgeschieden werden kann.
Ein erhöhter Bilirubin-Wert weist darauf hin, dass der Farbstoff nicht mehr gänzlich ausgeschieden werden kann und sich im Körper sammelt. Dies ist bei verschiedenen Erkrankungen der Fall, bspw. bei einer Leberentzündung oder bei Leberzirrhose. Erhöhte Bilirubin-Werte machen sich vor allem dadurch bemerkbar, dass Betroffene eine gelb verfärbte Haut sowie Bindehaut haben. Diesen Umstand bezeichnet man dann als Gelbsucht (sog. ‚Ikterus‘).
Wenn Sie mehr über das Symptom der Gelbsucht erfahren möchten und sich dafür interessieren, mit welchen Erkrankungen es zusammenhängen kann, empfehlen wir die Lektüre unseres umfassenden Artikels „Gelbsucht – Symptome, Ursachen & Therapie des Ikterus“.
Gibt es Symptome, die möglicherweise durch eine Erkrankung der Leber verursacht werden und schon erste Hinweise auf diese liefern?
Mit der Leber können viele verschiedene Erkrankungen in Verbindung stehen. Problematisch ist hier vor allem der Umstand, dass sich Schmerzen – das Hauptsymptom, aufgrund wessen Menschen einen Arzt aufsuchen – wenn überhaupt erst spät im Krankheitsverlauf ergeben. Warum ist das so? Die Leber ist nicht im Besitz von Nervenzellen, die für das Schmerzempfinden verantwortlich sind. Dementsprechend ergeben sich bei Lebererkrankungen eher unspezifische Symptome, die gerne fehlinterpretiert bzw. als tägliches Befinden abgestempelt werden. Dabei können mit Lebererkrankungen zahlreiche Beschwerden in Verbindung stehen, die in jedem Fall ernst genommen werden sollten. Denn viele Lebererkrankungen haben möglicherweise schwere Rückwirkungen auf unseren Organismus. Zu den Beschwerden zählen u. a. die folgenden:
- andauernde Müdigkeit
- Abgeschlagenheit
- Juckreiz
- Konzentrationsstörungen
- Stuhl ist lehmfarben, Urin ist „bierbraun“
- kein Appetit
- Veränderungen des Körpergewichts
- Übelkeit und Erbrechen
- Völlegefühl
- Nasenbluten
- Blutergüsse
- Blutungsneigung
- Gelbsucht (Gelbfärbung von Haut, Schleimhaut und Bindehaut)
- rechter Oberbauch drückt
- Gelenk- und Muskelschmerzen
- bei Männern: verringerte Körperbehaarung (im Bereich Bauch und Brust), Vermehrung von Brustgewebe
- bei Frauen: ausbleibende Menstruation
Haben Sie derlei Beschwerden schon einmal bei sich feststellen können? Vielleicht sollten Sie Ihren Arzt konsultieren und Ihre Leberwerte überprüfen lassen. Denn diese können Hinweise auf die Leberfunktion geben und lassen Rückschlüsse auf die Schwere einer möglicherweise bereits vorliegenden Lebererkrankung zu.
Ausgiebig über die Leberwerte informieren können Sie sich in unserem Artikel „Leberwerte – GPT (ALT), GOT (AST) und Gamma-GT richtig interpretieren“.
- die Leber wiegt zwischen 1,4 und 1,8 Kilogramm
- sie ist das größte innere Organ und unsere größte Drüse
- 2.000 Liter Blut fließen täglich durch die Leber (entspricht etwa 1,5 Liter pro Minute);
- mehr als ein Viertel des gesamten Blutes, das unser Herz durch den Kreislauf pumpt, fließt durch die Leber
- sie befindet sich im rechten Oberbauch, geschützt durch den Rippenbogen, und erstreckt sich bis in den linken Oberbauch
Aufbau
- die Leber besteht aus einem großen recht und einem kleinen linken Leberlappen
- diese bestehen aus funktionellen Untereinheiten, sogenannten Leberläppchen
- diese wiederum setzen sich aus Leberzellen (sog. ‚Hepatozyten‘) zusammen
- an der Unterseite der Leber findet sich die Leberpforte; dort gehen Leberarterie und Pfortader zur Blutversorgung ein und der Gallengang zum Transport der Gallenflüssigkeit hinaus
- die Leber ist unterteilt in acht Segmente, die größtenteils unabhängig voneinander arbeiten und mit je einem Ast von Gallengang, Pfortader und Leberarterie versorgt sind
Aufgaben
- Stoffe aufnehmen, verwerten und speichern (Zucker, Fette, Eiweißbausteine, Vitamine)
- Entgiftung (Schadstoffe, Alkohol, Medikamente)
- Produktion von Gallenflüssigkeit, Gerinnungsfaktoren und Eiweißen
Welche Erkrankungen stehen mit der Leber in Zusammenhang?
Im vorherigen Kapitel wurde darauf eingegangen, wie sich Beschwerden mit der Leber körperlich äußern können. Allerdings haben wir uns bisher noch nicht den diversen Ursachen für diese Beschwerden gewidmet. Deshalb werden im Folgenden einige Erkrankungen aufgeführt, die ebendiese Beschwerden verursachen können.
Hepatitis
Allgemein bezeichnet die Hepatitis eine Entzündung der Leber, meist ausgelöst durch ein Virus, seltener durch Pilze oder Bakterien. Man unterscheidet zunächst zwischen einer akuten Hepatitis, ausgelöst durch die Hepatitis-Viren A und B, und einer chronischen Hepatitis, die durch die Hepatitis-Viren B, C und D sowie autoimmun oder im Rahmen einer Fettleber entstehen kann. Je nach Auslöser der Erkrankung verändern sich auch die mit ihr zusammenhängenden Beschwerden. Als häufige Beschwerden gelten aber Müdigkeit, Gelbsucht und ggf. Juckreiz. Zu den Ursachen zählen neben den bereits erwähnten Viren, Parasiten, Pilzen usw. auch:
- Alkohol
- Giftstoffe
- Medikamente
- angeborene Störungen
- Gallenwegentzündungen
- Strahlentherapie
Leberzirrhose
Die meisten chronischen Lebererkrankungen, die nicht entsprechend behandelt werden, resultieren im Endstadium in einer sogenannten Leberzirrhose. Dabei kommt es zur Zerstörung des Lebergewebes und zur Narbenbildung. Dieses Stadium ist nicht mehr umkehrbar und hat zur Folge, dass die vielen wichtigen Funktionen der Leber, die zuvor erwähnt wurden, eingeschränkt sind. Ursächlich sind bspw. die chronische Virushepatitis, Alkoholkonsum sowie andere Gifte und Stoffwechsel- oder Autoimmunkrankheiten. Der Verlauf einer Leberzirrhose ist durch mehrere mögliche Beschwerden und Komplikationen gekennzeichnet. Zu den Beschwerden zählen u. a. eine erhöhte Infektanfälligkeit, ein Schwächegefühl sowie Hautveränderungen wie gerötete Handinnenflächen. Im Verlauf der Zirrhose können sich überdies Komplikationen wie eine gesteigerte Blutungsneigung, eine sogenannte hepatische Enzephalopathie (Störungen im Gehirn), erhöhter Blutdruck, eine Bauchwassersucht (sog. ‚Aszites‘), eine vergrößerte Milz, Organversagen und gar Leberkrebs ergeben.
Fettleber
Hierbei handelt es sich im Grunde nicht um eine Erkrankung, sondern eher um einen Befund bzw. ein Symptom. Denn bei einer Fettleber befindet sich in den Leberzellen schlicht zu viel Fett. Die Leber kann dann nicht mehr so viel Fett abgeben wie sie speichert. Dieser Umstand entsteht häufig durch Alkohol, Medikamente, Bewegungsmangel, Übergewicht oder Diabetes. Wie eingangs erwähnt kann es sich aber auch um ein Symptom einer anderen Erkrankung handeln, bspw. einer Virushepatitis. Generell stellt das Zuviel an Fett noch keine allzu große Bedrohung dar, da es so nur selten zu einem Leberschaden kommt. Allerdings kann sich die Fettleber entzünden und demnach umgehend Behandlung erfordern. Eine solche Entzündung bezeichnet man als Fettleberhepatitis. Sie kann auf lange Sicht zu einer Vernarbung des Lebergewebes und demnach zu einer Leberzirrhose führen. Zu den Symptomen zählen u. a. ein Gefühl von Druck im rechten Oberbauch, Konzentrationsstörungen sowie Müdigkeit.
Alkoholische Schäden
Alkohol ist deutschlandweit die häufigste Ursache für einen Leberschaden. Ein sogenannter alkoholtoxischer Leberschaden entsteht infolge chronischen Alkoholkonsums. Konsumiert man dauerhaft zu viel Alkohol, kann das chemische Gleichgewicht der Leber gestört werden. Dies schränkt die Leber in ihren Funktionen ein und bewirkt zudem teilweise Veränderungen oder gar Zerstörungen der Leberzellen. Dies führt wiederum dazu, dass die Leber Fett einlagert. An diesem Punkt nehmen alkoholbedingte Leberschäden in der Regel ihren Anfang. Wird der Alkoholkonsum nicht reduziert oder ganz eingestellt, verlaufen alkoholtoxische Leberschäden üblicherweise in drei Stadien.
Am Anfang ergibt sich eine Fettleber. Diese ist in den meisten Fällen noch umkehrbar, wenn das Trinken eingestellt wird. Im zweiten Stadium entzündet sich diese Fettleber, es kommt zur sogenannten Fettleberhepatitis, die man auch als Alkoholhepatitis bezeichnet. Es lagert sich mehr Fett ein, Leberzellen sterben ab und es kommt zu Infiltraten. Das sind Ansammlungen fremder Substanzen o. Ä. in anderweitig gesundem Gewebe, die weiterhin Entzündungen bedingen können. Das dritte Stadium geht einher mit der alkoholischen Leberzirrhose, die nicht mehr umkehrbar ist. Es kommt zu Vernarbungen und die Leber kann ihren Aufgaben nicht mehr nachkommen.
Wenn Sie sich ausgiebiger über das Thema Alkoholismus, seine Ursachen und Folgen sowie therapeutische Möglichkeiten erkundigen möchten, empfehlen wir die Lektüre der nachfolgend aufgeführten Artikel:
- Alkoholabhängigkeit und Alkoholmissbrauch – Ursache | Folgen
- Alkoholismus therapieren – Symptome | Diagnose | Behandlung
- Leberschaden durch Alkohol – Heilbare und nicht heilbare Stadien
Hepatische Enzephalopathie
Eine hepatische Enzephalopathie beschreibt eine Erkrankung des Gehirns, die durch Funktionseinschränkungen der Leber verursacht wird. Bspw. bei einer Leberzirrhose, aber auch als Spätfolge anderer chronischer Lebererkrankungen, ist es der Leber nicht mehr möglich, ausreichend Giftstoffe zu filtern, wodurch diese in den Blutkreislauf und auf diesem Weg ins Gehirn gelangen. Dort verursachen sie dann Störungen. Betroffene weisen anfangs häufig eine unleserliche, zitterige Schrift auf, sind reizbar, artikulieren sich undeutlich, haben Probleme mit Zahlen, leiden unter Stimmungsschwankungen sowie Konzentrationsstörungen. Gegebenenfalls sind sie auch früh nicht mehr fahrtauglich. Im fortgeschrittenen Verlauf der hepatischen Enzephalopathie kann es zu Depressionen, Schläfrigkeit, dem Verwechseln von Alltagsgegenständen sowie letztlich zum Koma kommen.
Akutes Leberversagen
Bei dem akuten Leberversagen handelt es sich um ein eher seltenes, aber schwerwiegendes Krankheitsbild. Schätzungen zufolge sind jährlich deutschlandweit etwa 200–500 Patienten betroffen. Im Grunde spricht man von einem akuten Leberversagen, wenn die Leberfunktion plötzlich aussetzt, auch wenn keine vorbestehende Erkrankung der Leber vorliegt. Als häufigste Ursachen gelten virale Hepatitiden und Vergiftungen (sog. ‚Intoxikationen‘). Für die USA, Großbritannien und Skandinavien wird bspw. als häufigste Ursache mit etwa 40 Prozent eine Intoxikation mit Paracetamol angegeben, während in Südeuropa, Afrika und Asien weiterhin virale Entzündungen dominieren. Die Ursachen unterscheiden sich also stark je nach Region. Bei dem akuten Leberversagen gehen große Mengen an Leberzellen unter, wodurch letztlich die Leberfunktion eingeschränkt wird. Zu den Symptomen bei akuten Leberversagen gehören eine Gelbfärbung der Sklera (das Weiß in den Augen), der Schleimhäute und der Haut, Müdigkeit, Konzentrationsstörungen sowie eine nach roher Leber riechende Atemluft. Wesentliche Komplikationen des akuten Leberversagens sind die hepatische Enzephalopathie und akutes Nierenversagen.
Exkurs: Paracetamol
Bei Paracetamol handelt es sich um ein sogenanntes (nichtsaures) nicht-opioides Analgetikum. Damit bezeichnet man ein Schmerzmittel, das kein Opioid ist. Paracetamol kommt bei leichten bis mäßigen Schmerzen sowie der Behandlung von Fieber zum Einsatz. Deutschlandweit verkaufen sich Paracetamol-Präparate pro Jahr etwa 50 Millionen Mal, das Medikament ist in jeder Apotheke rezeptfrei für 2–3 Euro erhältlich. Gegenüber anderen Schmerzmitteln wie Ibuprofen oder Diclofenac grenzt sich Paracetamol vor allem dadurch ab, dass es keine entzündungshemmende Wirkung hat und auch nur mit wenigen Nebenwirkungen für den Magen-Darm-Trakt einhergeht.
Dies mag den Anschein vermitteln, bei Paracetamol handele es sich um ein harmloses Medikament. Allerdings gilt hier wie bei allen anderen Medikamenten auch: Keine Wirkung ohne Nebenwirkung. Denn wir haben oben bereits erfahren, dass Paracetamol die Leber schädigen kann. Darüber hinaus kann das Medikament die Nieren in Mitleidenschaft ziehen, wenn auch seltener. Wichtig ist, dass man sich der Tatsache bewusst ist, dass es sich auch bei rezeptfreien Mitteln wie Paracetamol um Medikamente handelt, mit denen man nicht leichtfertig verfahren sollte. Sie sollten daher auch Paracetamol nicht über längere Zeit einnehmen, ohne ärztlichen Rat einzuholen.
Wenn Sie mehr über Paracetamol erfahren möchten, können Sie sich die nachfolgenden Video-Beiträge anschauen, in denen sich Dr. Tobias Weigl ausgiebig mit dem Medikament auseinandersetzt und verschieden Aspekte im Zusammenhang mit seinen Wirkungen und Nebenwirkungen ausleuchtet.
Leberkrebs
Hierbei handelt es sich um eine bösartige Erkrankung der Leberzellen. Man unterscheidet zwischen primärem und sekundärem Leberkrebs. Sekundärer Leberkrebs entsteht dann, wenn sich Tochtergeschwülste (sog. ‚Metastasen‘) bilden, die ihren Ursprung aber in bösartigen Tumoren anderer Organe haben. Im Nachfolgenden befasst sich dieser Abschnitt jedoch mit primärem Leberkrebs, der so bezeichnet wird, weil sein Ursprung tatsächlich in der Leber liegt. Die häufigste Form des Leberkrebses in diesem Zusammenhang ist der sogenannten Leberzellkrebs (kurz: HCC, von engl. hepatocellular carcinoma). Leberkrebs ist eine recht seltene Erkrankung. Deutschlandweit erkranken jährlich etwa 8.790 Menschen an dieser Form von Krebs, wobei Männer 2–3 Mal häufiger betroffen sind als Frauen. Das durchschnittliche Erkrankungsalter von Männern liegt bei 69,9 Jahren, Frauen erkranken im Durchschnitt in einem Alter von 72,1 Jahren. In mehr als 80 Prozent der Fälle entsteht Leberkrebs, wenn bereits eine Zirrhose vorliegt. Risikofaktoren, die mit der Erkrankung in Verbindung stehen, sind Virusinfektionen mit Hepatitis-B- oder C-Viren, Alkoholkonsum, Übergewicht, bestimmte Medikamente, Diabetes mellitus, bestimmte Berufe (erhöhtes Infektionsrisiko bspw. bei Krankenhauspersonal) sowie familiäre Veranlagung (hier vor allem Stoffwechselerkrankungen, die mit einem erhöhten Risiko für Leberkrebs einhergehen).
Allerdings hat die Häufigkeit für Leberkrebs zugenommen. Dies wird auf den Anstieg von Leberzirrhose-Patienten, die hohe Infektionsrate mit Hepatitis C in den 1960ern, 1970ern und 1980ern, einem Anstieg fettleibiger Menschen und eine Zunahme an Typ-2-Diabetikern zurückgeführt. Da Leberkrebs in etwa 70 Prozent der Fälle erst dann festgestellt wurde, wenn die Erkrankung bereits fortgeschritten war, fielen auch die Heilungschancen entsprechend schlecht aus. Heutzutage wird allen Patienten mit Zirrhose, chronischer Hepatitis-B-Infektion und Fettleberhepatitis (nicht-alkoholisch) eine Früherkennungsuntersuchung angeboten, sofern sie für die therapeutischen Maßnahmen infrage kommen.
Zu den Symptomen bei Leberkrebs zählen u. a. eine ertastbare Schwellung im Bereich der Leber (unter dem rechten Rippenbogen), Druckschmerz im Oberbauch, Appetitlosigkeit, erhöhte Temperatur, Übelkeit, Schwächegefühl, verminderte Leistung, ungewollter Gewichtsverlust sowie Gelbsucht und Juckreiz.
Primär biliäre Cholangitis
Hierbei handelt es sich um eine seltene Autoimmunkrankheit, die die Leber betrifft und an der in 90 Prozent der Fälle Frauen erkranken. Durch Entzündungsvorgänge werden zunächst die Gallengänge angegriffen und zerstört. Diese Entzündungen können sich später auch auf das Lebergewebe ausweiten und dort letztlich zur Zirrhose führen. Die Erkrankungsursache ist unbekannt, Theorien beschäftigen sich mit einer genetischer Veranlagung. Wenn diese Veranlagung besteht und Auslöser wie Giftstoffe o. Ä. hinzukommen, kann es zur primär biliären Cholangitis kommen. Im Rahmen der Erkrankung fängt das eigene Immunsystem damit an, die Gallengänge sowie letztlich die gesamte Leber anzugreifen. Zu den häufigsten Symptomen der Erkrankung zählen, Juckreiz, Müdigkeit sowie Gelenkschmerzen.
Primär sklerosierende Cholangitis
Auch hierbei handelt es sich um eine seltene Lebererkrankung. Schätzungsweise sind 10 von 100.000 Menschen deutschlandweit betroffen. Die Erkrankung wird möglicherweise vom eigenen Immunsystem ausgelöst. Im Rahmen der primären sklerosierenden Cholangitis sorgen Entzündungen der Gallengänge in der Leber für einen Gallestau, der letztlich eine Zirrhose verursachen kann. Die Symptome umfassen Gelbsucht, Juckreiz, fettigen Stuhlgang sowie einen Mangel der Vitamine A, D, E und K. Wichtig ist an dieser Stelle noch zu erwähnen, dass bis zu 80 Prozent der Fälle primär sklerosierender Cholangitis mit einer entzündlichen Darmerkrankung wie Morbus Crohn oder Colitis ulcerosa einhergehen.
Aktuelle Forschung: Humanalbumin kann Überlebensdauer von Patienten mit Leberzirrhose erhöhen
Die Gabe von Humanalbumin bei dekompensierter Leberzirrhose könnte den Krankheitsverlauf positiv beeinflussen und das Überleben Betroffener verlängern. Dies schlussfolgerten Forscher um Paolo Caraceni vom Department of Medical and Surgical Sciences an der University of Bologna. Ihre Ergebnisse präsentierten die Forscher in der Fachzeitschrift The Lancet.
Bei Humanalbumin handelt es sich um ein Transportprotein, das unter anderem Calcium, Magnesium, Medikamente oder Bilirubin durch unseren Körper transportiert und in der Leber gebildet wird. Eine dekompensierte Leberzirrhose bezeichnet den Zustand, in dem der Körper nicht mehr dazu in der Lage ist, die Fehlfunktionen der Leber auszugleichen.
Etwa eine Million Menschen in Deutschland haben eine Leberzirrhose. Diejenigen, bei denen die Leberzirrhose bereits dekompensiert ist, haben in der Regel schlechte Aussichten bei der Behandlung, denn ihre Überlebensdauer liegt bei etwa 2 Jahren. Um diesen Zahlen entgegenzuwirken, haben Paolo Caraceni und seine Kollegen 431 Patienten mit dekompensierter Leberzirrhose und Bauchwassersucht untersucht. Diese wurden bislang mit Aldosteronantagonisten und Furosemid behandelt. Die Studie teilte die Teilnehmer in zwei Gruppen. Eine Gruppe erhielt die Standardtherapie, die andere bekam darüber hinaus zwei Wochen lang an zwei Tagen der Woche Humanalbumin, danach noch einmal die Woche. Die Ergebnisse der Studie zeigten, dass von den Patienten, die Albumin bekamen, 17 Prozent verstarben, während sich die Sterblichkeit in der Gruppe der Patienten mit Standardtherapie auf 22 Prozent belief. Außerdem veränderte sich auch die Gesamtüberlebensrate. Nach 18 Monaten lebten noch 77 Prozent der mit Albumin Behandelten, in der Gruppe der mit Standardtherapie Behandelten waren es 66 Prozent. Das Sterblichkeitsrisiko sank also um 38 Prozent.
Weitere Vorteile
Bei den mit Humanalbumin behandelten Patienten kam es überdies u. a. seltener zu bakteriellen Infektionen, Phasen von Nierenversagen, schweren Gehirnstörungen durch Erkrankungen der Leber (sog. ‚hepatische Enzephalopathie‘) oder Bauchwassersucht.
Alles in allem sind die Forscher der Meinung, dass eine langfristige Gabe von Humanalbumin sowohl die Überlebensdauer bei dekompensierter Leberzirrhose erhöhen als auch den Krankheitsverlauf an sich positiv beeinflussen kann.
Quelle: Paolo Caraceni u. a. (2018): Long-term albumin administration in decompensated cirrhosis (ANSWER): an open-label randomized trial. In: The Lancet 391.
Nichtsdestoweniger muss man die Ergebnisse kritisch betrachten. Andere Studien, die sich auch mit dem Humanalbumin beschäftigten, konnten derlei Ergebnisse nicht bestätigen. Es muss in diesem Sinn also vor allem ermittelt werden, welche Patientengruppen genau von einer Behandlung mit Humanalbumin profitieren und welche nicht.
Häufige Patientenfragen
Kann ich meine Leber in ihren Aufgaben irgendwie unterstützen?
Dr. T. Weigl
Das können Sie! Vor allem, indem Sie ihre Leber nicht unnützen Risiken aussetzen. Vermeiden Sie fettiges Essen bzw. allgemein eine unausgewogene Ernährung und setzen Sie auf einen kontrollierten Alkoholkonsum oder verzichten gleich ganz auf diesen. Des Weiteren empfehlen sich regelmäßige Bewegung und entsprechend eine ausgewogene Ernährung. Letztere sollte viel Obst und Gemüse, weniger Fisch und noch weniger Fleisch, darüber hinaus weder zu viel Fett noch zu viel Zucker enthalten.
Ich dachte, die Leber kann sich super regenerieren. Warum werden denn dann überhaupt Transplantationen durchgeführt?
Dr. T. Weigl
Im Grunde liegen Sie da richtig: Die Leber ist dazu imstande, große Regenerationsarbeit zu leisten und ihr Gewebe nach einer Beschädigung neu zu bilden. Allerdings gibt es auch so schwerwiegende Schäden, dass selbst die Leber sich nicht mehr selbst zu helfen weiß und auch Medikamente auf Dauer keine Abhilfe schaffen. Das hängt unter anderem auch damit zusammen, dass Leberschäden erst spät bemerkt werden, da die Leber zum einen kein Schmerzempfinden hat und sie überdies noch dazu in der Lage ist, Schäden selbst auszugleichen. In diesem Zusammenhang ist es dann zwar möglich, eine Leberdialyse einzuleiten, mithilfe welcher sich die verloren gegangenen Funktionen zunächst kompensieren lassen. Über kurz oder lang muss aber eine Transplantation angestrebt werden, da die Leberdialyse nur einige, nicht aber alle Funktionen der Leber übernehmen kann. Grundlegend gibt es dann zwei mögliche Verfahren. Eines ist die sogenannte Split-Lebertransplantation. Dabei wird die Leber eines verstorbenen Spenders entweder vollständig transplantiert oder man trennt sie in zwei Teile (split), um diese dann zwei verschiedenen Empfängern zukommen zu lassen. Das andere Verfahren nennt sich Teilleber-Lebendspende. Hier kommt die besondere Regenerationsfähigkeit der Leber zum Tragen, da nur ein Teil der Leber von einem lebenden Spender entnommen und verpflanzt wird.
Wie kann man sich mit Hepatitis anstecken? Kann man sich dagegen impfen lassen?
Dr. T. Weigl
Die Ansteckung mit Hepatitis ist abhängig vom jeweiligen Virus. So übertragen sich Hepatitis-A-Viren vor allem über verunreinigtes Wasser und Nahrungstiere, während Hepatitis-B-Viren eher durch infizierte Körperflüssigkeiten übertragen werden. Viren des Typ Hepatitis C wiederum übertragen sich vor allem über Blut, Blutprodukte und nicht steriles Drogenbesteck. Gegen Hepatitis-A- und B-Viren existieren Impfungen, die Forschung befasst sich derzeit noch mit einem Impfstoff gegen Hepatitis-C-Viren, da sich die Entwicklung des Impfstoffs sehr viel schwieriger gestaltet als bei den beiden anderen Typen.
Verwandte Themen
- Alkoholabhängigkeit und Alkoholmissbrauch – Ursachen | Folgen
- Alkoholismus therapieren – Symptome | Diagnose | Behandlung
- Leberschaden durch Alkohol – Heilbare und nicht heilbare Stadien
- Leberwerte – GPT (ALT), GOT (AST) und Gamma-GT richtig interpretieren
- Erhöhte Köpertemperatur – Ursachen & Therapie, das Fieber zu senken
- Gelbsucht – Symptome, Ursachen & Therapie des Ikterus
- Juckreiz – Ursachen, Symptome & Behandlung
- Übelkeit und Erbrechen – Zwei häufige Symptome und viele mögliche Ursachen
- Abnorme Gewichtsabnahme – Ungewollter Gewichtsverlust bis hin zu Kachexie
- Unkonzentriert, blass und schnell müde: Eisenmangel – Ursachen | Symptome | Therapie
- Calcium für Knochen und Muskeln – Helfen Nahrungsergänzungsmittel?
- Folsäure (Vitamin B9, Folat) in Lebensmitteln & bei Kinderwunsch – Aufgaben & Folsäure-Mangel
- Vitamin B12 – Wofür brauche ich das?
- Vitamin-D-Mangel – Evidenz & Wirkung – Kein Wundermittel gegen Krebs und Co.
- Die Entzündung (Inflammation) – Ursachen, Symptome und 5 typische Entzündungszeichen
Was würden Sie noch gern über die Leber wissen? Haben Sie Fragen zu Inhalten des Artikels? Nutzen Sie unsere Kommentarfunktion unten, um von Ihren Erfahrungen zu berichten und sich mit anderen auszutauschen!
Die hier beschriebenen Punkte (Krankheit, Beschwerden, Diagnostik, Therapie, Komplikationen etc.) erheben keinen Anspruch auf Vollständigkeit. Es wird genannt, was der Autor als wichtig und erwähnenswert erachtet. Ein Arztbesuch wird durch die hier genannten Informationen keinesfalls ersetzt.
Autoren: Dr. Tobias Weigl, Tobias Möller
Lektorat: Arlen-Celina Lücke
Veröffentlicht: 27.03.2019 zuletzt aktualisiert: 27.03.2019
Quellen
- Ärztliches Zentrum für Qualität in der Medizin: Lebererkrankungen. In: patienten-information.de.
- Anne Benckendorf (2018): Humanalbumin bessert Aussicht bei dekompensierter Leberzirrhose. In: medical-tribune.de.
- Berufsverband Deutscher Internisten e. V.: Leber. In: internisten-im-netz.de.
- Tobias Böttler, Robert Thimme (2017): Hepatitis-C-Virusinfektion: Status der Impfung. In: Dtsch Arztebl 2017; 114(17): [15].
- Bundeszentrale für gesundheitliche Aufklärung: Das tut der Leber gut! In: kenn-dein-limit.de.
- Bundeszentrale für gesundheitliche Aufklärung: Die Lebertransplantation. In: organspende-info.de.
- Ali Canbay u. a. (2011): Akutes Leberversagen – Ein lebensbedrohliches Krankheitsbild. In: Dtsch Arztebl Int 2011; 108(42), S. 714–20.
- Paolo Caraceni u. a. (2018): Long-term albumin administration in decompensated cirrhosis (ANSWER): an open-label randomized trial. In: The Lancet 391.
- Deutsche Leberstiftung e. V. (2016) (Hrsg.): Das Leber-Buch – Wie halte ich meine Leber gesund?
- Neue Therapien und Stand der Forschung. Die Leber von A bis Z. Schlütersche, Hannover.
- Deutsche Leberstiftung e. V.: Lebererkrankungen. In: leberhilfe.org.
- Klinisches Wörterbuch Pschyrembel Online.
- Tilman Sauerbruch u. a. (2013): Konservative und interventionelle Therapie der Komplikationen bei Leberzirrhose – Teil 2 der Serie zur Leberzirrhose. In: Dtsch Arztebl Int 2013; 110(8), S. 126–132.
- Maria Yiallouros: Leber – Anatomie und Funktion. In: krebsgesellschaft.de.
- Maria Yiallouros: Leberkrebs – Symptome. In: krebsgesellschaft.de.










Daniela Martini
20.07.2021 17:02Hallo Dr. Weigl, Morbus Korsakow würde mich dazu noch interessieren! Danke und viele Grüße
Dr. Tobias Weigl
29.07.2021 18:50Danke für den Hinweis 🙂