
Auf einen Blick– Was ist Diabetes insipidus?
- der Körper ist nicht in der Lage, Harn richtig zu konzentrieren. Betroffene häufig wasserlassen, tägliche Urinausscheidung liegt bei 5–15 Litern
- Es gibt zwei Formen: den zentralen Diabetes insipidus und die seltenere renale.
- Ursache ist ein Mangel des sog. antidiuretischen Hormons (ADH) im Gehirn oder eine Funktionsstörung der Nieren
- Mit der Zuckerkrankheit Diabetes mellitus hat diese Krankheit nichts zu tun. Das Wort Diabetes kommt vom gr. diabainein ‚hindurch passieren‘.
Wer bekommt Diabetes insipidus?
- etwa 1 von 25.000 Personen ist betroffen
- Ursachen für die zentrale Form sind Veränderungen und Verletzungen im Gehirn; etwa ein Drittel der Fälle hat unbekannte Ursachen
- renale Form ist vererbbar, entsteht durch bestimmte Medikamente oder einen unausgewogenen Kalium- und Kalziumhaushalt
Symptome (Auszug)
- häufiges Wasserlassen (5–15 l pro Tag)
- starker Durst durch Austrocknung des Körpers
- Ausscheiden unkonzentrierten Harns
- bei renalem Diabetes insipidus kommen hinzu:
- Mundtrockenheit
- Sehstörungen
Behandlung (Auszug)
- Ursachenbekämpfung
- Einstellung einer normalen Urinmenge durch Medikamente wie Desmopressin
Tipps
- Nehmen Sie genug Flüssigkeit zu sich! Gerade ältere Menschen, die ohnehin oft zur Austrocknung neigen, sollten darauf achten
- Wenn Sie mehr als 5 Liter Urin am Tag ausscheiden, ist das nicht normal. Suchen Sie einen Arzt auf, der die Ursache für das häufige Wasserlassen herausfindet.
Der Diabetes insipidus (auch Wasserharnruhr) beschreibt eine Krankheit, bei der die Nieren den Harn nicht mehr richtig konzentrieren können. Hauptsymptom ist sehr häufiges Wasserlassen. Dabei unterscheidet man zwischen der häufigen zentralen und der eher seltenen renalen Form. Als Ursache gilt bei der zentralen Variante ein Mangel des sogenannten antidiuretischen Hormons (ADH). Bei der renalen Form reagieren die Nieren nicht auf dieses Hormon. Dabei kann die Erkrankung sowohl vererbt als auch erworben werden. Betroffene müssen häufig wasserlassen, scheiden dabei sehr viel unkonzentrierten Urin aus (auch in der Nacht) und leiden deshalb unter einem starken Durstgefühl. Die Behandlungsmöglichkeiten variieren deshalb je nach Form der Erkrankung.
Was ist Diabetes insipidus?
Diabetes insipidus bezeichnet eine Erkrankung, bei der die Nieren zunehmend die Fähigkeit verlieren, Harn zu konzentrieren. Man unterscheidet zwischen den zwei Formen zentraler und renaler Diabetes insipidus. Die Folge ist häufiges Wasserlassen, auch in der Nacht. Das schränkt die Lebensqualität ein.
„10 Liter oder mehr Flüssigkeit am Tag auszuscheiden, ist äußerst unangenehm und schränkt den Alltag sehr ein. Die Ursache für häufiges Wasserlassen kann hormoneller Natur sein.“ — Dr. Dr. Tobias Weigl
Der Name der Krankheit kommt aus dem griechischen diabainein ‚hindurch passieren‘ und lat. insipidus ‚ohne Geschmack‘.
Zentraler Diabetes insipidus: Häufiger und hormonell bedingt
Beim weitaus häufigeren zentralen Diabetes insipidus herrscht im Körper ein Mangel des antidiuretischen Hormons (ADH) im Hypothalamus. Dieser Teil des Gehirns ist das Regulationszentrum für alle vegetativen, also das Nervensystem betreffenden, und endokrinen, also das Hormonsystem betreffenden Prozesse. Diese regeln eben auch, wie häufig wasserlassen angesagt ist.
Der genannte Mangel kann sich auch in einer Transportstörung des Hormons äußern. Ursachen dafür können hier bspw. Autoantikörper oder Tumoren der Hypophyse sein. Die Hypophyse ist die Hormondrüse unterhalb des Hypothalamus. Die Tumoren üben dann Druck auf die Hypophyse aus, sodass kein ADH mehr freigesetzt werden kann.
Die Ursachen des zentralen Diabetes insipidus sind also vielfältig, liegen aber fast immer im Gehirn. Immer dann, wenn sich die Gehirnstruktur ändert, kann der Hypothalamus betroffen sein.
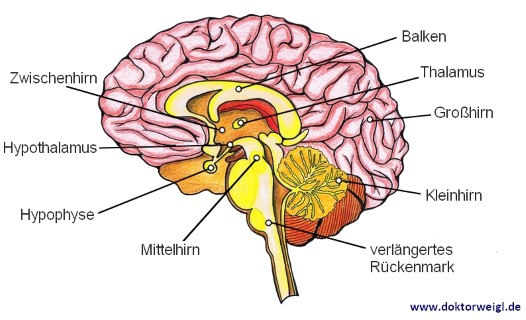
Die Ursachen lassen sich demnach grob einteilen in:
- Posttraumatische und postoperative Störungen
- Raumforderung durch Tumoren
- durch Entzündungen bedingte Gewebeneubildungen und weitere Erkrankungen wie Meningitis
Zu den Tumoren, die Ursachen sein können, zählen weiterhin Germinome, also Tumoren im zentralen Nervensystem, und Pinealome, also Tumoren an der Zirbeldrüse. Diese produziert das Hormon Melatonin. Auch Aids und nicht zuletzt ein kompletter Hirntod können einen zentralen Diabetes insipidus verursachen. In etwa einem Drittel der Fälle gilt die Erkrankung als ‚idiopathisch‘, ist also auf keine bestimmte Ursache zurückzuführen.
Der renale Diabetes insipidus: eine seltene Krankheit, die an die Nieren geht
Beim renalen Diabetes insipidus herrscht kein Mangel an ADH. Vielmehr werden die Nieren resistent gegen dieses Hormon. Die Nieren, oder genauer die Nierenröhrchen funktionieren dadurch nicht mehr richtig. Die Flüssigkeit wird nicht mehr in den Körper zurückgeführt. Das Ergebnis ist auch hier, dass der Harn nicht konzentriert wird und Flüssigkeit durch den Körper „durchläuft“. Auch hier ist das Ergebnis häufiges Wasserlassen.
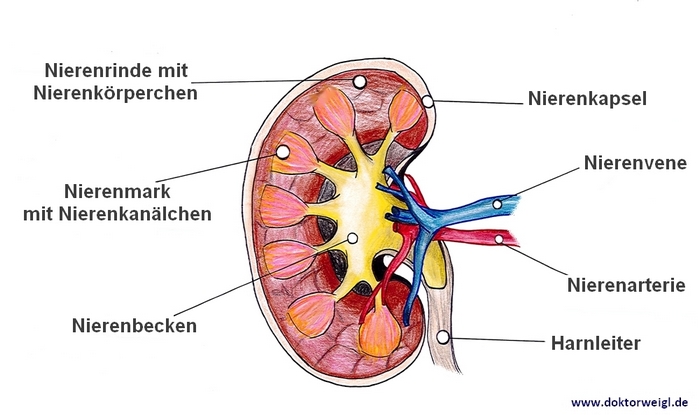
Aufbau einer Niere im Querschnitt
Diese seltenere Form der Krankheit kann angeboren sein, etwa durch Vererbung von einem Elternteil. Aber auch eine längere Nierenerkrankung kann dies auslösen. Dazu zählt eine längere Nierenbeckenentzündung genauso wie eine chronische Niereninsuffizienz. Cisplatin, Amphotericin B und Lithiumcarbonat sind Medikamente, von denen man weiß, dass sie ebenfalls Diabetes insipidus renalis verursachen können.
Außerdem sehen manche Mediziner auch einen unausgeglichenen Mineralhaushalt im Körper als Risikofaktor. Wer zu wenig Kalium (also eine ‚Hypokaliämie‘ aufweist) oder zu viel Calcium (‚Hyperkalzämie‘) im Körper hat, riskiert also ebenfalls eine Erkrankung.
Im folgenden Video erklärt Dr. Dr. Tobias Weigl, was der Diabetes insipidus ist. Darin fasst er auch die Ursachen, Symptome und Therapiemöglichkeiten zusammen.
Die Symptome: Welche Beschwerden verursacht Diabetes insipidus?
Ein Diabetes insipidus geht generell mit vier einschlägigen Symptomen einher. Zum einen müssen Betroffene sehr häufig wasserlassen. Wenn die ausgeschiedene Menge Urin über 2 Litern in 24 Stunden liegt, sprechen Mediziner von ‚Polyurie‘. Zum anderen klagen Patienten mit Diabetes insipidus häufig über zwanghaften Durst (sog. ‚Polydipsie‘). Sie nehmen in Folge des Flüssigkeitsverlusts mehr Flüssigkeit zu sich.
Ebenso auffällig sind das Ausscheiden unkonzentrierten Harns (sog. ‚Asthenurie‘) und häufiges Wasserlassen in der Nacht (sog. ‚Nykturie‘). Bleibt eine Nykturie aus, ist ein Diabetes insipidus praktisch ausgeschlossen. Durch die gestörte Nachtruhe klagen Betroffene entsprechend oft über Tagesmüdigkeit.
Beim weitaus selteneren Diabetes insipidus renalis kommen zu den genannten Beschwerden Sehstörungen hinzu. Wird der Flüssigkeitshaushalt nicht aufrechterhalten, kommt es auch zu Mundtrockenheit und einer zunehmenden Austrocknung des Körpers (der sog. ‚Exsikkose‘).
Gut zu wissen! Häufiges Wasserlassen macht hohe Wassermengen nötig
Je nach Schwere des Diabetes insipidus kann die am Tag produzierte Menge Urin bei etwa 15 Litern liegen. Es sind auch Extremfälle bekannt, bei denen Patienten täglich bis zu 25 Liter Urin ausgeschieden haben! Es ist klar, dass Betroffene dabei sehr häufig wasserlassen müssen. Dabei ist es auf jeden Fall wichtig, die entsprechende Menge an Wasser zu trinken.
Wer ist am ehesten betroffen?
Derzeit liegen aufgrund der Seltenheit des Diabetes insipidus keine exakten Daten zur Häufigkeit vor. Es kann aber gesagt werden, dass etwa 1 von 25.000 Personen Beschwerden im Zusammenhang mit dieser Erkrankung aufweist. Dabei sind Frauen und Männer gleichermaßen betroffen.
Was tut der Arzt? Teil 1: Die Diagnose von Diabetes insipidus
Im Rahmen des sog. Anamnesegesprächs erkundigt sich Ihr Arzt nach Vorerkrankungen und regelmäßig eingenommenen Medikamenten. Zudem wird er im Zusammenhang mit Diabetes insipidus fragen, wie oft sie auf Toilette müssen und ob Sie auch nachts oft „raus müssen“. Außerdem sind Verletzungen am Kopf, vorangegangene neurochirurgischen Eingriffe oder entzündliche Erkrankungen von Interesse.
Liegt der Verdacht also bei Wasserharnruhr, wird das Harnvolumen des Patienten über einen Zeitraum von einer bzw. zwei 24-Stunden-Perioden bestimmt. Außerdem wird der die Konzentration von Serumnatrium untersucht. Das Serumnatrium gibt Aufschluss über die Konzentration von Natrium im Blutserum. Ist diese zu niedrig, könnte eine seltene Form der Erkrankung vorliegen, der sogenannte Diabetes insipidus hypersalaemicus.
Auf Grundlage dieser Untersuchung kann der Arzt andere Ursachen, die mit häufigem Wasserlassen einhergehen, bestätigen bzw. ausschließen. Dazu zählen Überzuckerung (sog. ‚Hyperglykämie‘), Kaliummangel im Blut (sog. ‚Hypokaliämie‘), Störung des Kalzium- und Phosphathaushalts (sog. ‚Hyperkalziämie‘) sowie chronische Nierenerkrankungen.
Der Durstversuch
Lassen diese Untersuchungen keine einschlägige Diagnose zu, geht man in die biochemische Diagnostik über. Dazu wird vor allem der sogenannte Durstversuch unternommen. Mit diesem überprüft man, wie viel vom antidiuretischen Hormons (ADH) freigegeben wird und wie es wirkt. Dies geschieht durch eine Messung der sog. ‚Urinosmolalität‘. Damit lässt sich der Wasser- und Elektrolythaushalts des Körpers beurteilen.
Diese Untersuchung erfolgt generell entlang der folgenden Schritte:
- 24 Uhr: Beginn der Überwachung unter stationären Bedingungen
- 6 Uhr: Ab diesem Zeitpunkt in zweistündigem Abstand Messung der Harnmenge, Urinosmolalität, Körpergewicht, Blutdruck und Puls
- 8 Uhr und 16 Uhr: Bestimmung von Osmolalität und Natrium im Blutplasma
- 16 Uhr: Verabreichung von Desmopressin, das die Wasserausscheidung hemmt, mittels Spritze; zu diesem Zeitpunkt darf der Patient bis zu 200 ml Wasser zu sich nehmen
- 17 und 19 Uhr: Sammlung zwei weiterer Portionen Urin
Im Anschluss gibt der Vergleich der letzten Urinosmolalität vor der Gabe von Desmopressin und die höchste Urinosmolaität danach Aufschluss über das Krankheitsbild. Nur Patienten mit einem Diabetes insipidus weisen nach Verabreichung des Wirkstoffs eine erhöhte Urinosmolalität auf.
Therapieversuch mit Desmopressin
Des Weiteren kann der Arzt zur Diagnose einen Therapieversuch mit Desmopressin veranlassen. Patienten mit zentralem Diabetes insipidus stellen dann eine sofortige Besserung fest. Sie können nämlich mithilfe des Wirkstoffs durchschlafen, ohne auf die Toilette gehen zu müssen. Auch der Durst und das zwanghafte Trinken vergehen sofort. Ein solcher Therapieversuch sollte auch unter stationärer Überwachung erfolgen, da es zu starken Nebenwirkungen kommen kann, wenn das häufige Wasserlassen des Patienten nicht durch einen Diabetes insipidus verursacht wird.
Bildgebung und Differenzialdiagnose
Um die Ursache der Erkrankung genau zu verorten, kommt eine Magnetresonanztomografie (MRT) zum Einsatz. Damit werden die Hypophysen- und Hypothalamusregion sowie der Schädel untersucht. Damit lässt sich z. B. auch ein Hirntumor entdecken bzw. ausschließen.
Differentialdiagnosen sind andere Erkrankungen, die die vorliegenden Beschwerden ebenso zur Folge haben. Also Krankheiten, bei denen auch häufiges Wasserlassen zu den Symptomen gehört. Dazu zählen in diesem Fall vor allem der Diabetes mellitus sowie eine psychogene Polydipsie. Letztere ist neurotisch, das bedeutet durch das Nervensystem bedingt. Gelegentlich erscheint sie auch in Zusammenhang mit anderen neurotischen Störungen.
Fakten-Box Diabetes insipidus (Wasserharnruhr) und häufiges Wasserlassen
Zwei Formen kommen vor:
- zentraler Diabetes insipidus:
- v. a. Mangel des antidiuretischen Hormons (ADH) im Gehirn
- Ursache sind oft Verletzungen, Entzündungen und Gewebeveränderungen am Hypothalamus im Gehirn
- renaler Diabetes insipidus:
- Nieren können nicht mit dem ADH arbeiten
- vererbbar oder durch Medikamente und Krankheiten verursacht
- seltenere Form
Symptome
- Häufiges Wasserlassen (auch in der Nacht) (5–15 l pro Tag)
- starker Durst durch Austrocknung des Körpers
- Ausscheiden unkonzentrierten Harns
- bei renalem Diabetes insipidus kommen hinzu:
- Mundtrockenheit
- Sehstörungen
Behandlung
- Ursachenbekämpfung (Entfernung der Tumoren, Behandlung der Traumata …)
- Einstellung einer normalen Urinmenge durch Medikamente wie Desmopressin
Was tut der Arzt? Teil 2: Die Behandlung von Diabetes insipidus
Vordergründiges Ziel der Therapie ist, das häufige Wasserlassen soweit zu reduzieren, dass der Patient ein normales Leben führen kann. Außerdem sollte die Ursache behandelt werden. Dies ist dann aber von der jeweiligen Ursache abhängig.
Im Normalfall behandelt man häufiges Wasserlassen mit Medikamenten. Dabei wird das zuvor erwähnte Desmopressin verschrieben (genauer: Desmopressinacetat (DDAVP)). Das gibt es als Nasenspray, Nasentropfen, Tabletten oder Schmelztabletten. Die Wirkdauer bei intranasaler Gabe, also durch die Nase, variiert zwischen 10 und 24 Stunden, je nach Patient. Ziel dieser Therapie ist, die tägliche Urinmenge auf 1,5–2 Liter einzustellen.
Erwachsene werden zu Beginn meist mit einer niedrigen Dosis therapiert. Zur Nacht eingenommen, kann sich damit eine ordentliche Nachtruhe einstellen. Dabei sollte 3 Stunden nach Einnahme keine Flüssigkeit aufgenommen werden. Wegen der individuellen Wirkdauer kann auch mittags eine zweite Gabe erfolgen.
Zu Beginn der Therapie sollte die Flüssigkeitsaufnahme noch kontrolliert werden, damit keine Überwässerung stattfindet. Bleibt der Durst aber, so besteht kein Grund mehr zur Kontrolle. Des Weiteren sollte in den ersten Wochen täglich das Körpergewicht kontrolliert werden. Langzeitpatienten erhalten somit auch im weiteren Verlauf eine gute Kontrollmöglichkeit bei Unsicherheiten. Zu guter Letzt ist es ratsam, im ersten Monat der Behandlung einmal wöchentlich das Serumnatrium zu testen. Die Abstände dieser Überwachung können sich im weiteren Verlauf der Therapie vergrößern.
Aktuelle Forschung – Copeptin-Test anscheinend genauer als der Durstversuch
Von 2013 bis 2017 untersuchte ein großes Forschungsteam um Wiebke Fenske von der Universität Leipzig 156 Patienten, die unter Polyurie, also häufigem Wasserlassen, litten. Um herauszufinden, ob die Ursache dafür Diabetes insipidus ist, wird in der Regel der sog. Durstversuch durchgeführt (s. o.) Doch dieser steht in der Kritik, schwer durchführbar zu sein und trotzdem nicht immer das richtige Ergebnis zu liefern. Daher unterzogen die Mediziner aus Deutschland, der Schweiz und Brasilien ihre Patienten nicht nur dem Durstversuch, sondern auch einem Copeptin-Test.
Bei diesem vergleichsweise einfachen Labortest wird das Blutplasma auf den Bestandteil Copeptin hin untersucht. Es steht in enger Verbindung zum Antidiuretischen Hormon.
Das Ergebnis der Studie: Der Copeptintest ist nicht nur schneller und einfacher durchzuführen, er liefert auch die genaueren Ergebnisse.
Quelle: Wiebke Fenske u. a. (2018): A Copeptin-Based Approach in the Diagnosis of Diabetes Insipidus. In: The New England Journal of Medicine 379: S. 428–439.
Häufige Patientenfragen
Wie sieht die Prognose für Diabetes insipidus aus? Ist er heilbar?
Dr. Dr. T. Weigl:
Das ist vor allem abhängig von der Vorerkrankung, die Ihren Diabetes insipidus verursacht. Ist er idiopathisch, ist seine Ursache also nicht bekannt, oder entzündlichen Ursprungs, bildet er sich nur sehr selten zurück. Anders sieht es aus, wenn er durch Verletzungen oder Operationen verursacht wurde. Dann ist er nämlich häufig nur vorübergehend.
Was kann mir die Angst vor der Krankheit nehmen?
Dr. Dr. T. Weigl:
Dafür empfiehlt sich eine eingehende Schulung, die sie über die Krankheit und die zusammenhängenden Mechanismen aufklärt. Sie erfahren dabei mehr über etwaige Elektrolytentgleisungen und wie Sie diese durch passende Reaktionen verhindern können. Eine solche Schulung umfasst Elemente wie die Regelung der Natriumkonzentration, Symptome von Hypo- und Hypernatriämie und die Bewertung einzelner Kontrollparameter wie dem Gewicht.
Ist der Diabetes insipidus eine andere Form des Diabetes mellitus, der Zuckerkrankheit?
Dr. Dr. T. Weigl:
Nein, dabei handelt es sich um zwei unterschiedliche Dinge. Zwar müssen auch Diabetiker (also Menschen mit der sog. Zuckerkrankheit) in der Regel auch häufiger wasserlassen, doch die Ursachen sind ganz andere. Die Namen gehen auf die Symptome zurück, wie sie in der Antike wahrgenommen wurden. Diabetes mellitus bedeutet etwa „geschmackloser Durchfluss“ und Diabetes mellitus „honigsüßer Durchfluss“. Während also Betroffene beider Krankheiten viel Durst und viel Harndrang haben, schmecke der Urin der einen eher nach nichts, während der andere auffallend süß sei. Ohne Laboruntersuchungen musste man sich damals eben anders behelfen.
Exkurs: Diabetes mellitus, die Zuckerkrankheit
Diabetes mellitus ist die Bezeichnung für zwei Arten von Stoffwechselerkrankungen. Bei beiden ist der Anteil von Glukose im Blut erhöht, aber die Ursachen sind andere. Typ 1 ist eine Autoimmunerkrankung. Der Körper zerstört seine eigenen Insulin produzierenden Zellen. Der häufigere Typ 2 ist vererbbar, aber auch Folge von schlechter und übermäßiger Ernährung. Betroffene müssen daher stark auf ihre Ernährung achten, um ihren Blutzuckerspiegel im Rahmen zu halten. In der Regel müssen Typ-2-Patienten ihr Leben lang Insulin spritzen, weil Ihr Körper diesen Stoff nicht selbst produzieren kann.
Wenn Sie mehr über die häufige Zivilisationskrankheit mit dem ähnlichen Namen erfahren möchten, empfehlen wir Ihnen unseren Artikel: „Diabetes mellitus / Zuckerkrankheit: Symptome und Behandlung“.
Mein Onkel hat renalen Diabetes insipidus. Bekommt mein Kind das dann auch?
Dr. Dr. T. Weigl:
Die renale Form der Krankheit ist vererbbar, das ist soweit bekannt. Allerdings ist sie auch ziemlich selten, so dass wir nicht viel über die genauen Prinzipien der Vererbung wissen. Auch nicht über die Wahrscheinlichkeit. Von anderen hereditären, also vererbbaren Krankheiten ist aber bekannt, dass sie durchaus eine Generation überspringen können. Die zentrale Variante des Diabetes insipidus ist hingegen nicht erblich.
Typisches Patientenbeispiel
Uuuuund das fünfte Mal heute Nacht aufs Klo. Holger fragt sich, während er auf dem stillen Örtchen sitzt und große Mengen hellen Urins ausscheidet, wann dieses Leiden so ausgeartet ist. Häufiges Wasserlassen war doch sonst nicht sein Problem. Und warum er so einen starken Durst hat, den er befriedigt, indem er gierig den Kopf unter den Wasserhahn hängt. „Na, da kann ich ja in ’ner halben Stunde wieder raus!“, sagt er sich, schaut auf die Uhr und merkt, dass die Praxis seines Hausarztes gleich öffnet. „Eine Abklärung könnte nicht schaden …“
Einige Tage später: Pi-Pi-Pi-Piep, Pi-Pi-Pi-Piep … „Ist das der Wecker?“ Holger wundert sich noch. Dieses Medikament, das ihm der Arzt zur Einnahme vor dem Schlafengehen mitgegeben hat, verfehlt seine Wirkung anscheinend nicht. Er musste in der Nacht wirklich kein einziges Mal raus aufs Klo! Und fühlt sich dementsprechend so ausgeschlafen wie seit Langem nicht mehr.
Verwandte Themen
- Exsikkose – Die Austrocknung des Körpers: Symptome & Fieber
- Vasopressin bzw. ADH und die Auswirkungen auf unser Pinkeln
- Stinkender Urin/Übelriechender Urin
- Diabetes mellitus / Zuckerkrankheit – Symptome und Behandlung
- Kalium und Kaliummangel; Was tun bei Hypokaliämie? Ursachen, Symptome & Ernährung
- Calcium und Calciummangel – Tagesbedarf und Symptome bei Mangel
Autoren: Tobias Möller, Marek Firlej, Dr. Dr. Tobias Weigl
Redaktion: Marek Firlej
Veröffentlicht am: 20.04.2018, zuletzt aktualisiert: 26.10.2021
Haben auch Sie Erfahrungen mit Diabetes insipidus, häufigem Wasserlassen, auch in der Nacht? Möchten Sie sich bei uns über den Diabetes insipidus erkundigen? Nutzen Sie unsere Kommentarfunktion unten, um von Ihren Erfahrungen zu berichten und sich mit anderen auszutauschen!
Quellen
- Banaure u. a. (2007): Innere Medizin. Springer-Verlag, Heidelberg.
- Wiebke Fenske u. a. (2018): A Copeptin-Based Approach in the Diagnosis of Diabetes Insipidus. In: The New England Journal of Medicine 379: S. 428–439.
- Heiner Greten u. a. (Hg.) (2010): Innere Medizin. Georg Thieme Verlag, Stuttgart.
- Hensen: Diabetes insipidus centralis, in: Hendrik Lehnert (Hg.) (2014): Rationelle Diagnostik und Therapie in Endokrinologie, Diabetologie und Stoffwechsel. Georg Thieme Verlag, Stuttgart.
- Christine Keller, Steffen Geberth (2007): Praxis der Nephrologie. Springer-Verlag, Heidelberg.
- Peter P. Nawroth, Reihard Ziegler (Hg.) (2001): Klinische Endokrinologie und Stoffwechsel. Springer-Verlag, Heidelberg.
- Christian Prinz (2012): Basiswissen Innere Medizin. Springer-Verlag, Heidelberg.
- Werner Rath (2005): Erkrankungen in der Schwangerschaft: 177 Tabellen. Georg Thieme Verlag, Stuttgart.












ich
09.05.2024 21:51Zu welchem Arzt soll man denn gehen um das durchchecken zu lassen? Urologe?
G. S.
14.06.2024 19:27Im Exkurs zum Diabetes Mellitus hat sich ein Fehler eingeschlichen: Es ist der Typ-1-Diabetes welcher eine regelmäßige Insulin-Gabe per Injektion bedarf, nicht der Typ-2.
Ansonsten großes Lob für die wirklich ausführlichen Artikel auf dieser Seite. Damit lässt sich wirklich etwas anfangen.