
Auf einen Blick – Vasopressin
Was ist Vasopressin?
- Peptidhormon aus 9 Aminosäuren
- Synonyme: ADH (kurz für: Antidiuretisches Hormon), Adiuretin
Was macht Vasopressin im Körper?
- reguliert den Wasserhaushalt
- Gefäßverengung → Blutdrucksteigerung
Was sind Erkrankungen oder Beschwerden im Zusammenhang mit Vasopressin?
- Diabetes insipidus
- Vasopressinüberschuss
Vasopressin dient als Medikament zur Behandlung von:
- Schockzuständen
- Diabetes insipidus
- Bettnässen
- akuten Blutungen von Krampfadern in der Speiseröhre
Von Medizinern geprüft und nach besten wissenschaftlichen Standards verfasst
Dieser Text wurde gemäß medizinischer Fachliteratur, aktuellen Leitlinien und Studien erstellt und von einem Mediziner vor Veröffentlichung geprüft.
Vasopressin ist ein Hormon, das eine besondere Bedeutung bei der Regulation unseres Flüssigkeitshaushalts hat. Der Botenstoff wird bspw. dann freigesetzt, wenn unser Organismus von einem Wassermangel betroffen oder das Volumen im arteriellen sowie venösen System zu gering ist. Wesentliche Faktoren, die Einfluss auf die Freisetzung von Vaspressin haben, sind Stress, Schmerzen, Erbrechen und Verletzungen (gesteigerte Freisetzung) sowie Alkohol und Kaffee (verringerte Freisetzung).
Was dieses Hormon noch alles kann und wie genau es in unserem Körper wirkt, erfahren Sie im nachfolgenden Artikel.
Was ist Vasopressin?
Vasopressin bzw. ADH (Anti-diuretisches Hormon) ist ein Peptidhormon, das aus 9 Aminosäuren besteht. Seine Produktion erfolgt durch die Nervenzellen des Hypothalamus, einem Teil des Gehirns, der sich über der Hirnanhangdrüse (sog. ‚Hypophyse‘) befindet. Gespeichert wird Vasopressin im Hinterlappen der Hirnanhangsdrüse und die Freisetzung in die Blutlaufbahn erfolgt bei Bedarf. Sowohl der Hypothalamus als auch die Hirnanhangdrüse sind Teile des Zwischenhirns (sog. ‚Diencephalon‘).
Was sind Hormone und wie werden sie eingeteilt?
Hormone stellen biochemische Botenstoffe im menschlichen Körper dar. Produziert werden diese von spezifischen Zellen (sog. ‚endokrine Drüsen‘), welche die Hormone direkt in den Blutkreislauf abgeben. Hormone übernehmen im Körper regulatorische Prozesse oder erzielen spezielle Wirkungen, nachdem sie zu ihrer jeweiligen Zielzelle gelangt sind bzw. an diese binden.
Da zwischen den Hormonen chemische und strukturelle Unterschiede existieren, werden diese folgendermaßen eingeteilt:
- Peptidhormone (oder Proteonhormone)
- Aminosäurederivate
- Steroidhormone
- Arachidonsäurederivate (oder Eicosanoide)
Des Weiteren können Hormone nach ihrem Bildungsort eingeteilt werden. Demnach gruppieren sie sich wie folgt:
- Schilddrüsenhormone
- Bauchspeicheldrüsenhormone (sog. ‚Pankreashormone‘)
- Hirnanhangdrüsenhormone (sog. ‚Hypophysenhormone‘)
Vasopressin ist zuständig für die Regulation unseres Wasserhaushalts und sowohl ein Überschuss als auch ein Mangel an Vasopressin muss ärztlich abgeklärt und behandelt werden.
— Dr. Dr. Tobias Weigl
Wie wirkt Vasopressin im Körper?
Vasopressin ist für die Regulation des Wasserhaushaltes im menschlichen Organismus zuständig. Durch verschiedene Mechanismen bewirkt es die Wiederaufnahme (sog. ‚Rückresorption‘) von Wasser aus dem Primärharn – dieser Rückresorptionsmechanismus findet in unseren beiden Nieren statt.
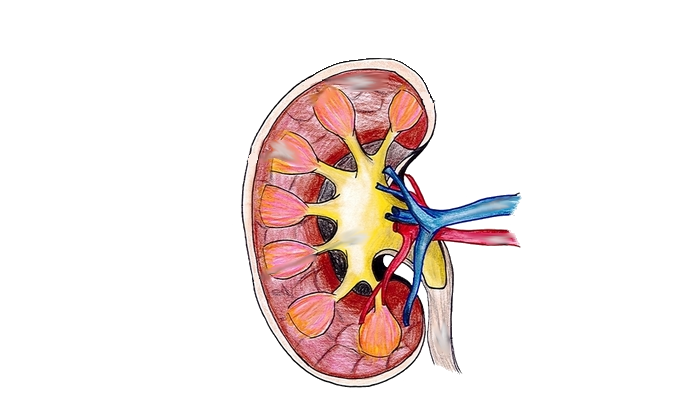
Wenn also ein Wassermangel im Organismus herrscht oder das Volumen im venösen bzw. arteriellen System zu gering ist, registrieren dies bestimmte Rezeptoren (diese befinden sich an unserer Halsschlagader und im Herzen). Daraufhin veranlassen sie die Freisetzung von Vasopressin.
Anschließend bewirkt dieses eine Rückgewinnung des Wassers aus dem Urin, das sich in den Sammelrohren der Nieren befindet. Dadurch nimmt das Volumen des Urins ab und seine Konzentration steigt. Stehen die Ziele Osmolarität und Blutvolumen im Konflikt (sog. ‚hypotone Dehydration‘), dann geht die Regulierung des Blutvolumens vor.
Darüber hinaus wird die Freisetzung von Vasopressin auch gesteuert bzw. beeinflusst durch:
- die Triggerfaktoren Stress, Schmerz, Verletzungen und Erbrechen; es wird mehr Vasopressin freigesetzt
- die Triggerfaktoren Alkohol und Kaffee; es wird weniger Vasopressin freigesetzt
Eine weitere Funktion von Vasopressin ist seine verengende Wirkung auf die Blutgefäße und folglich die Steigerung des Blutdrucks. Bei Flüssigkeitsmangel (z.B. starkem Schwitzen) wird so sichergestellt, dass der Blutdruck konstant bleibt.
Im folgenden Video geht Dr. Dr. Tobias Weigl auf den Zusammenhang zwischen (wenig) Alkohol und (viel) pinkeln ein.
Es besteht eine Verbindung zwischen Vasopressin und dem Nachdurst nach hohem Alkoholverzehr. Denn Alkohol senkt die Freisetzung des Hormons aus der Hirnanhangdrüse, sodass der Körper mehr Wasser ausscheidet. Ebendieser Flüssigkeitsverlust ist dann auch dafür verantwortlich, dass Verkaterte tagsdarauf unter Kopfschmerzen und Nachdurst leiden.
Welche Rolle spielt Vasopressin bei Krankheiten?
Da Vasopressin an regulatorischen Prozessen im menschlichen Körper beteiligt ist, drückt sich ein gestörter Haushalt bspw. folgendermaßen aus:
Vasopressinmangel (Diabetes insipidus bzw. Wasserharnruhr)
Bei einem Vasopressinmangel läuft die Wasserwiederaufnahme der Nieren nicht korrekt ab. In der Folge wird täglich zu viel Urin ausgeschieden, da der Mangel an Vasopressin senkend auf die Wiederaufnahme des Wassers aus dem Urin wirkt. Das kennzeichnende Symptom dafür ist die große Menge hellen und stark verdünnten Urins, die ausgeschieden wird. Dabei ist eine Urinausscheidung von bis zu 20 Liter am Tag möglich.
Im nachfolgenden Video erklärt Dr. Dr. Tobias Weigl, auf welche Urinfarben Sie achten sollten, wenn Sie pinkeln!:
Um den Flüssigkeitsverlust auszugleichen und so eine Austrocknung zu verhindern, muss der Betroffene ebenso viel Wasser zu sich nehmen. Aus diesem Grund verspüren Patienten großen Durst. Ein weiteres Symptom bzw. Folge dieser Krankheit ist die Müdigkeit. Das ständige Ausscheiden des Urins stört nämlich den Schlaf des Betroffenen.
Teilweise ist es aber für die Betroffenen nicht möglich, die Flüssigkeit, die sie mit dem Urin ausscheiden, durch das Trinken auszugleichen. Der dann entstehende große Flüssigkeitsverlust kann zu den folgenden Symptomen führen:
- trockene Haut
- trockene Schleimhäute
- Verstopfung
- niedriger Blutdruck
- Erhöhung der Natrium-Konzentration im Blut (sog. ‚Hypernatriämie‘) und als Folge Verwirrtheit und Anfälle von Krämpfen
Vasopressin verbessert bei Tier und Mensch die Gedächtnisleistung und der Substanz wird außerdem nachgesagt, eine Rolle bei der Gehirnentwicklung zu spielen.
Zwei Arten des Diabetes insipidus
Wichtig: Es gibt zwei Arten des Diabetes insipidus, nämlich die zentrale und die renale Form.
zentraler Diabetes insipidus
Diese Form der Krankheit zeichnet sich durch eine Veränderung im Bereich des Hypothalamus, des Hypophysenstiels oder des Hypophysenhinterlappens aus. Die Folgen sind:
- nicht ausreichende oder keine Herstellung von Vasopressin im Hypothalamus
- kein Transport von Vasopressin durch den Hypophysenstiel vom Hypothalamus zum Hypophysenhinterlappen
- keine Speicherung des Vasopressins im Hypophysenhinterlappen bzw. keine Freigabe des Hormons ins Blutsystem
Für die Entstehung dieser Form kommen mehrere Ursachen in Frage:
- Zysten und bösartige Tumoren (sog. ‚maligne Tumoren‘) im Bereich des Hypothalamus, des Hypophysenstiels und des Hypophysenhinterlappens. Dadurch wird das normale Gewebe von fehlerhaften Zellen verdrängt und die Produktion, Ausschüttung bzw. Speicherung des Vasopressins gestört.
- Hirnhautentzündung infolge schwerer Erkrankungen wie z. B. Tuberkulose
- Entzündungen infolge von Operationen oder Bestrahlung
- Blutungen bzw. Infarkte, die dafür sorgen, dass eine mangelnde Blutversorgung der Zellen des Hypothalamus herrscht. Dadurch bedingt können die Zellen absterben.
- Autoimmunerkrankung (seltener Fall), die weitervererbt wird
renaler Diabetes insipidus
Diese Form wird auch nephrogener Diabetes insipidus genannt und zeichnet sich durch einen Defekt in den Nieren aus. Dadurch können diese die Signale, die von Vasopressin abgegeben werden, nicht korrekt umsetzen. Der Körper ist dann nicht dazu in der Lage, Wasser aus den Nieren zu resorbieren.
Als Ursachen in Frage kommen:
- chronische Nierenerkrankungen
- Schädigung der Nieren durch bestimmte Medikamente
- angeborener Gendefekt
Mehr zum Thema Diabetes insipidus haben wir in einem eigenen Artikel für Sie zusammengestellt. Außerdem widmet sich Dr. Tobias Weigl im folgenden Video dem Diabetes Insipidus im Detail und erklärt mögliche Ursachen, Symptome und Therapiemöglichkeiten.
Vasopressinüberschuss – das Schwartz-Bartter-Syndrom
Bei einem Vasopressinüberschuss sind zu hohe Mengen an Vasopressin im Blut vorhanden. Dadurch wird die Wiederaufnahme des Wassers aus dem Urin stark erhöht. Die Folge ist eine zu hohe Wasseransammlung im Körper des Betroffenen und damit verbunden eine starke Verdünnung des Blutes.
Kennzeichnend für diese Krankheit ist, dass die Betroffenen viel weniger Flüssigkeit bzw. Urin ausscheiden als gesunde Personen. Außerdem ist der Urin stärker konzentriert und die Farbe dunkler. Die hohe Wasseransammlung im Körper des Betroffenen führt zwangsweise zu einer starken Gewichtszunahme. Eine weitere Folge der Wasseransammlung ist die Verdünnung von Inhaltsstoffen im Blut.
Es kommt folglich zu typischen Beschwerden, die mit einem Natrium-, Phosphat– oder Kaliummangel in Verbindung stehen. Dazu gehören:
- Kopfschmerzen
- Müdigkeit
- erhöhte Reizbarkeit
- Brechreiz
- Erbrechen
Diese Beschwerden werden nicht immer direkt vom Betroffenen wahrgenommen. Die Geschwindigkeit, mit der die Inhaltsstoffe verdünnt werden, ist dabei ein entscheidender Faktor.
Ab einer bestimmten Verdünnung kann es zu Einlagerung von Wasser im Gehirn kommen. Die Folge ist ein Hirnödem, das die Funktionen des Gehirns stören kann. Beim Betroffenen äußert sich diese Störung in Form von Unruhe, Verwirrtheit und Bewusstseinsstörungen.
Ein Vasopressinüberschuss kann in zwei Formen auftreten:
hypothalamischer Vasopressinüberschuss
Diese Form geht mit einer Veränderung im Bereich des Schädels bzw. des Hypothalamus einher. Die Folge ist eine unkontrolliert hohe Ausschüttung des Hormons Vasopressin im Körper des Betroffenen. Die Ursachen für diese Form der Krankheit können folgende sein:
- Unfall mit Schädel-Hirn-Trauma
- Tumor im Bereich des Hypothalamus
- Blutungen
- Entzündungen des Gehirns
- Entzündungen der Hirnhäute
- bestimmte Medikamente, die eine positive Vasopressin-Produktion im Hypothalamus bewirken (z. B. Medikamente bei der Krebstherapie)
extrazerebraler Vasopressinüberschuss
Hauptursache für diese Form der Erkrankung sind bösartige Tumoren im Körper des Betroffenen. Diese können im Bereich der Lunge oder der Bauchspeicheldrüse auftreten und für eine starke Vermehrung des Gewebes sorgen. Des Weiteren können sie Tochtergeschwülste bilden und sich über die Lymphflüssigkeit im ganzen Körper ausbreiten. Der Vasopressinüberschuss entsteht, da die Tumorzellen selbst in der Lage sind, Vasopressin zu produzieren (‚paraneoplastisches Syndrom‘).
Faktenbox – Vasopressin
Peptidhormon aus 9 Aminosäuren
- Synonyme: ADH (kurz für: Antidiuretisches Hormon), Adiuretin
Wirkung
- Regulation unseres Wasserhaushalt
- Gefäßverengung und dadurch Blutdrucksteigerung
Erkrankungen oder Beschwerden im Zusammenhang mit Vasopressin
- Diabetes insipidus
- Vasopressinüberschuss
als Medikament bei
- Schockzuständen
- Diabetes insipidus
- Bettnässen
- akuten Blutungen von Krampfadern in der Speiseröhre
Was tut der Arzt? Mögliche Therapien eines gestörten Vasopressin-Haushaltes
Für eine effektive Therapie muss zunächst natürlich die Form der Krankheit bekannt sein. Zu diesem Zweck unternimmt Ihr behandelnder Arzt vorher eine Reihe von untersuchungen, die seinen Verdacht bestätigen oder ausschließen, letztlich aber eine Diagnose zulassen.
Bei einem Diabetes insipidus erkundigt sich der Arzt im Anamnesegespräch bspw. nach der Anzahl Toilettengänge pro Tag, Kopfverletzungen und vergangengen neurochirurgischen Eingriffen.
Dann werden über einen Zeitraum von 24 Stunden das Harnvolumen bestimmt und außerdem der Natriumgehalt im Blut gemessen.

Wenn diese Untersuchungen noch keinen Aufschluss geben, gibt es noch biochemische Verfahren wie den Durstversuch, mithilfe derer sich die Erkrankung dann letztlich diagnostizieren lässt. Und wie wird dann behandelt?
Vasopressinmangel
Wichtig bei einem Vasopressinmangel ist, dass große Wassermengen ausgeschieden werden. Deshalb müssen Betroffene viel Flüssigkeit zu sich nehmen, um eine Austrocknung des Körpers zu vermeiden.
- Bei einem zentralen Diabetes insipidus entsteht der Vasopressinmangel durch Veränderungen des Hypothalamus, des Hypophysenhinterlappens oder des Hypophysenstiels. Die Zugabe von Vasopressin kann medikamentös erfolgen. Dazu wird ein künstlich hergestelltes Protein verwendet, das Desmopressin heißt. Es ist mit Vasopressin strukturverwandt und besitzt ebenfalls die Fähigkeit, die Wasserausscheidung zu hemmen. Weitere Ursachen eines zentralen Diabetes insipidus sind Tumoren in der Hirnanhangsdrüse und Entzündungen der Hirnhaut. Hier würde dann der entsprechende Tumor operativ entfernt bzw. die die Hirnhautentzündung medikamentös behandelt.
- Ein renaler Diabetes insipidus lässt sich nicht mit Desmopressin behandeln, da diese Form der Erkrankung auf einem Defekt der Niere beruht. Hier muss die Urinmenge mithilfe von Medikamenten (z. B. Antidiuretika) vermindert werden.
Vasopressinüberschuss
Da sich bei einem Vasopressinüberschuss viel Wasser im Körper ansammelt, kann eine verminderte Wassereinnahme von Vorteil sein. Betroffenen wird empfohlen, täglich ca. 1–1,5 Liter zu trinken.
Des Weiteren empfiehlt sich eine medikamentöse Behandlung mit urinfördernden Arzneistoffen (sog. ‚Diuretika‘). Dadurch können die Wirkung des Vasopressins gehemmt und die Wiederaufnahme der Nieren gemindert werden.
Symptome, die infolge der starken Natriumverdünnung im Blut entstehen, können durch eine Kochsalzlösung per Infusion behandelt werden. Wichtig dabei ist, dass die Kochsalzlösung viel Natrium enthält, um der Verdünnung im Blut entgegenzuwirken.
Vasopressin als Medikament
Die Verwendung von Vasopressin als Medikament erfolgt in verschiedenen Bereichen. Außerdem werden Arzneistoffe verwendet, die mit Vasopressin strukturverwandt sind, sogenannte Analoga. Diese besitzen ebenfalls eine gefäßverengende sowie antidiuretische Wirkung. Solche Medikamente werden eingesetzt bei
- Schockzuständen; Vasopressin hat eine stark blutdrucksteigernde Wirkung (auch der Wirkstoff Terlipressin kann hier Anwendung finden)
- akuten Blutungen von Krampfadern in der Speiseröhre
- „Bettnässen“
- der Behandlung von Diabetes insipidus (hier findet der Wirkstoff Desmopressin Anwendung)
Die Darreichungsform der Medikamente ist unterschiedlich. Es existieren:
- Injektionspräparate
- Pulver- und Lösungsmittel zur intravenösen Injektion
- Tabletten
- Nasensprays
- Nasentropfen
Aktuelles aus der Forschung – Weniger Blutkonserven dank Vasopressin
Die häufigste Todesursache von Männern mit schwarzer Hautfarbe in den USA sind Schuss- sowie Stichverletzungen. Oft versterben sie an dem dadurch verursachten starken Blutverlust, auch wenn sie es in die Behandlung schaffen. Vor diesem Hintergrund hat ein Forscherteam um Carrie A. Sims von der University of Pennsylvania herausfinden können, dass bei der Gabe von Arginin-Vasopressin weniger Blutkonserven nötig sind als im Normalfall. Ihre Ergebnisse veröffentlichten die Forscher in der Fachzeitschrift JAMA Surgery.
Grund für diese Untersuchung war der Umstand, dass Patienten auch dann noch am Blutverlust versterben, wenn sie ein Traumazentrum erreichen, in dem eigentlich alle notwendigen Konserven zur Verfügung stehen. Denn diese können teils schwere Komplikationen wie innere Blutungen verursachen. Da Vasopressin im Körper das Blutvolumen gleichbleibend halten soll, wollte man sich diesen Umstand bei der Behandlung ebenjener Betroffenen zunutze machen.
Trotz Bedenken getestet
Wenn Betroffene viel Blut verlieren, werden die Vasopressin-Speicher schnell geleert und das Hormon kann seine Aufgabe aufgrund seiner Abwesenheit nicht mehr erfüllen. Indem den Betroffenen jetzt aber Arginin-Vasopressin von außen zugeführt wird, möchte man die natürliche Wirkung von Vasopressin ersetzen. Lange stand diese Behandlungsform in der Kritik, weil man einen absoluten Zusammenbruch der Durchblutung sowie ein erhöhtes Risiko für die Entwicklung von Thromboembolien vermutete. Bei einer Thromboembolie löst sich ein Blutgerinnsel in der Gefäßbahn, wird verschleppt und verschließt letztlich möglicherweise ein anderes Gefäß.
In der von Carrie Sims und ihren Kollegen unternommenen Studie wurden 100 Patienten mit einem Durchschnittsalter von 27 Jahren mit Arginin-Vasopressin bzw. mit einem Placebo behandelt, nachdem ihr Kreislauf auch nach sechs Konserven nicht stabilisiert werden konnte.
Das Ergebnis: Tatsächlich benötigten die mit Arginin-Vasopressin Behandelten nach 48 Stunden nur 1,4 Blutprodukte im Vergleich zu 2,9 Produkten in der Placebo-Gruppe. Auch die Entwicklung von Thrombosen ging in der betroffenen Gruppe zurück. Von den Arginin-Vasopressin-Patienten erlitten 11 Prozent eine solche, bei den Placebo-Patienten waren es 34 Prozent.
An der Sterblichkeit haben diese Ergebnisse aber nichts verändert. In beiden Gruppen erlagen 12 Prozent letzten Endes ihren Verletzungen.
Der Einfluss der Ergebnisse wird zunächst wohl gering bleiben, da es sich um eine kleine, örtlich begrenzte Studie handelt. Die Untersuchungen müssten in Zukunft noch in weiteren Studien aufgegriffen werden.
Quelle: Carrie A. Sims u. a. (2019): Effect of Low-Dose Supplementation of Arginine Vasopressin on Need for Blood Product Transfusions in Patients With Trauma and Hemorrhagic Shock – A Randomized Clinical Trial. In: JAMA Surgery August 28/2019.
Häufige Patientenfragen
Was ist Diabetes insipidus?
Dr. Dr. T. Weigl
Wenn Sie von einem Diabetes insipidus betroffen sind, hat das mit dem, was Sie wahrscheinlich als Diabetes kennen – nämlich die Zuckerkrankheit – nur wenig zu tun. Denn von einem Diabetes insipidus Betroffene haben das Problem, dass ihre Nieren nicht dazu in der Lage sind, den Harn ordentlich zu konzentrieren. Je nach Variante der Erkrankung ist dafür ein Mangel an Vasopressin oder ein vermindertes Anprechen der Nieren auf selbiges verantwortlich.
Warum muss ich so oft auf die Toilette?
Dr. Dr. T. Weigl
Das kann tatsächlich viele Gründe haben. Die Polyurie, also das häufige Wasserlassen, ist ein mögliches Symptom vieler verschiedener Grunderkrankungen. Dazu zählen bspw.:
- Diabetes insipidus
- die Zuckerkrankheit Diabetes mellitus
- Niereninsuffizienz
- Herzinsuffizienz
- Blasenentzündung des Mannes/Blasenentzündung der Frau
- Kalziumüberschuss oder Kaliummangel
Auch der Konsum von Alkohol oder vergangene operative Eingriffe können dazu führen, dass Sie häufiger auf die Toilette müssen als üblich. Wenn Sie mehr über die Mechanisem erfahren wollen, die bei den Grunderkrankungen dazu führen, dass Sie öfter pinkeln müssen, lesen Sie doch unseren Artikel „Häufiges Wasserlassen – Polyurie: Ursachen | Symptome | Therapie“.
Ich muss nicht oft auf die Toilette, aber mein Urin riecht komisch – was kann das sein?
Dr. Dr. T. Weigl
Das kann natürlich ganz simpel die Folge Ihrer Ernährung sein. Haben Sie Spargel oder Knoblauch zu sich genommen, kann es durchaus sein, dass Ihr Urin übel riecht, Ihnen ansonsten aber nichts fehlt. Es gibt aber auch Erkrankungen bzw. Umstände, die den Geruch des Urins verändern und einen Arztbesuch erfordern. Mögliche Erkrankungen sind:
- Harnwegsinfekte wie Blasenentzündungen (im schlimmsten Fall kann sich daraus eine Blutvergiftung, eine Sepsis, entwickeln)
- Diabetes mellitus (Urin kann obstartig riechen, wenn Ihr Stoffwechsel entgleist)
- Tumoren, bspw. Blasenkrebs (der Urin riecht dann möglicherweise faulig)
- die angeborene Stoffwechselerkrankung Phenylketonurie (der Urin riecht nach „Mäusekot“, „Pferdestall“)
- die erbliche Ahornsirupkrankheit (der Urin riecht nach Ahornsirup bzw. Maggi)
Mehr zu diesem Thema können Sie unserem Artikel „Übelriechender Urin – Nahrungsmittel und Krankheiten, wegen denen der Urin stinkt“ nachlesen.
Warum muss man von Alkohol so viel aufs Klo?
Dr. Dr. T. Weigl
Sie haben festgestellt, dass sie nach 1–2 Gläsern schon auf die Toilette müssen? Das ist körperlich völlig normal und hängt mit dem in diesem Artikel besprochenen Vasopressin zusammen. Das Hormon wird im Gehirn produziert, wirkt aber in der Niere. Dort sorgt es für die Wiederaufnahme von Wasser ins Blut. Wenn wir Alkohol trinken, wird die Bildung von Vasopressin gehemmt und wir müssen öfter auf die Toilette. Oft ist der Urin dann auch viel heller, also weniger konzentriert, weil weniger Flüssigkeit wiederaufgenommen und stattdessen über die Nieren ausgeschieden wird.
Typisches Patientenbeispiel
„Diabetes?!“, fragt Werner seinen Hausarzt ungläubig, als er ihm von seiner Schlussfolgerung erzählt. „Ja, aber nicht das, was Sie meinen. Mit Ihrem Zucker ist alles in Ordnung. Ich meine den Diabetes insipidus. Die Krankheiten teilen sich ihren Namen da ein wenig.“, entgegnet sein Arzt.
Werner ist zwar sprachlos, muss aber auch schon wieder auf die Toilette. Denn das war ja auch der Grund, warum er hierher gekommen ist. Ständig hat er Durst und kann schon fast auf dem Klo sitzen bleiben, es kommt ja eh alles raus wie es reingeht. Und geschlafen hat er auch schon länger nicht. „Und jetzt? Was kann man denn dagegen machen?“, fragt Werner, während er auf dem Po hin- und herrutscht und einfach nur eine Lösung haben will, um schnell aufs Klo zu können. „Wir sollten da ein bisschen Ursachenforschung betreiben. Das kriegen wir auf jeden Fall mit Medikamenten in den Griff, keine Sorge. Aber noch besser wäre natürlich, wenn wir den Normalzustand auch so wieder erreichen könnten. Dafür müssen wir noch ein paar Untersuchungen machen, und zwar…“
Das ist das letzte, das Werner hört, während er sich über die Schulter mit einem Händewink entschuldigt und signalisiert, gleich wieder da zu sein. Aber erleichtert ist er – und zwar im doppelten Sinne. Denn mit dem „richtigem“ Diabetes hätte er sich nicht anlegen wollen.
Verwandte Themen
- Diabetes insipidus – Vermehrte Urinausscheidung und dauerhafter Durst | Symptome und Behandlung
- Häufiges Wasserlassen – Polyurie: Ursachen | Symptome | Therapie
- Stinkender Urin/Übelriechender Urin
- Exsikkose – Die Austrocknung des Körpers: Symptome & Fieber
- Diabetes mellitus / Zuckerkrankheit – Symptome und Behandlung
Haben sie Erfahrung mit der Anwendung von Vasopressin? Wie haben sie die Einnahme des Medikaments erlebt? Möchten Sie sich bei uns über den Diabetes insipidus erkundigen? Nutzen Sie unsere Kommentarfunktion unten, um von Ihren Erfahrungen zu berichten und sich mit anderen auszutauschen!
Autoren: Schajan Salahijekta, Tobias Möller, Dr. Dr. Tobias Weigl
Redaktion: Tobias Möller
Veröffentlicht am: 23.04.2018, zuletzt aktualisiert: 28.09.2021
Quellen
- Sandrina Balanescua, Jonas Rutishauser (2010): Diabetes insipidus: Differentialdiagnostik und Therapie. In: Schweizerisches Medizin-Forum.
- Cornelia Clauss, Wolfgang Clauss (2009): Humanbiologie kompakt, Springer-Verlag, Heidelberg.
- Gerd Herold (2013): Innere Medizin. Eigenverlag, Köln.
- M. A. Knepper (2012): Systems biology in physiology: the vasopressin signaling network in kidney. In: American journal of physiology. Cell physiology 303/11.
- Michael Obladen, Rolf F. Maier (Hrsg.) (2006): Neugeborenen-Intensivmedizin. 7., vollst. überarb. u. akt. Auflage. Springer-Verlag, Heidelberg.
- Joachim Rassow u. a. (2016): Duale Reihe Biochemie. Georg Thieme Verlag, Stuttgart.
- Ary Serpa Neto u. a. (2012): Vasopressin and terlipressin in adult vasodilatory shock: a systematic review and meta-analysis of nine randomized controlled trials. In: Critical Care 16/2012.
- Carrie A. Sims u. a. (2019): Effect of Low-Dose Supplementation of Arginine Vasopressin on Need for Blood Product Transfusions in Patients With Trauma and Hemorrhagic Shock – A Randomized Clinical Trial. In: JAMA Surgery August 28/2019.
- Ron Stoop (2012): Neuromodulation by Oxytocin and Vasopressin. In: Neuron 76.













Frau H.
30.05.2018 11:05Lieber Doktor Weigl,
ich habe Ihren Bericht über Vasopressin gelesen. Ich bin sehr interessiert an dem Thema, da ich seit 1,5 Jahren an Oligurie leide. Ich trinke täglich 1,5-2l Wasser, scheide jedoch höchstens 300ml am Tag aus. Dadurch, dass mein Körper das gesamte Wasser speichert, habe ich im vergangenen Jahr mehr als 15kg zugenommen – obwohl ich sehr auf meine Ernährung achte und seit Beginn der Oligurie nur noch 1400kcal am Tag zu mir nehme. Dies hat inzwischen auch eine starke Mangelernährung ausgelöst. Neben starken Wassereinlagerungen in den Beinen habe ich zudem Aszites im Bauch und daher auch Atemnot. Dabei bin ich noch jung und lebe sehr gesund… Das Wasser werde ich nicht los und es ist körperlich und seelisch sehr belastend für mich.
Bisher konnte mir kein Arzt helfen. Weder Nephrologe, Kardiologe, Internist oder Endokrinologe. Meine Blutwerte sind nicht gut und mein Blutdruck (90/60, Puls 48) ist extrem niedrig, so dass ich kaum meinen Alltag bewältigen kann. Jedoch konnte keiner der bisher besuchten Ärzte eine Diagnose stellen oder mich an einen anderen Facharzt überweisen, der mir helfen könnte. Auch im Internet finden sich nicht viele Informationen zu dem Thema. Ich war so verzweifelt, wegen dem ganzen Wasser in meinem Körper, dass ich mir vor 3 Wochen illegal Diuretika (Furosemid) selbst bestellt habe. Dies ist aber auch keine Lösung, da trotz Einnahme kaum Wasser meinen Körper verlässt und ich gelesen habe, dass Diuretika ebenfalls Ödeme bewirken können.
Ich finde keinen Arzt, der mir helfen kann oder der an meinem Zustand überhaupt interessiert ist. Deshalb wende ich mich nun an Sie und hoffe, Sie können mir einen Rat geben.
Viele Grüße
Dr. Tobias Weigl
31.05.2018 20:32Sehr geehrte Frau H,
vielen Dank für Ihre Nachricht. Dies ist wirklich ein sehr „schwieriger“ Fall, insb. da Sie bereits bei den „Experten“ für soetwas wie Nephrologe, Kardiologe, Internist und Endokrinologe waren.
Erstens, bitte nehmen Sie auf KEINEN FALL weiter die Diuretika. Es scheint einen Grund zu geben, weshalb die Kollegen Ihnen dieses nicht verschrieben haben. Furosemid bewirkt ebenfalls Nebenwirkungen, die gerade in Bezug auf Elektrolyte, Herz etc. zu beachten sind.
Ich kann (und es wäre berufsethisch auch nicht korrekt) Ihnen keine Therapie empfehlen.
Ich Frage mich: Was haben Ihnen die Ärzte empfohlen bzw. welche Therapie (auch wenn diese aus Ihrer Sicht unzureichend ist) haben die Ärzte unternommen?
Ggfs. würde ich einmal in einer Spezialklinik oder Uniklinik vorstellig werden. Dort werden auch „seltenere“ Krankheitsbilder „oft“ behandelt.
Es tut mir leid, dass ich Ihnen in diesem Fall keine konkretere Antwort geben kann.
Ich wünsche Ihnen aber alles Gute und hoffe sehr, dass sich Ihre Situation verbessert. Viele Grüße
Dr. Tobias Weigl
Rudolf
30.03.2022 20:45Sehr geehrter Herr Dr. Weigl,
wäre es möglich Vasopressin gegen häufiges nächtliches Urinieren einzunehmen?
Würde es etwas bringen zur Steigerung der Produktion des Körpereigenen Vasopressins zB Arginin zu supplementieren?
Hätte sie einen Supplement Tipp der dazu beitragen kann nächtliches Urinieren zu minimieren?
Ich würde mich auf eine Antwort freuen
Ulrich Denninger
30.08.2019 16:10Also meine lieben Leidensgenossen, mit dem „Wasser“ habe ich auch Probleme. Auch unsere Tiere ab einem gewissen Alter. Da löst man das Problem mit der „Schlachtbank“? Wir wollen scheinbar alle zu alt werden? Leider ist es so? Denkt mal darüber nach? Ich befinde mich auch in einem „Altersheim“.Aber keiner von denen will sterben? Wenn es doch „drüben“ in der anderen Welt so schön sein soll?
Daniel B.
28.09.2018 22:46Lieber Herr Dr. Weigl,
zunächst mal herzlichen Glückwunsch zu dieser informativen Webseite und Ihrem YT-Kanal!
Den Zusammenhang zwischen Alkohol und ADH und in der Folge vermehrtem Harndrang habe ich verstanden. Nun verhält es sich bei mir aber so, dass ich am „Tag danach“ ganz normal pinkeln muss. Allerdings ist es dann am übernächsten Tag so, dass ich quasi ständig muss. Noch einen Tag später normalisiert sich alles wieder. Offenbar fällt bei mir am zweiten Tag nach dem Alkoholkonsum der ADH-Spiegel noch mal ab. Warum ist das so und kann man da bspw. mit Desmopressin gegensteuern?
Ich bin männlich, 41 Jahre alt, normalgewichtig und habe einen eher niedrigen Blutdruck (etwa 110/75).
Wäre toll, wenn Sie einen Tipp für mich hätten. Habe schon das ganze Netz durchsucht, leider ohne Erfolg.
Herzlichen Dank und viele Grüße!