
Auf einen Blick – Was ist eine Achillessehne?
- Verbindungsstück zwischen dreiköpfigem Wadenmuskel (sog. ‚Musculus triceps surae‘) und Fersenbein (sog. ‚Tuber calcanei‘)
- stärkste Sehne des Menschen
Was kann die Achillessehne?
- enormen Zugbelastungen ausgesetzt sein
- Kräfte innerhalb des Körpers übertragen
- das bis zu 12,5-fache unseres Körpergewichts aushalten
Wer hat am häufigsten Achillessehnenbeschwerden (sog. ‚Tendopathien‘)? (Auszug)
- Männer häufiger als Frauen
- Menschen ab einem Alter von 30 Jahren haben verringerte Sehnenqualität und dadurch häufiger Probleme
- häufiges Krankheitsbild: Achillessehnenriss (häufigster Sehnenriss überhaupt, vor allem bei Männern zwischen 30 und 50 Jahren)
Welche Sportarten können mit Achillessehnenbeschwerden einhergehen? (Auszug)
- Langstreckenlauf
- Leichtathletik
- Fußball
- Volleyball
- Tennis/Badminton
Wie behandelt man Achillessehnenbeschwerden? (Auszug)
- akut: Entlastung, Ruhigstellung, Eis
- Elektrotherapie, Ultraschall, Krankengymnastik, Schmerzmittel
- chronisch: Operation möglich, wenn Probleme über Monate bestehen
- häufig reicht eine normale Therapie aus, nur in Ausnahmefällen wird operiert
Von Medizinern geprüft und nach besten wissenschaftlichen Standards verfasst
Dieser Text wurde gemäß medizinischer Fachliteratur, aktuellen Leitlinien und Studien erstellt und von einem Mediziner vor Veröffentlichung geprüft.
Inhalte
- 1 Auf einen Blick – Was ist eine Achillessehne?
- 2 Was ist die Achillessehne?
- 3 Wie sind Sehnen aufgebaut?
- 4 Probleme mit der Achillessehne im Laufsport
- 5 Der Riss der Achillessehne – wie kommt es dazu und wie äußert er sich?
- 6 Was tut der Arzt? Teil 1: Die Diagnose eines Achillessehnenrisses
- 7 Fakten-Box
- 8 Was tut der Arzt? Teil 2: Die Behandlung eines Achillessehnenrisses
- 9 Aktuelle Forschung – Distanz zwischen den Enden der gerissenen Sehne ist wichtig für die aufzubringende Kraft
- 10 Häufige Patientenfragen
- 11 Typisches Patientenbeispiel
- 12 Verwandte Themen
- 13 Quellen
Was ist die Achillessehne?
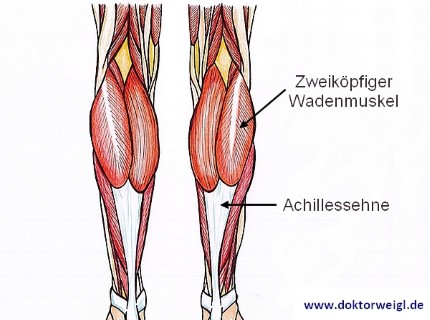
Die Achillessehne ist die stärkste Sehne im menschlichen Körper und circa 15 cm lang. Sie verbindet den dreiköpfigen Wadenmuskel (sog. ‚Musculus triceps surae‘) mit dem Fersenbein (sog. ‚Tuber calcanei‘). Auf diese Weise überträgt sie die Kraft der Wadenmuskulatur auf die Ferse, sodass wir beim Gehen die typische Abrollbewegung durchführen können. Bei Männern herrschen eine höhere maximale Reißfestigkeit und Steifigkeit der Achillessehne als bei Frauen. Wenn die Achillessehne nicht einwandfrei funktioniert, ist es uns nicht mehr möglich, auf den Zehen zu stehen. Sie muss also stark sein, weil sie konstant hohen Belastungen ausgesetzt ist. Anhand eines knappen Überblicks lässt sich dieser Umstand vielleicht noch etwas besser verdeutlichen:
| Art der Fortbewegung | Belastung der Achillessehne |
|---|---|
| Gehen | das 2-3-fache unseres Körpergewichts |
| Laufen | das 6-8-fache unseres Körpergewichts |
| Spitzensport (Hürdenlauf, Hochsprung) | das 12-fache unseres Körpergewichts |
Wie war das noch gleich mit Achilles?
Ihren Namen verdankt die Achillessehne dem griechischen Kriegshelden Achilles, der in den Sagen des Altertums vor allem im Zusammenhang mit dem Trojanischen Krieg Erwähnung findet. Um ihren Sohn vor Schaden zu bewahren, tauchte Achilles’ Mutter Thetis ihn in den Fluss Styx in der Unterwelt. Da sie ihn an der besagten Ferse festhielt und daran auch wieder aus dem Wasser zog, kam dieser Teil seines Körpers nicht mit dem Wasser des Styx in Kontakt, wodurch Achilles fortan noch die eine verwundbare Stelle am Körper hatte, die Achillesferse. Später wurde ihm dieser Umstand zum Verhängnis, als der Gott Apoll einen Pfeil so lenkte, dass dieser Achilles genau an seiner Ferse traf und – vermutlich – für eine Entzündung sorgte, an der er letztlich verstarb.
In Homers Ilias heißt es, dass Achilles dabei ein Schmerz durchfährt, und zwar „bis ins Herz hinan, und wie ein unterhöhlter Turm stürzt er plötzlich zu Boden“.
Wie sind Sehnen aufgebaut?
Sehnen sind straffes, parallelfaseriges Bindegewebe und haben einen speziellen Aufbau, mithilfe dessen sie ihren Aufgaben gerecht werden können. Sie bestehen unter anderem aus einem Gerüst aus Typ-1-Kollagen. Dieses verläuft in langen und dünnen, parallel angeordneten Bündeln und sorgt für die Zugfestigkeit der Sehne. Ebenso erwähnenswert ist das Narbengewebe aus Typ-3-Kollagen. Gesunde Sehnen beinhalten nur wenig von diesem Bindegewebe, liegen aber Veränderungen an der Sehne vor, so kann der Anteil Narbengewebe bis zu 30 Prozent betragen. Das hier vorzufindende Bindegewebe verläuft dann nicht mehr parallel, sondern durcheinander.
Aber wie wird gewährleistet, dass das Bindegewebe parallel verläuft? Dafür gibt es die sogenannten Proteoglykane, genauer Chondroitin- und Keratansulfat. Sie verbinden die Kollagenfasern miteinander, sorgen für die parallele Laufrichtung und erfüllen eine Funktion als raumfüllende Substanz. Außerdem binden sie Wasser und sorgen so dafür, dass Nährstoffe und Botenstoffe transportiert werden. Das Kollagen sowie die Proteoglykane werden in Sehnenzellen, sogenannten Tendozyten, hergestellt. Diese Sehnenzellen sorgen aber auch für die Bildung aller Substanzen, vor allem Botenstoffe und Enzyme, die für einen Umbau, Aufbau oder Abbau einer Sehne gebraucht werden.
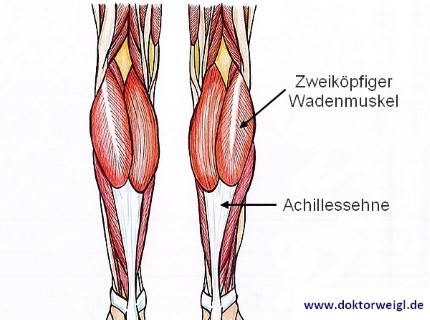
Je nach Sehne ist diese entweder von einem Gleitgewebe oder einer Sehnenscheide umgeben. Die Achillessehne befindet sich bspw. in einem solchen Gleitgewebe, dem sogenannten Paratenon. Sehnenscheiden sind vor allem dort zu finden, wo die Sehnen selbst um Knochen verlaufen (Handgelenk, Innen- und Außenknöchel).
Zu guter Letzt seien noch die Schleimbeutel zu nennen. Diese dienen dazu, Druck und Reibung von Sehnen an ihrer Umgebung (Knochen) zu verringern. Dazu produzieren sie eine Gleitschicht, die zwischen harten und weichen Strukturen dämpfend wirkt.
Wie funktionieren Sehnen?
Wie wir weiter oben bereits erfahren haben, dienen Sehnen allgemein dazu, die Kraft eines Muskels auf den Knochen zu übertragen, sodass Gelenke überhaupt bewegt werden können. Bei einer Muskelkontraktion – wenn der Muskel also zusammengezogen wird – nimmt die Sehne die Kraft des Muskels auf und überträgt sie auf das Skelett.
Die Sehne funktioniert dabei als eine Art elastische Feder und speichert Energie. Wieviel Energie sie letztlich speichert, hängt von der einwirkenden Kraft und von der Verlängerungsstrecke der Sehne ab. Denn die Kraft wird mit ebendieser Strecke multipliziert – am Ende steht dann die gespeicherte Energie.
Probleme mit der Achillessehne im Laufsport
Die Anzahl der sportlich aktiven Menschen nimmt zu. Das hat unter anderem auch dazu geführt, dass Beschwerden an der Achillessehne mehr an Bedeutung gewinnen, weil ein Mehr an Überlastung gleichzeitig auch mehr Beschwerden bedeutet. Schmerzhafte Achillessehnen werden unter dem Begriff Achillodynie zusammengefasst. Grundsätzlich beschreibt dieser Begriff schlicht Schmerzen im Bereich der Achillessehne. Das Wort Achyllodynie wurde häufig als Überbegriff für alle Schmerzsyndrome nahe der Ferse verwendet. Um einen konkreten Behandlungsplan erstellen zu können, bedarf es aber einer engeren Definition. Wir behandeln die Achyllodynie daher im Folgenden als Krankheitsbild, das vor allem durch Druck-, Ruhe- und Belastungsschmerz an der Achillessehne gekennzeichnet ist.
Die Achyllodynie zählt zu den häufigsten Sportschäden. Bei Behandlungsbeginn liegt das Durchschnittsalter der Patienten bei etwa 30 Jahren und oft waren sie schon über mehr als ein Jahrzehnt sportlich aktiv. Männer sind häufiger betroffen als Frauen und es trifft vor allem Leichtathleten (78 Prozent der Fälle). Bei normal sportlich Aktiven sind es vor allem die Langstreckenläufer, also Fersenläufer, die eine Achillodynie erleiden. Im Bereich des Leistungssports betrifft es eher Vorfußläufer, bspw. Springer und Sprinter. Die Ursachen für die Erkrankung sind nicht leicht einzugrenzen. Es gibt verschiedene Hauptursachen, die zur Entstehung der Sehnenbeschwerden beitragen. Dazu zählen:
- Trainingsfehler (zu viel Training)
- biomechanische und anatomische Faktoren (bspw. Fehlstellungen wie Hohl- oder Senkfuß)
- fehlende Kraft, Flexibilität und Kondition
- falsches Schuhwerk
- bereits vorliegende Verletzungen im Bereich der Achillessehne
Weitere Faktoren, die eine Achillodynie begünstigen können, sind:
- Alter
- Geschlecht
- Größe
- Gewicht
- Laufuntergrund
Verlauf, Diagnose und Behandlung
Die Erkrankung verläuft phasenweise. Zu Beginn steht ein Anlaufschmerz bei Laufbelastung, der sich verstärken und erst nach etwas längerer Anlaufzeit wieder verschwinden kann. In der nächsten Phase kommt es dann zu Schmerzen in Ruhe und nach Belastung. Hier kann über die gesamte Belastung hinweg Schmerz präsent sein. In der letzten Phase ist es Betroffenen dann – bedingt durch die zu starken Schmerzen – nicht mehr möglich, zu laufen. Schon normales Gehen kann so eine heftige Schmerzreaktion auslösen.
Wenn Sie mit diesen Beschwerden zum Arzt kommen, wird dieser zunächst einige Fragen zu Ihrer Person und speziell auf die Beschwerden bezogen nach Ihrem sportlichen Pensum stellen. Im Anschluss wird er prüfen, wie es um Ihre Achillessehne bestellt ist. Dazu untersucht er die Bewegungsmöglichkeit im Bereich der Sehne und tastet den Bereich ab, um eventuelle Dellen festzustellen. Die Diagnose wird abgeschlossen mit einer Ultraschall– und ggf. einer MRT-Untersuchung.
Die Behandlung richtet sich dann nach dem Zustand der Sehne. Wir werden für jetzt davon ausgehen, dass sie noch nicht gerissen ist, denn dem Achillessehnenriss widmen wir uns ausgiebiger im nachfolgenden Kapitel. Ist der Schaden an der Achillessehne das Ergebnis einer chronischen Überbelastung, können folgende Optionen ergriffen werden:
- akut: Kältebehandlung, Ruhigstellung
- sportliche Belastung reduzieren oder anpassen
- Schmerzmittel mit entzündungshemmender Funktion, sogenannte NSAR (bspw. Ibuprofen, Diclofenac)
- Physikalische Methoden (z. B. Stoßwellenbehandlung)
- Krankengymnastik mit Dehnübungen
- Einlagen für die Schuhe (bei Fehlstellungen)
- letztes Mittel: Operation
Der Riss der Achillessehne – wie kommt es dazu und wie äußert er sich?
„Es kann schnell passieren – ein lauter Knall, der Schmerz schießt förmlich ein und wir können uns kaum noch laufend fortbewegen. Das hört sich im wahrsten Sinne des Wortes danach an, als sei die Achillessehne gerissen.“
— Dr. Dr. Tobias Weigl
Wenn die Achillessehne schmerzt, spricht man also von einer Achillodynie. Diese kann einen Riss der Achillessehne (sog. ‚Achillessehnenruptur‘) zur Folge haben oder die Entstehung eines solchen begünstigen. Häufig sind derlei Risse das Ergebnis einer Überlastung, sei sie nun akut oder chronisch. Außerdem ereignen sie sich nur selten infolge direkter Krafteinwirkungen – Schnittverletzungen oder Schläge auf die Achillessehne sind eher selten. In den meisten Fällen (97 Prozent) ist die Sehne bereits vorgeschädigt und reißt so leichter. Im nachfolgenden Kapitel gehen wir noch etwas genauer auf die Faktoren ein, die einen Riss der Achillessehne begünstigen. Jetzt widmen wir uns erst einmal dem Beschwerdebild.
Es gibt im Grunde drei klassische Symptome, die sich bei einem Riss der Achillessehne ereignen. Der Schmerz, den Betroffene bei einem Riss empfinden, wird als stark einschießend beschrieben. Abhängig davon, auf welche Weise sich der Riss ereignet, sprechen Betroffene dem Schmerz eine andere Qualität zu. Wenn die Sehne nicht sonderlich vorgeschädigt ist und direkt reißt, wird ein stechender Schmerz beschrieben. Besteht hingegen eine starke Vorschädigung, ist der Schmerz eher dumpfer Natur.
Ein weiteres Symptom bzw. Kennzeichen des Risses ist ein hörbares Geräusch, das einem Peitschenhieb ähnelt. In der Literatur wird dieses Geräusch auch als Knall bezeichnet.
Letztlich werden Betroffene auch einen unmittelbaren Funktionsverlust feststellen, indem sie bspw. nur eingeschränkt laufen können. Unter diesen Umständen ist es vor allem nicht mehr möglich, auf den Zehen zu stehen.
Weitere mögliche Symptome sind ein Bluterguss oberhalb der Ferse sowie eine tastbare Delle in ebendiesem Bereich, vor allem an genau der Stelle, an der die Sehne gerissen ist.
Zusammengefasst sind die Symptome eines Achillessehnenrisses also:
- stark einschießender Schmerz (stechend oder dumpf)
- Geräusch („Peitschenknall“)
- Funktionsverlust (laufen kaum möglich)
- Beule an der Stelle, an der die Sehne gerissen ist
- Bluterguss über dem Fersenbereich
Wer ist am ehesten von einem Achillessehnenriss betroffen?
Weiter oben sind wir schon darauf eingegangen, dass sich ein Riss der Achillessehne vor allem durch indirekte Krafteinwirkung ergibt. Für bestimmte Bewegungen muss die Achillessehne nämlich enorme Kraft aufwenden, vor allem beim Sport. Typische Bewegungen, bei denen sich ein Riss ereignen kann, sind:
- wenn zum Sprint angesetzt wird
- bei Absprüngen vom Boden
- wenn man nach einem Sprung wieder landet
- sobald schnell die Laufrichtung gewechselt wird
Sportarten, die mit einem erhöhten Risiko für Achillessehnenrisse einhergehen, sind zum Beispiel:
- Laufen (Sprinten)
- Volleyball
- Fußball
- Tennis
- Badminton
- Squash
Wenn man sich beim Sport nicht ausreichend Ruhepausen gönnt, wird die ohnehin überbeanspruchte Achillessehne möglicherweise Opfer mehrerer Mikroverletzungen, also kleinster Risse. Diese regenerieren sich in der Regel in Ruhepausen. Lässt man diese Pausen auf Dauer also aus, kann schon eine erneute geringere Belastung einen Riss verursachen. Derlei Vorschädigungen können aber auch unabhängig von den Pausen durch bspw. fortgeschrittenes Alter entstehen, da sich die Sehnen im Alter degenerativ verändern und letztlich eher reißen.
Jährlich kommt es deutschlandweit zu etwa 16.000 Fällen eines Achillessehnenrisses, Tendenz steigend. Diese Tendenz lässt sich möglicherweise damit erklären, dass unsere Lebenserwartung insgesamt höher ist und wir immer mehr Sport treiben. Die Verletzung betrifft Männer etwa fünf Mal so häufig wie Frauen und sie ereignet sich am häufigsten zwischen dem 30. und dem 50. Lebensjahr.
Gibt es Risikofaktoren, die das Entstehen eines Achillessehnenrisses begünstigen?
Es gibt einige sogenannte prädisponierende Faktoren, die es wahrscheinlicher machen, dass die Achillessehne reißt, wenn sie überlastet wird. Dies unterteilt man in intrinsische, also sozusagen von innen kommende, und extrinsische, von außen kommende, Faktoren.
Zu den intrinsischen Faktoren zählen:
- männliches Geschlecht (Männer sind etwa fünf Mal so häufig betroffen wie Frauen)
- Veränderungen des Bindegewebes mit fortschreitendem Alter
- Erkrankungen, die den gesamten Organismus betreffen (z. B. Diabetes mellitus) und so Binde- und Stützgewebe beeinflussen
- entzündliche Veränderungen an der Achillessehne
Weiterhin gibt es noch die extrinsischen Faktoren. Diese umfassen:
- lokale Behandlung mit eingespritzten Glucocorticoiden wie bspw. Cortison– auf den gesamten Organismus wirkende Behandlung mit Glucocorticoiden und Wirkstoffen, die das Immunsystem unterdrücken
- Behandlung mit Fluorchinolonen, also bestimmten Antibiotika, bspw. Ciprofloxacin
Was tut der Arzt? Teil 1: Die Diagnose eines Achillessehnenrisses
Im Rahmen eines Anamnesegesprächs wird sich der Arzt natürlich nach Ihren Beschwerden sowie vor allem auch Ihrer sportlichen Betätigung und dem Verletzungshergang erkundigen.
Sehr wichtig bei Verdacht auf einen Achillessehnenriss ist aber die körperliche Untersuchung. Der Arzt sieht sich dafür zunächst Ihren Fersenbereich an und schaut nach Blutergüssen, Schwellungen oder Dellen (sog. ‚Dehiszenz‘). Danach tastet er den Bereich ab und achtet darauf, ob Sie einen Druckschmerz an einer bestimmten Stelle angeben. Außerdem kann er in diesem Rahmen auch Dellen ertasten. Des Weiteren wird er mit Ihnen Funktionsuntersuchungen durchführen. Dabei sind zwei Methoden besonders wichtig:
- Thompson-Test: Der Arzt wird Sie bitten, sich mit dem Bauch nach unten auf die Untersuchungsliege zu legen. Ihre Füße hängen dabei über den Rand der Liege hinaus. Dann drückt er mit den Händen Ihre Wadenmuskulatur zusammen und achtet darauf, ob sich Ihr Fuß bzw. Ihre Zehen in Richtung der Fußsohle beugen. Ist die Achillessehne intakt, verläuft diese Bewegung klar erkennbar. Bei gerissener Sehne bleibt die Beugung aus.
- Zehenstand: Der Arzt bittet Sie darum, auf Ihren Zehenspitzen zu stehen. Ist die Achillessehne gerissen, so ist das nicht mehr möglich. Bei einem Teilriss kann es sein, dass Sie noch in den Zehenstand übergehen können.
Die Diagnose wird mit der Bildgebung abgeschlossen. In einem Ultraschall kann der Arzt den Riss erkennen und so feststellen, dass die Sehnen in ihrem Verlauf unterbrochen sind. Röntgen und MRT kommen nur dann zum Einsatz, wenn die Untersuchungen bis hierher noch keine sichere Diagnose zulassen oder andere Schäden wie bspw. Brüche oder Verletzungen an den Knochen ausgeschlossen werden sollen.
Fakten-Box
Achillessehne
- stärkste Sehne unseres Körpers
- Verbindung zwischen Wadenmuskulatur und Fersenbein
- ist teils enormen Belastungen ausgesetzt
- kann das bis zu 12,5-fache unseres Körpergewichts aushalten
Schmerzen in der Achillessehne
- oft beobachtet bei Sportlern
- Männer haben häufiger Probleme mit der Achillessehne als Frauen
- Häufigkeitsgipfel von Beschwerden liegt in einem Alter zwischen 30 und 50 Jahren
- Risikosportarten: Langstreckenlauf, Leichtathletik
Achillessehnenriss
- ereignet sich mit peitschenartigem Knall und stark einschießenden Schmerzen
- Wadenmuskulatur verliert Funktionalität
- Schwellung an Rückseite des Sprunggelenks möglich
Behandlung des Achillessehnenrisses
- konservativ: Unterschenkelgips für 2 Wochen, spezieller Schuh mit Spitzfußstellung, nach etwa 3 Wochen Beginn der Bewegungstherapie
- operativ: Sehnen werden zusammengenäht, 5 Tage Aufenthalt im Krankenhaus (in der Regel), Gips für 6 Wochen, danach Bewegungstherapie
Was tut der Arzt? Teil 2: Die Behandlung eines Achillessehnenrisses
Generell versucht der Arzt bei Achillessehnenriss zunächst, diesen konservativ zu behandeln. Dieses Vorgehen umfasst alle Methoden, die keine Operation erfordern. Die Voraussetzung dafür ist, dass sich die nach dem Riss losen Sehnenenden noch zusammenbringen lassen, wenn Sie Ihren Fuß zur Sohle hin beugen. Diese Position wird auch im Rahmen des weiteren Vorgehens wichtig. Denn Sie werden für etwa 2 Wochen einen Unterschenkelgips tragen müssen, während sich Ihr Fuß in Spitzfußstellung befindet. Für den Zeitraum danach werden Sie über einen Zeitraum von 6 Wochen eine sogenannte Schuhorthese tragen müssen. Das ist ein Schuh, der speziell an Sie angepasst wird und die Ferse beim Tragen in eine erhöhte Position bringt. Diese steile Stellung wird dann nach und nach reduziert.
Es kann aber auch sein, dass der Achillessehnenriss operiert werden muss. Dies ist bspw. dann notwendig, wenn die losen Enden der Sehnen zu weit auseinander liegen und nicht mehr von allein heilen und zusammenwachsen können. Standardmäßig werden die Sehnenenden wieder miteinander vernäht und Sie bleiben für etwa 5 Tage im Krankenhaus. Wenn Ihre Sehnen aber bspw. vorgeschädigt sind und daher qualitativ als eher schlecht erachtet werden, kommen andere, spezielle Nahttechniken zum Einsatz. Es kann sogar sein, dass Ihre Sehnen durch Material aus Ihrem eigenen Körper verstärkt werden. Hier muss im Anschluss an die Operation für bis zu 6 Wochen ein Gips am Unterschenkel getragen werden. Alle zwei Wochen wird die Steilstellung dann reduziert.
Das Rückfallrisiko bei einer Operation ist bei jüngeren, sportlich aktiven Patienten so gering, dass man der operativen Versorgung des Risses öfter den Vorzug gibt.
Also: Operation oder konservativ behandeln?
Welcher Behandlungsmethode man letztlich den Vorzug gibt, hängt auch und vor allem von den Erwartungen und Ansprüchen des Patienten ab. Denn es ist bspw. so, dass operierte Achillessehnen nachher sogar belastbarer sind als vorher. Das sorgt wiederum dafür, dass sie seltener reißt bzw. die Wahrscheinlichkeit für einen erneuten Riss sinkt. Hinzukommt, dass auch die Funktionsfähigkeit operierter Sehnen verbessert ist, sodass bspw. die Absprungfähigkeit erhöht ist. Eine Operation ist also vor allem in Bezug auf den Leistungssport sinnvoll.
Die Versorgung ohne Operation ist aber eine Möglichkeit, eine Operation zu vermeiden und dennoch gute Ergebnisse zu erzielen. So kommt dieses Verfahren vor allem bei älteren bzw. weniger aktiven Patienten zum Einsatz. Denn für eine normale Belastung ist auch dieses Verfahren ausreichend.
Was passiert denn danach? Brauche ich Krankengymnastik?
Eine Bewegungstherapie ist ein Muss im Anschluss an jede Behandlung des Achillessehnenrisses – und zwar unabhängig davon, ob operiert werden musste oder nicht. Im Fokus dieser Behandlung stehen zwei wichtige Aspekte: Belastungssteigerung und Mobilisation des Sprunggelenks. Um die Belastung des Fußes wieder zu verbessern, wird dieser zunächst nur teilbelastet. Diese Belastung wird dann nach und nach gesteigert.
Allerdings sollten Sie beachten, dass die Bewegungstherapie abhängig von der Art der Behandlung erfolgen muss. So ist es bspw. bei einer konservativ behandelten Achillessehne schon nach 3 Wochen möglich, mit der Bewegungstherapie anzufangen. Demgegenüber steht aber eine bis zu 6 Wochen dauernde Phase mit Gips nach einer Operation, in der Sie keinerlei Bewegungstherapie durchführen können.
Richtiger Sport ist meist erst nach 3–4 Monaten wieder möglich. Sie sollten sich sogar noch länger schonen, wenn Sie Leistungssport betreiben und wieder in das Wettkampfgeschehen eintreten wollen. Bevor Sie ein solches intensives Training wieder auf sich nehmen, muss Ihre Achillessehne sich für etwa ein halbes Jahr erholen.
Aktuelle Forschung – Distanz zwischen den Enden der gerissenen Sehne ist wichtig für die aufzubringende Kraft
Weiter oben haben wir erfahren, dass viele Risse der Achillessehne auch konservativ behandelt werden, da die Belastungsmöglichkeit im Anschluss ausreichend sei. Das Ergebnis hängt aber scheinbar davon ab, wie groß die Lücke zwischen den losen Sehnenenden letztlich ist. Ist der Abstand zwischen Teilen größer als 1 cm, hat dies erhebliche Auswirkungen auf die Kraft, die Behandelte zustande bringen können. Dies fanden Forscher um John Lawrence vom Addenbrooke’s Hospital in Cambridge heraus. Seine Ergebnisse veröffentlichte das Team in der Fachzeitschrift The Bone & Joint Journal.
Für ihre Studie haben sich die Forscher das Ziel gesetzt, herauszufinden, ob die Größe des Abstands loser Sehnenenden nach Achillessehnenriss Einfluss auf die Funktionalität oder die Kraft haben, wenn konservativ behandelt wurde. Dazu untersuchte das Team 38 Patienten, bei denen die besagte Distanz mithilfe von Ultraschall bestimmt wurde. Im Anschluss an die Behandlung und die damit zusammenhängende Rehabilitation wurden die Patienten nach 6 Monaten untersucht.
Kein Funktions-, aber ein Kraftverlust
Das Ergebnis haben die Forscher mit zwei Testverfahren eingeschätzt. Zum einen machten sie Gebrauch von einem sogenannten dynamometrischen Test, mit dem man die Plantarflexion – die Bewegung des Fußes Richtung Fußsohle – bestimmen kann, und dem sogenannten Achilles Tendon Total Rupture Score (kurz: ATRS). Letzterer ermöglicht Rückschlüsse auf eingeschränkte Bewegungen oder Tätigkeiten sowie erschwerte Aspekte im Alltag.
In Bezug auf die Kraft lässt sich festhalten, dass Patienten mit einer Sehnenenden-Lücke von mehr als 1 cm deutlich mehr Einbußen (23 Prozent) hinnehmen mussten als diejenigen, bei denen die Lücke kleiner als 1 cm war (14 Prozent). Die Forscher vermuten, dass die veränderte Muskelmechanik durch die verlängerten Sehnen nach der Heilung für diesen Umstand verantwortlich sein können. Bezüglich der Funktionalität ließen sich keine Unterschiede finden.
Diese Erkenntnisse können sehr wichtig sein, wenn man eigentlich aktive Menschen vor einem Kraftverlust bewahren möchte. Man müsse auf Grundlage dieser Ergebnisse noch weitere Studien abwarten.
Quelle: John E. Lawrence u. a. (2017): Functional outcomes of conservatively managed acute ruptures of the Achilles tendon. In: The Bone & Joint Journal 99-B/1, S. 87–93.
Häufige Patientenfragen
Kann ich weiter Sport machen, wenn mir meine Achillessehne weh tut?
Dr. Dr. T. Weigl:
Sie sollten auf eine Überlastung – denn das ist häufig der Grund für Beschwerden in der Achillessehne – nicht mit gleich viel oder gar mehr Training reagieren und so Schlimmeres wie bspw. einen Achillessehnenriss provozieren. Vielmehr rate ich dazu, den Bereich ruhig zu stellen und zu kühlen und einen Arzt aufzusuchen, wenn es nicht besser wird.
Muss ein Achillessehnenriss immer operiert werden?
Dr. Dr. T. Weigl:
Nein. Oft wird diese Verletzung auch konservativ behandelt, also ohne Operation. Das hängt aber immer vom Einzelfall und den Wünschen der Betroffenen ab. So wird eine Operation bspw. vor allem dann empfohlen, wenn es sich um junge und sportlich aktive Betroffene handelt, da diese im Nachhinein sogar eine vielleicht noch belastbare Achillessehne haben als vorher. Andererseits möchten Patienten ihre Achillessehne aber vielleicht auch nicht operiert haben, wenn sie die erhöhte Belastung als nicht notwendig erachten. Für den Alltag ist eine konservativ behandelte Achillessehne in der Regel vollkommen ausreichend.
Ich bin normalerweise sehr sportlich unterwegs – kann ich schneller wieder mit dem Training anfangen als „Normalos“, wenn meine Achillessehne gerissen ist?
Dr. Dr. T. Weigl:
Tatsächlich sollten gerade Sie besonders aufpassen. Nach einer solchen Verletzung ist es wichtig, die Heilung allmählich voranzutreiben, also nach und nach mehr Belastung auf den Fuß zu bringen. Wenn Sie Sport an der Grenze zum Leistungssport betreiben, sollten Sie vielleicht sogar noch etwas länger damit warten, wieder voll ins Training einzusteigen, da dies ja durchaus intensiver als bei „Normalos“ ausfällt. Nach einer Operation mit anschließender Rehabilitation kann es bis zu 6 Monate dauern, bis Sie wieder in Ihr normales Training einsteigen können.
Sie haben erwähnt, dass Diabetes mellitus als Risikofaktor für Achillessehnenbeschwerden gilt – ist das die Zuckerkrankheit?
Dr. Dr. T. Weigl:
Genau. Der medizinische Fachbegriff leitet sich vom altgriechischen Wort diabainein für ‚hindurchfließen‘ und dem lateinischen Wort mellitus für ‚honigsüß‘ ab. Konkret übersetzen würde man die Erkrankung demnach etwa mit ‚honigsüßer Durchfluss‘.
Typisches Patientenbeispiel
Verwandte Themen
- Sehnenverletzungen bei Läufern: Wie lange dauert der Heilungsprozess?
- Der Muskelfaserriss – Eine typische Sportverletzung
- 7 Tipps für gesunde Füße
- Sportverletzung am Knie: Innenbandriss – vorbeugen, erkennen, Erste Hilfe, behandeln
- Rückenschmerzen und Sport – 10 Sportarten auf dem Prüfstand
- Schmerzen im Handgelenk – So besiegen Sie die Schmerzen
- Krampf im Bein – Nächtliche Wadenkrämpfe & Muskelkrämpfe nach sportlicher Belastung
- Ibuprofen (Ibuflam, Ibu): Wirkung, Dosierung & Nebenwirkungen
- Diclofenac (Voltaren, Diclac) bei Fieber und Entzündungen – Wirkung, Dosierung & Nebenwirkungen
- Diabetes und Ausdauersport
- Sport bei gesundheitlichen Problemen und Einschränkungen
- 7 Tipps für gesunde Füße
Haben Sie Erfahrungen mit Beschwerden an der Achillessehne? Möchten Sie sich bei uns weiter über die Achillessehne erkundigen? Nutzen Sie unsere Kommentarfunktion unten, um von Ihren Erfahrungen zu berichten und sich untereinander auszutauschen!
Autoren: Dr. Dr. Tobias Weigl, Tobias Möller
Redaktion: Christopher Keck
Veröffentlicht am: 23.08.2019
Quellen
- Ina Aschenbrenner, Peter Biberthaler (2012): Achillessehnenruptur (= Achillessehnenriss). In: dgu-online.de.
- Frank Diemer, Volker Sutor (2007): Praxis der medizinischen Trainingstherapie Band 1. Georg Thieme Verlag, Stuttgart.
- Karsten Knobloch (2019): Schmerzende Achillessehne – Ursachen und Therapieoptionen. In: Der Allgemeinarzt 2019 41/2, S. 48–53.
- Karl-Heinz Kristen, Peter Bock (2017): Achillessehnendegeneration, Insertionstendinose, Ruptur. In: Martin Engelhardt (Hrsg.) (2017): Lexikon Orthopädie und Unfallchirurgie. Springer-Verlag, Heidelberg.
- John E. Lawrence u. a. (2017): Functional outcomes of conservatively managed acute ruptures of the Achilles tendon. In: The Bone & Joint Journal 99-B/1, S. 87–93.
- Christian Larsen (2014): Füße in guten Händen: Spiraldynamik – programmierte Therapie für konkrete Resultate. Georg Thieme Verlag, Stuttgart.
- Heinz Lohrer (2006): Die Achillodynie – Eine Übersicht. In: Orthopädieschuhtechnik 7/8, S. 34–41.
- Elmar Ludolph (2013): Der Unfallmann – Begutachtung der Folgen von Arbeitsunfällen, privaten Unfällen und Berufskrankheiten. Springer-Verlag, Heidelberg.
- Michael Schünke (2014): Topografie und Funktion des Bewegungssystems. Georg Thieme Verlag, Stuttgart.
- Angelos Tachtatzis (2005): Vergleich der biomechanischen Laufmuster bei Läufern mit und ohne Achillessehnenbeschwerden auf dem Laufband und auf der Tartanbahn. Inaugural-Dissertation zur Erlangung des Doktorgrades der Medizin der Medizinischen Fakultät der Eberhard Karls Universität zu Tübingen.
- Frank Weinert (2016): Sei dein eigener Held: Achillessehne – mittleres Drittel. BoD – Books on Demand, Norderstedt.









Was denkst Du?