
Auf einen Blick – Sehnenverletzungen bei Läufern
Welche Aufgaben haben die Sehnen?
- Verbindungsstelle zwischen Muskeln und Knochen
- verantwortlich für die Kraftübertragung auf die Gelenke
Welche Sehnenverletzungen sind bei Läufern häufig?
- Sehnenreizungen an den unteren Extremitäten
- Achillessehnenriss
- Quadrizeps- und Patellarsehnenriss
Symptome (Auszug)
- unmittelbarer, starker Schmerz im Bereich der betroffenen Sehne
- tastbare Delle in der Rupturzone
- Bewegungseinschränkungen
Behandlung (Auszug)
- konservative Therapie mittels Orthese
- Operation + Orthese
Tipps
- Passen Sie Ihr Trainingspensum an Ihre körperliche Fitness an und steigern Sie es nur kleinschrittig.
- Achten Sie auf ausreichend Regenerationsphasen.
- Lassen Sie sich bezüglich Ihrer Laufschuhe und Ihres Laufstils professionell beraten, um Fehlbelastungen und -stellungen entgegenzuwirken.
Von Medizinern geprüft und nach besten wissenschaftlichen Standards verfasst
Dieser Text wurde gemäß medizinischer Fachliteratur, aktuellen Leitlinien und Studien erstellt und von einem Mediziner vor Veröffentlichung geprüft.
Quellen ansehenDen Heros Achilles aus der griechischen Mythologie kostet eine Verletzung an der Achillessehne das Leben – Keine Sorge, ganz so dramatisch sind die Folgen von Sehnenverletzungen in der Realität nicht. Dennoch sind Reizungen und Risse bestimmter Sehnen ebenso häufig wie schmerzhaft. Bei Läufern sind vor allem die Sehnen der unteren Extremitäten betroffen, allen voran die Achillessehne. Da diese fasserreichen Bindegewebsstrukturen nur mäßig durchblutet sind und eine entsprechend träge Regenerationsfähigkeit aufweisen, müssen sich Betroffene von Sehnenverletzungen in der Regel auf eine mehrmonatige Heilungsphase und Sportpause einrichten. Erfahren Sie im folgenden Artikel mehr über die Entstehung, Diagnostik, Behandlung und Prävention von Sehnenverletzungen.
Was ist eine Sehne?
Sehnen und Sehnenverletzungen sind wohl fast jedem ein grober Begriff. Doch eine konkrete Definition davon, was die Sehnen genau sind und welche Funktion sie erfüllen, können wir häufig nicht ad hoc zum Besten geben. Dabei sind die Sehnen unverzichtbare Bindeglieder zwischen den Muskeln und den Knochen.
Woraus besteht eine Sehne?
Eine Sehne (sog. ‚Tendo’) besteht aus faserreichem Bindegewebe, das nur geringfügig durchblutet und von wenigen Nerven durchzogen ist. Diese Eigenschaften machen die Sehne reißfest, aber auch unflexibel und erlauben nur eine langsame Regeneration. Dadurch setzt bereits um das 30. Lebensjahr eine physiologische Degeneration der Sehnen ein.
Welche Aufgabe hat die Sehne?
Als Verbindungsstück zwischen Muskel und Knochen dienen die Sehnen der dynamischen Kraftübertragung auf die Gelenke und kontrollieren somit deren Bewegung und Beweglichkeit.
Im menschlichen Körper sind mehr als 1000 Sehnen für Kraftübertragung und Beweglichkeit zuständig.
Wie kommt es zu Sehnenverletzungen?
Sehnenverletzungen unterliegen in der Regel alle einem ähnlichen Mechanismus. Durch körperliche Aktivität, insbesondere bei sportlicher Betätigung wie etwa dem Laufen und Joggen, sind die Sehnen durch die Muskelkontraktion einer wiederholten Dehnung ausgesetzt. Durch Vorbelastung und/oder durch unphysiologische Bewegungen (Umknicken, Stolpern etc.), kann die Belastungsgrenze der Sehne, die bei einer Dehnung von etwa 10 % liegt, überschritten werden. Im Zuge dessen kommt es zur Schädigung der Sehne.
Von der Sehnenveränderung zum Sehnenriss
Das genaue Ausmaß der Verletzung hängt dabei zum einen von der Dauer und Intensität der Belastung und zum anderen von der Belastbarkeit der Sehne ab, die z. B. mit dem Alter oder durch verschiedene Erkrankungen abnehmen kann. Häufig bilden sich durch wiederholte Über- und Fehlbelastung sowie den natürlichen Verschleiß zunächst strukturelle Veränderungen der Sehne (sog. ‚Tendinopathien’). Diese machen sich in Form von sog. ‚Mikrorupturen’, also kleinste Einrisse im Sehnengewebe, bemerkbar, die zum Zelltod (sog. ‚Nekrosen’), zu Kalkablagerungen, Faserquellung und chronischen Entzündungen der Sehne (sog. ‚Tendinitis’) führen.
Diese Vorschädigungen können mit der Zeit und/oder bei anhaltender Überlastung eine (Teil-)Ruptur, also einen teilweisen oder vollständigen Sehnenriss, schon bei durchschnittlicher Belastung begünstigen. Durch Sportunfälle wie Stürze wird das Risiko nochmals erhöht.
Symptome einer Sehnenreizung
Bevor es im folgenden Kapitel um die Symptome einer Ruptur der für den Laufsport relevanten Sehnen geht, finden Sie hier zunächst die Symptome einer beginnenden Sehnenveränderung bzw. Sehnenreizung aufgelistet, da diese als Vorstufe der Ruptur auf alle im Folgenden thematisierten Sehnen zutreffen.
Ist die Sehne durch anhaltende Überlastung etc. gereizt und entzündet, äußert sich dies also durch folgende Symptome:
- wiederkehrende und zunehmende Schmerzen im Bereich der betroffenen Sehne
- u. U. Schwellung
- u. U. Druck- und Bewegungsschmerz
Sehnenruptur – Welche Sehnen sind bei Läufern besonders gefährdet?
Durch den typischen Bewegungsablauf sind bei Läufern insbesondere die Sehnen der unteren Extremitäten für Überlastungsschäden prädestiniert. Die vorbelastete Sehne kann dabei schon durch die reine Laufbewegung reißen (sog. ‚Spontanruptur’). Allerdings können auch plötzliche Sprung-, Sprint- und Fehltrittbewegungen sowie äußere Gewalteinwirkungen durch einen Sportunfall Auslöser sein.
Die Achillessehnenruptur
Obwohl die Achillessehne zu den widerstandsfähigsten Sehnen unseres Körpers zählt, kommen strukturelle Veränderungen und somit auch Rupturen recht häufig vor. Kein Wunder: Allein beim Gehen wirken Kräfte auf die Sehne ein, die um das ca. 10-fache höher als das eigene Körpergewicht sind.
Die jährlichen Neuerkrankungen in Deutschland liegen zwischen 12 und 18 pro 100.000 Einwohnern. Das macht die Verletzung der Achillessehne zum häufigsten Überlastungsschaden bei Freizeitläufern und Joggern. Sie ist besonders auf degenerative Prozesse in Verbindung mit sportlicher (Über-)Belastung zurückzuführen. Das Risiko einer Achillessehnenruptur ist bei Männern um das 2–20 fache höher im Vergleich zu Frauen. Die meisten Fälle treten zwischen dem 35. und 40. Lebensjahr auf.
„Durch den Freizeitsport-Boom der letzten Jahrzehnte steigt die Inzidenz der Achillessehnenrupturen in Deutschland kontinuierlich.“ — Dr. Dr. Tobias Weigl Share on XBesonders sog. ‚weekend warriors’, also Gelegenheitssportler, sind für die Achillessehnenruptur gefährdet.
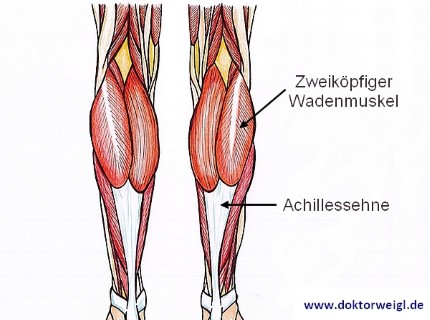
Lage und Funktion der Achillessehne
Die ca. 10–12 cm lange Achillessehne geht aus der Wadenmuskulatur hervor und verbindet diese mit dem Fersenbein (sog. ‚Calcaneus’). Sie ist an der Beugung des Fußes nach unten (sog. ‚Plantarflexion’) beteiligt und stellt beim Aufsetzen der Ferse den hauptsächlichen Stabilisator dar.
Symptome einer Achillessehnenruptur
Die Symptome eines Achillessehnenrisses treten unmittelbar nach dem auslösenden Ereignis auf und umfassen:
- heftigen und stechenden Schmerz in der Achillessehnenregion
- häufig ist ein ‚peitschenartiger‘ Knall hörbar
- tastbare Delle in der Rupturzone
- Unfähigkeit, sich auf die Zehenspitzen zu stellen
- gelegentlich Blutergüsse (sog. ‚Hämatom’)
Bei Patienten mit bereits zuvor stark degenerierter Achillessehne kann das starke Schmerzempfinden ausbleiben. Treffen andere Symptome wie der laute Knall, Bewegungseinschränkungen etc. auf Sie zu, sollten Sie trotz ausbleibender Schmerzsymptomatik Ihren Arzt/Ihre Ärztin konsultieren.
Quadrizepssehnenruptur
Auch der Ruptur der normalerweise robusten Quadrizepssehne gehen in der Regel degenerative Veränderungen voraus. Da es sich um eine relativ seltene Verletzung handelt, sind zur Auftretenshäufigkeit keine verlässlichen Daten verfügbar. Bekannt ist aber, dass auch hier bedeutend häufiger Männer betroffen sind. Das Durchschnittsalter liegt bei ca. 55 Jahren. Eine stark veränderte Quadrizepssehne kann bereits durch die normale Laufbewegung reißen, oft ist jedoch auch ein Sturz, wie etwa nach dem Stolpern ursächlich.
Lage und Funktion der Quadrizepssehne
Wie der Name bereits verrät, ist die Quadrizepssehne mit dem Quadrizeps, dem vorderen Oberschenkelmuskel, verbunden und setzt am oberen Ende der Kniescheibe (sog. ‚Patella’) an. Sie gewährleistet die Kraftübertragung von Ober- auf Unterschenkel sowie die Streckung des Kniegelenks.
Symptome einer Quadrizepssehnenruptur
Der Quadrizepssehnenriss ruft folgende Beschwerden hervor:
- eingeschränkte Streckfähigkeit des Beins im Kniegelenk
- Tiefstand der Kniescheibe
- tastbare Delle im Bereich der Sehne
- einschießender Schmerz unmittelbar nach dem auslösenden Ereignis
- Einknicken beim Gehen bis hin zur Gehunfähigkeit
- ggf. Hämatombildung und Schwellungen
Patellarsehnenruptur
Seltener als bei Quadrizeps- oder Achillessehne, kann es auch zum Riss der Patellarsehnenstruktur kommen. Auch sie geht größtenteils auf Über- und Fehlbelastungsschäden durch sportliche Aktivität zurück, etwa die Verrenkung des Kniegelenks. Allerdings liegt in den meisten Fällen eine relevante Vorschädigung, etwa durch Krankheiten wie Rheuma, Diabetes mellitus und Lupus erythematodes oder Medikamente wie Immunsuppressiva oder lokale Kortikoidinjektionen vor. Zum Großteil sind Patienten um die 40 Jahre betroffen.
Funktion der Patellarsehne
Die Patellarsehne hat eine Länge von ca. 5–6 cm, entspringt ebenfalls dem vorderen Oberschenkelmuskel und ist damit praktisch eine Fortsetzung der Quadrizepssehne. Sie verbindet, anders als die restlichen Sehnen, nicht Knochen und Muskel, sondern zwei Knochen miteinander; die Kniescheibe mit dem Schienbeinhöcker.
Die Patellarsehne ist unerlässlich für die Streckung des Kniegelenks. Außerdem verstärkt sie die Gelenkkapsel und die Seitenbänder des Kniegelenks.
Symptome einer Patellarsehnenruptur
Die gerissene Patellarsehne zeichnet sich vor allem durch folgende Trias aus:
- eingeschränkte aktiver Kniestreckung
- Kniescheibenhochstand
- sowie eine spürbare Delle im Bereich der Patellasehne
Hinzu kommen weitere Symptome wie:
- unmittelbarer, starker Schmerz
- Kniegelenkschwellungen
- tlw. Belastungsunfähigkeit der betroffenen Extremität
Wer ist am ehesten betroffen?
Wie bereits angerissen, gibt es sowohl einige interne als auch externe Faktoren, die das Risiko von Sehnenschäden erhöhen. Einige davon sind durch Gewohnheitsänderungen, medikamentöse Einstellung etc. beeinflussbar, andere müssen wohl oder übel als gegeben akzeptiert werden:
- zunehmendes Alter
- Geschlecht: Frauen < Männer
- Übergewicht
- prädisponierende Erkrankungen: Rheuma, Diabetes mellitus, Niereninsuffizienz, Lupus erythematodes, Bluthochdruck
- Medikamenteneinnahme: Chinolonantibiotika, lokale und systemische Kortisonpräparate, Immunsuppressiva, Anabolika
- Wiedereinstieg nach Sportpause
- bereits vorangegangener Sehnenschaden
- zu schnelle Belastungssteigerung beim Laufen/Sport
- Fehlstellung im Knie- und Fußbereich
- ungeeignete Laufschuhe und ungeeigneter Laufuntergrund
- Witterungsbedingungen: kaltes und feuchtes Wetter als Risikofaktor
Was tut der Arzt? Teil 1: Die Diagnose von Sehnenverletzungen
Bemerken Sie bei sich die Symptome einer Sehnenreizung, können Sie sich zunächst an Ihren Hausarzt/Ihre Hausärztin oder an eine/n Orthopäden/Orthopädin wenden. Das plötzliche Schmerzempfinden im Falle einer Sehnenruptur wird Sie ebenfalls zu einem zeitigen Arztbesuch bewegen.
Das Anamnesegespräch
Ihr Arzttermin beginnt mit einem Anamnesegespräch. Hier können Sie ausführlich Ihre Beschwerden schildern. Wahrscheinlich hat der Arzt/die Ärztin einige Rückfragen, um sich einen möglichst genauen Eindruck von Ihrem Krankheitsbild zu machen, etwa:
- Gab es einen Unfall? Wie war der genaue Hergang?
- Liegen Begleiterkrankungen bei Ihnen vor?
- Welche Medikamente nehmen Sie regelmäßig ein?
- In welchem Maße sind Sie sportlich aktiv?
- Sind bereits vorangegangene Sehnenverletzungen bekannt?
Körperliche Untersuchung
Im Anschluss an das Patientengespräch folgt die körperliche Untersuchung des betroffenen Areals. Im Zuge dessen tastet der Arzt/die Ärztin nach einer möglichen Delle im Bereich der geschädigten Sehne und sucht nach weiteren möglichen Anhaltspunkten wie Druckschmerz, Blutergüsse, Schwellungen, Hoch- oder Tiefstand der Kniescheibe etc..
Darauf folgt eine Reihe an funktionellen Tests, die die Beweglichkeit der betroffenen Gelenke überprüfen sollen. So werden Sie etwa bei Verdacht auf eine Achillessehnenruptur zum Zehenspitzenstand aufgefordert. Im Rahme des Thompson-Tests überprüft der Arzt/die Ärztin darüber hinaus die Plantarflexion Ihres Fußes. Dazu liegen Sie in Bauchlage, während der Arzt Druck auf die Waden ausübt.
Um die Patellar- und Quadrizepssehne auf den Prüfstand zu stellen, sind Sie aufgefordert, Ihr Knie im Liegen aktiv zu strecken und ggf. gleichzeitig anzuheben.
Bildgebende Verfahren
Um letzte Zweifel und alternative Diagnosen beiseitezuräumen, kommen verschiedene bildgebende Verfahren zum Einsatz. Mittel der Wahl ist dabei sowohl bei Verdacht auf eine Achillessehnenruptur als auch auf eine Quadrizeps- und Patellarsehnenruptur die Ultraschalluntersuchung. Damit lässt sich eine Ruptur normalerweise zweifelsfrei feststellen.
Bei Verletzungen der Quadrizeps- und Patellarsehne ist zusätzlich eine röntgenologische Untersuchung notwendig, um Schäden an der Kniescheibe auszuschließen.
Was tut der Arzt? Teil 2: Die Behandlung einer Sehnenverletzung
Die Art und Dauer der Therapie verletzter Sehnen richtet sich stets individuell nach dem Verletzungsausmaß. Welche Optionen dabei zur Verfügung stehen, lesen Sie im folgenden Kapitel.
Durch den langsamen Stoffwechsel der Sehnen ist der Heilungsprozess von Sehnenverletzungen häufig etwas langwieriger als bei vergleichbaren Verletzungen des Bewegungsapparates.
Die Therapie von Sehnenreizungen
Sehnenreizungen und -entzündungen sollen nach Möglichkeit konservativ, also ohne operativen Eingriff, therapiert werden. Die Kombination verschiedener konservativer Therapiebausteine verspricht den größtmöglichen Erfolg:
- thermische Anwendungen: Während in den ersten 24 h besonders das Kühlen der gereizten Sehne Linderung verschafft, können im weiteren Verlauf auch Wärmebehandlungen wohltuend sein.
- medikamentöse Therapie: nicht-steroidale Schmerzmittel wie Diclofenac und Ibuprofen mindern sowohl in Creme- als auch Tablettenform die Entzündung und die Schmerzen. Bei anhaltenden Beschwerden kommt auch die Injektion von Kortison, Hyaluron oder sogar Eigenblut infrage.
- physiotherapeutische Behandlung: Im Rahmen der Physiotherapie lockern und entspannen verschiedene Massagetechniken und Dehnübungen die beanspruchte Sehne. Auch Strom- und Stoßwellenbehandlungen sind möglich.
Die konservative Therapie der Achillessehnenruptur
Hat sich während der ausführlichen Diagnostik ergeben, dass Ihre Achillessehne gerissen ist, steht der Arzt vor der Wahl einer konservativen oder operativen Behandlungsmethode.
Die konservative Methode umfasst eine etwa 6–8-wöchige Ruhigstellung des Fußes durch einen Gips oder einen speziellen orthopädischen Schuh, begleitet von krankengymnastischen Übungen. Sie ist nur dann sinnvoll, wenn es sich um eine teilweise Ruptur handelt oder auf dem Ultraschallbild zu erkennen ist, dass sich die Sehnenenden gleichmäßig gegenüberliegen.
Die operative Therapie von Sehnenrissen
In den meisten Fällen einer Achillessehnenruptur jedoch, und bei so gut wie ausnahmslos jeder Quadrizeps- und Patellarsehnenruptur, ist eine Operation notwendig. Vor allem bei der Achillessehne kommen dabei u. U. minimal-invasive Techniken infrage, die nur einen kleinen Einschnitt erfordern und entsprechend schonend sind. Ansonsten werden die Sehnenenden zumeist mittels eines chirurgischen Eingriffs zusammengenäht bzw. rekonstruiert.
Nachbehandlung
Trotzdem die Sehne in der OP wieder zusammengefügt wurde, ist sie nicht unmittelbar wieder voll funktions- und belastungsfähig. Die Nachbehandlung richtet sich nach der Lokalisation des Sehnenschadens. Eine begleitende Physiotherapie ist Standard.
Um die frische Naht nicht zu stark auf Spannung zu bringen, tragen Sie nach einer Achillessehne-OP die ersten sechs Wochen eine Orthese, die den Fuß durch Anheben der Ferse mittels eines Fersenkissens in ‚Spitzfußstellung‘ bringt. In dieser Zeit dürfen Sie den Fuß nur mit bis zu 20 kg Ihres Körpergewichts teilbelasten. Im Anschluss werden die Kissen entfernt und Sie tragen die Orthese zwei weitere Wochen mit normaler Fußstellung. Mit dem Joggen/Laufen dürfen Sie nach Rücksprache mit dem behandelnden Arzt frühsten nach drei, eher nach sechs Monaten nach der OP beginnen.
Auch bei der Quadrizepssehne setzt sich die Nachbehandlung aus Teilbelastung (15–25 kg) und gleichzeitiger Bewegungs-/Beugungslimitierung des Kniegelenks mittels einer Bewegungsschiene zusammen. Die Teilbelastung wird ca. für die ersten sechs Wochen eingehalten, das Tragen der Orthese kann je nach Ausmaß des therapierten Defekts für einen Zeitraum von bis zu sechs Monaten angeraten werden. Im Anschluss gilt es, sich – ebenfalls mit professioneller Beratung – langsam wieder an alltägliche und anschließend sportliche Belastung heranzutasten.
Die Nachbehandlung der Patellarsehnenruptur ähnelt der der Quadrizepssehne. Allerdings ist nach der sechswöchigen Teilbelastung häufig schon eine Vollbelastung ohne weiter Bewegungslimitierung durch die Orthese möglich. Trotzdem gilt auch hier eine (Lauf-)Sportpause von mindestens sechs Monaten.
Wie kann ich Sehnenverletzungen vorbeugen?
Insbesondere Sehnenrisse sind häufig langwierige Verletzungen, die man sich (nicht nur) als Läufer gern ersparen möchte. Einige Risikofaktoren wie etwa das Alter, das Geschlecht oder bestimmte Erkrankungen lassen sich nicht oder nur bedingt beeinflussen. Allerdings gibt es dennoch einige Stellschrauben, an denen Sie für möglichst resistente Sehnen bzw. zur Prävention einer erneuten Ruptur drehen können:
- Steigern Sie ihr Lauftraining ganz allmählich (nicht mehr als 10 % pro Woche) und sorgen Sie für ausreichende Regenerationsphasen.
- Wärmen Sie sich vor der Laufeinheit gründlich auf.
- Verwenden Sie gut sitzende Laufschuhe und tauschen Sie diese regelmäßig aus.
- Achten Sie auch auf zusätzliche Kraft- und Flexibilitätsübungen (Dehnen!) neben dem Laufen.
- Lassen Sie Ihren Laufstil von ausgebildetem Fachpersonal begutachten und ggf. korrigieren.
Aktuelle Forschung – Operative vs. konservative Behandlung der Achillessehnenruptur
In der aktuellen Literatur wird häufig auf die Vorteile einer operativen Behandlung der Achillessehnenruptur gegenüber der konservativen Therapie verwiesen. Ob Letztere wirklich dem chirurgischen Eingriff unterlegen ist und ob bzw. welche Vorteile der konservative Ansatz mit sich bringt, wurde in der folgenden Metaanalyse untersucht.
Jede Ruptur sollte als Einzelfall betrachtet werden
Um eine möglichst breite Übersicht zu erhalten, wurden 29 Studien, davon 10 randomisierte Kontrollstudien, mit insgesamt knapp 16 000 Teilnehmern hinsichtlich des Auftretens von erneuten Rissen, Komplikationen und der funktionellen Leistungsfähigkeit nach jeweils operativen und konventionellen Interventionen untersucht.
Die Ergebnisse der Metaanalyse ergaben, dass eine Operation das Risiko eines erneuten Risses ein wenig senkt. Allerdings steigt das Risiko für Komplikationen wie z. B. Infektionen an. Letztendlich vertreten die Studienleiter die Meinung, dass die Wahl der Therapieform immer von den individuellen gesundheitlichen Umständen des Patienten abhängig gemacht werden sollten.
Quelle: Y. Ochen, R. B. Beks u. a. (2018): Operative treatment versus nonoperative treatment of Achilles tendon ruptures. Systematic review and meta-analysis. In: bmj. com.
Häufige Patientenfragen
Wann kann ich nach einer OP an der Achillessehne wieder Auto fahren?
Dr. Dr. T. Weigl:
Generell sollten Sie die ersten 8–.10 Wochen bzw. mindestens so lange, wie Sie die Orthese tragen, auf das Autofahren verzichten. Idealerweise lassen Sie sich diesbezüglich individuell von Ihrem Arzt/Ihre Ärztin beraten.
Wie lange werde ich nach einer Operation an der Sehne krankgeschrieben?
Dr. Dr. T. Weigl:
Das hängt entscheidend davon ab, in welchem Bereich Sie tätig sind. Kommen Sie etwa größtenteils Büroarbeiten nach, beträgt die Dauer der Krankschreibung oft zwei Wochen. Müssen Sie hingegen viel Gehen und Stehen, sind bis zu 12 Wochen angebracht und bei schwerer körperlicher Belastung gilt ein Richtwert von 16 Wochen.
Was ist der Unterschied zwischen Sehnen und Bändern?
Dr. Dr. T. Weigl:
Bis auf Ausnahmen wie die Patellarsehne, stellen Sehnen die Verbindung zwischen bestimmten Muskeln und Knochen her und dienen somit der Kraftübertragung und Beweglichkeit. Bänder hingegen verbinden einzelne Knochen miteinander und haben eher eine schützende und stabilisierende Funktion.
Können Sehnen transplantiert werden?
Dr. Dr. T. Weigl:
Unter gewissen Umständen ist es möglich, dass eine Sehne nicht mehr zusammengenäht werden kann. Das ist etwa der Fall, wenn der Riss durch ein ausbleibendes Schmerzempfinden unerkannt bleibt und die Sehnenenden schon zu stark verkürzt sind. Dann ist es möglich, einen verzichtbaren Teil einer anderen Sehne des Körpers zu entnehmen und an der entsprechenden Stelle einzusetzen.
Verwandte Themen
- Die Achillessehne – Die stärkste Sehne im menschlichen Körper
- Was macht ein Orthopäde?
- Spreizfuß, Senkfuß und Plattfuß – Die häufigsten Fußdeformitäten im Überblick
- Das Kniegelenk – das größte Gelenk im menschlichen Körper
- Rheumatoide Arthritis bzw. Rheuma – Ursachen, Symptome und Behandlung
Haben Sie Erfahrungen mit Sehnenverletzungen? Möchten Sie sich bei uns weiter über Sehnenverletzungen erkundigen? Nutzen Sie unsere Kommentarfunktion unten, um von Ihren Erfahrungen zu berichten und sich untereinander auszutauschen!
Die hier beschriebenen Punkte (Krankheit, Beschwerden, Diagnostik, Therapie, Komplikationen etc.) erheben keinen Anspruch auf Vollständigkeit. Es wird genannt, was der Autor als wichtig und erwähnenswert erachtet. Ein Arztbesuch wird durch die hier genannten Informationen keinesfalls ersetzt.Autor: Dr. Dr. Tobias Weigl, Clara Spottke
Lektorat: Rabea Niehues
Veröffentlicht am: 06.06.2021
Quellen
- M. H. Amlang, H. Zwipp (2006): Verletzung großer Sehnen. In: Der Chirurg 77 (7). S. 637–650.
- R. Biber (2007): Achillessehnenruptur. In: MMW – Fortschritte der Medizin 149 (17). S. 51–51.
- D. Daut, M. Faschingbauer (2019): Sehnenverletzungen an der unteren Extremität. In: Trauma und Berufskrankheit 21 (3). S. 175–180.
- C. Grim, O. Lorbach, M. Engelhardt (2010): Quadrizeps- und Patellasehnenrupturen. In: Der Orthopäde 39 (12). S. 1127–1134.
- G. Heinrichs, J. Kiene, S. Hillbricht u. a. (2021): Patellarsehnenruptur. In: Trauma und Berufskrankheit 21 (1). S. 74–78.
- T. Hüfner, C. Krettek, K. Knobloch (2007): Achillessehnenruptur. In: Fuß & Sprunggelenk 5 (4). S. 269–277.
- Y. Ochen, R. B. Beks u. a. (2018): Operative treatment versus nonoperative treatment of Achilles tendon ruptures. Systematic review and meta-analysis. In: bmj. com.
- V. Quack, M. Tingart, J. Grifka u. a. (2013) Achillessehnenruptur, In: Karl-Walter Jauch/Wolf Mutschler/Johannes N. Hoffmann u. a. (Hrsg.): Chirurgie Basisweiterbildung. In: 100 Schritten durch den Common Trunk. S. 578–582.
- M. Rickert, F. Schröter (2005): Empfehlungen zur Begutachtung von Sehnenschäden. In: Der Orthopäde 34 (6). S. 560–566.
- P. Teller, H. König, U. Weber u. a. (2002): Patellarsehne. In: Peter Teller/Hermann König/Ulrich Weber u. a. (Hrsg.): MRT-Atlas Orthopädie und Unfallchirurgie: Kniegelenk. S. 1–20.
- H. Vester, P. Biberthaler (2015): Was tun, wenn die Sehne knallt? In: MMW – Fortschritte der Medizin 157 (21). S. 65–68.
- C. J. Wirth, J. Carls (2000): Pathologie der akuten und chronischen Sehnenverletzung.












Carsten Strohmeier
03.11.2022 13:52Interessanter Artikel zum Heilungsprozess bei Sehnenverletzungen. Mein Sohn ist Sportler und konnte seine Sehnenverletzung mit Eigenblut therapieren. Interessant, dass es möglich ist, einen Sehnenteil der nicht gebraucht wird, in eine andere Sehne einfügen zu können.
Kira N.
07.01.2023 16:09Vielen Dank für diesen Beitrag zu Sehnenverletzungen bei Läufern. Gut zu wissen, dass bei der Physiotherapie verschiedene Massagetechniken und Dehnübungen die beanspruchte Sehne lockern und entspannen können. Ich habe auch eine Verletzung vom Laufen und werde mich mal an eine Praxis für Physiotherapie wenden.
Ischka Niemer
27.03.2023 21:08Vielen Dank für diesen Beitrag zum Thema Sehnen. Gut zu wissen, dass bei zu großer Belastung diese reißen können und dann länger kein Sport möglich ist. Ich denke, dass ich mal eine chirurgische Vorsorgeuntersuchung machen lassen werde, damit ich mir keine Verletzungen zuziehe.
Dietrich Schneider
07.04.2023 15:38Vielen Dank für diesen Beitrag zum Thema Sehnen. Gut zu wissen, dass der Heilungsprozess keine feste Zeit dauert. Ich habe seit einem Autounfall eine Sehnenverletzung und musste mir nun orthopädische Schuhe nach Maß anfertigen lassen.