
Auf einen Blick – Die Atmung – Lungenphysiologie und Lungenfunktionsdiagnostik
Aufgaben der Lunge
- Atmung
- Sauerstoff-Aufnahme
- Kohlenstoffdioxid-Abgabe
- stärkster Atemreiz: erhöhter Kohlenstoffdioxid-Partialdruck
Welche Untersuchungsmöglichkeiten gibt es?
- Lungenfunktionstests: Spirometrie, Ganzkörperplethysmographie
- Blutgasanalyse
Welche Lungenwerte gibt es?
- Lungenvolumen
- Atemstromstärke
- Lungenkapazität
Tipps
- der Hausarzt kann einen Lungenfunktionstest durchführen
- ein Lungenfacharzt (sog. ‚Pneumologe’) kann Spezialtests durchführen, die weitere Ergebnisse liefern
Inhalte
- 1 Auf einen Blick – Die Atmung – Lungenphysiologie und Lungenfunktionsdiagnostik
- 2 Physiologie der Lunge – Wie funktioniert unsere Atmung?
- 3 Störungen der Ventilation – erschwerte Atmung
- 4 Lungenfunktionsdiagnostik – die Atmung untersuchen
- 5 Fakten-Box
- 6 Aktuelles aus der Forschung – Peak-Flow-Messung bei Asthma-Patienten
- 7 Häufige Patientenfragen
- 8 Typisches Patientenbeispiel
- 9 Verwandte Themen
- 10 Quellen
Wie bekommen wir eigentlich Luft? Man denkt sofort an die Lunge. Unser Atmungsorgan besteht aus einem rechten und einem linken Lungenflügel. Abgesehen von der Atmung hat die Lunge aber noch weitere Aufgaben. Sie hat eine metabolische, also eine den Stoffwechsel betreffende, Funktion und puffert den Säure-Basen-Haushalt des Blutes. Bei jedem Atemzug wird Sauerstoff aufgenommen und Kohlenstoffdioxid abgegeben. Zur Untersuchung des Organs stehen diverse Untersuchungsmöglichkeiten zur Verfügung. Bekannt ist z. B. der „Lungenfunktionstest“. Welche Lungenwerte sich daraus ableiten lassen und wie man diese im Hinblick auf Lungenkrankheiten interpretiert, möchten wir in diesem Artikel verdeutlichen.
Wollen Sie wissen, wie Sie Ihre Werte aus der letzten Lungenuntersuchung zu deuten haben? Dann können Sie sich das folgende Video von Dr. Dr. Tobias Weigl ansehen, in dem er detailliert auf einzelne Werte und Testverfahren wie die Spirometrie eingeht. Zum Nachlesen gibt’s alles Wichtige im folgenden Artikel.
Physiologie der Lunge – Wie funktioniert unsere Atmung?
In einem vorherigen Artikel haben wir den Aufbau der Lunge erklärt sowie häufige Erkrankungen und natürlich auch Symptome vorgestellt. Wir empfehlen Ihnen, diesen Artikel zu Beginn zu lesen, um die Anatomie der Lunge besser zu verstehen.
Aufgaben der Lunge
Wie bereits in der Einleitung erwähnt, hat die Lunge drei wichtige Aufgaben:
- Atmung
- Stoffwechsel-Aufgaben
- Puffer für das Blut (→Säure-Basen-Haushalt)
Im Folgenden konzentrieren wir uns zunächst auf die Regulation der Atmung.
Mithilfe der Physiologie ist es möglich, Prozesse zu erklären, die im Organismus ablaufen. Man bezeichnet die natürlichen, gesunden Prozesse auch als „physiologisch“. Sind die Prozesse krankhaft verändert, nennt man sie „pathophysiologisch“. Die Physiologie liefert nicht nur genaue Kenntnisse über den Atmungsvorgang, sondern auch über alle anderen Organe des Körpers. Dazu zählen z. B. die Filtrationsmechanismen in der Niere, die Vorgänge der Sekretion im Magen--Darm-Trakt, aber auch die Weiterleitung von Informationen im Nervensystem.
Der Begriff „Atmung“ beschreibt den Gasaustausch zwischen dem Menschen und seiner Umwelt. Daher spricht man auch von einer „äußeren Atmung“. Die innere Atmung findet bei der Sauerstoffanreicherung von Nahrungsstoffen, die im Körper verstoffwechselt werden, statt. Da Luft ein- und ausgeatmet wird, spricht man von einem „offenen System“.
Komplexe Atmung – Transportweg der Luft im Körper
Zunächst ist es sinnvoll, den Weg der Luft und des Sauerstoffs innerhalb des Körpers zu verstehen. Die Luft kann über Mund und Nase eingeatmet werden und strömt dann durch den „Respirationstrakt“ (Strukturen, die am Atmungsprozess beteiligt sind). Dazu gehören neben der Luftröhre auch die Bronchien, Bronchiolen und als letzte Station die „Alveolen“. Sie werden auch als „Lungenbläschen“ bezeichnet. In diesen ca. 300 Millionen Bläschen findet der Gasaustausch statt. Sauerstoff gelangt über die Wand der Alveolen ins Blut – diesen Vorgang bezeichnet man als Diffusion. Der verbrauchte Sauerstoff (zu Kohlenstoffdioxid umgewandelt) verlässt das Blut ebenfalls über die Alveolarwand. Von dort wird er abgeatmet. Die wichtigsten Transporter im Blut für Sauerstoff (O2) und Kohlenstoffdioxid (CO2) sind die roten Blutkörperchen (sog. ‚Erythrozyten‘). Hier liegt der Sauerstoff gebunden an den Proteinkomplex Hämoglobin vor.
Noch einmal zusammengefasst: Wir atmen Luft ein, der darin enthaltene Sauerstoff gelangt über die Alveolarwand ins Blut und wird an Erythrozyten gebunden.
Die Erythrozyten strömen im Blut durch den Körper und erreichen schließlich die verschiedenen Organe. Alle Organe verbrauchen Sauerstoff, damit Stoffwechselprozesse stattfinden können. In den Organen läuft der zweite Gasaustausch ab. Frischer Sauerstoff wird an das Organ abgegeben, Kohlenstoffdioxid von den Erythrozyten aufgenommen. Die Erythrozyten sind jetzt sauerstoffarm und gelangen zurück zur Lunge. Dieser Vorgang wiederholt sich durchgehend.
In den Alveolen gibt es drei Zelltypen: „Pneumozyten Typ I“, „Pneumoyzten Typ II“ und „Alveolarmakrophagen“. Letztere sind Abwehrzellen, die Keime innerhalb der Alveolen beseitigen. Pneumozyten Typ I sind ein Teil der „Blut-Luft-Schranke“. Pneumozyten Typ II produzieren den sogenannten „Surfactant“ – das ist ein Protein-Fett-Gemisch, das die Oberflächenspannung in den Lungenbläschen herabsetzt. Dadurch ist die Atemarbeit verringert und das Atmen fällt leichter.
Zwei Kreisläufe für die Atmung
Wie oben beschrieben, findet an zwei Stellen im Körper ein Gasaustausch statt. Zum einen in der Lunge, zum anderen im Organ selbst. Man spricht auch von zwei Kreisläufen:
- Körperkreislauf: Er dient der Versorgung der Organe mit O2 und dem Abtransport von CO2. Der Körperkreislauf beginnt im Anschluss an den Gasaustausch in der Lunge in der linken Herzhälfte, genauer gesagt im linken „Ventrikel“. Daran schließen sich die „Arterien“ an, die unsere Organe mit Blut und frischem Sauerstoff versorgen. Nachdem das Organ passiert wurde, werden die Blutgefäße als „Venen“ bezeichnet. Sie fließen zur rechten Herzhälfte zurück. Dort endet der Körperkreislauf im rechten Vorhof.
- Lungenkreislauf: Er dient dem Transport von CO2 zur Lunge, damit dort wieder ein Gasaustausch stattfinden kann. Der Lungenkreislauf beginnt dort, wo der Körperkreislauf aufgehört hat: im rechten Vorhof. Zunächst strömt das Blut durch den Ventrikel des rechten Herzens, danach zur Lunge. Hier findet der Gasaustausch statt. Dann fließt das Blut zum linken Vorhof, woran sich der Körperkreislauf anschließt.
Atmung erfolgt durch Gas-Transport im roten Blutkörperchen
Ein Großteil des Sauerstoffs im Blut liegt in gebundener Form vor. 98 % sind an Hämoglobin gebunden, nur ein Bruchteil des Sauerstoffs ist frei im Blut gelöst. Das Protein Hämoglobin besteht aus vier Untereinheiten, die jeweils ein O2-Molekül binden können. Sauerstoff kommt somit an folgenden Orten im Körper vor:
- Alveole → Diffusion → Erythrozyt (O2 gebunden an Hämoglobin)
- Erythrozyt → Organ
Wenn der Sauerstoff im Zielorgan/Gewebe verbraucht wird, entsteht Kohlenstoffdioxid. Dieses CO2 wird anschließend vom roten Blutkörperchen aufgenommen. Kohlenstoffdioxid liegt jedoch im Vergleich zum Sauerstoff nicht an Hämoglobin gebunden vor. Es wird innerhalb des Erythrozyten schnell weiterverarbeitet. Unter Verbrauch von Wasser (H2O) produziert ein Enzym namens Carboanhydrase Wasserstoff-Ionen und das sogenannte „HCO3-“ (Bicarbonat). Bicarbonat wird aus dem Erythrozyten ausgeschleust und befindet sich dann im Blutplasma. Der gegenteilige Ablauf findet dann in der Lunge statt. Dort nehmen die Erythrozyten das HCO3- wieder auf und wandeln es zu Kohlenstoffdioxid um. Das Kohlenstoffdioxid diffundiert dann über die Alveolarwand und kann von dort aus abgeatmet werden.
- Organ → CO2 → Erythrozyt
- Erythrozyt → Carboanhydrase → Bicarbonat → gelöst im Blutplasma
- Lunge → Bicarbonat in Erythrozyt → Carboanhydrase → CO2 → Alveole
- Ausatmen von CO2
Es gilt: Der Großteil des Sauerstoffs ist an Hämoglobin gebunden und Kohlenstoffdioxid liegt in Form von Bicarbonat im Blutplasma vor. Physiologisch finden die Prozesse von O2-Aufnahme und CO2-Abgabe – sowohl in der Lunge als auch im Organ – immer gleichzeitig statt.
Partialdrücke der Atemgase
Wie funktioniert es, dass wir unbewusst atmen? Dass dieser Vorgang automatisch erfolgt, sieht man nachts: Sogar im Schlaf atmen wir regelmäßig. Für den Atemantrieb sind die sogenannten „Partialdrücke“ essentiell. Wir atmen ein Gasgemisch ein, bei dem jedes Gas – entsprechend seines Anteils am Gasgemisch – einen Druckanteil am Gesamtluftdruck besitzt.
| Gas | Einatmungsluft | Ausatmungsluft |
|---|---|---|
| Anteil ca. (in %); Partialdruck ca. (in mmHg) | Anteil ca. (in %); Partialdruck ca. (in mmHg) | |
| Sauerstoff | 21 %; 150 mmHg | 16 %; 120 mmHg |
| Kohlenstoffdioxid | 0,04 %; 0,3 mmHg | 4 %, 27 mmHg |
| Stickstoff | 78 %, 593 mmHg | 74 %; 566 mmHg |
| Wasser | 6 %; 47 mmHg |
Antrieb der Atmung
Zur Regulation der Atmung gibt es das sogenannte Atemzentrum im Hirnstamm. Diese Ansammlung von Nervenzellen stimuliert die Atemmuskulatur rhythmisch. Der wichtigste „Einatmungsmuskel“ ist das Zwerchfell. Zusätzlich benutzt man die Muskeln zwischen den Rippen zum Ein- und Ausatmen.
Das Atemzentrum erhält Informationen aus der Körperperipherie über Sensoren. Man unterscheidet zwischen zentralen und peripheren Chemosensoren. Diese registrieren Änderungen der oben beschriebenen Partialdrücke oder des pH-Werts im Blut und Hirnwasser (‚Liquor’). Die peripheren Chemosensoren befinden sich an der „Aorta“ und der „Arteria carotis“ (zwei arterielle Gefäße). Sie nehmen einen Abfall des Sauerstoff-Partialdrucks, einen Anstieg des Kohlenstoffdioxid-Partialdrucks sowie einen Abfall des pH-Werts wahr. Wenn der pH-Wert sinkt, wird das Blut saurer. Vermehrt anfallender Kohlenstoffdioxid hat genau diesen sauren Effekt auf den pH-Wert. Im Gegensatz zu den peripheren Chemosensoren messen die zentralen Chemosensoren den Kohlenstoffdioxid-Partialdruck und pH-Wert insbesondere im Liquor. Sie befinden sich – genau wie das Atemzentrum – im Hirnstamm. Beide Chemosensor-Typen haben eine erregende Wirkung auf das Atemzentrum, sodass es zu einer vermehrten Atmung kommt. pH-Wert und Sauerstoff-Partialdruck steigen dann wieder an, während der Kohlenstoffdioxid-Partialdruck sinkt.
Automatischer Abbruch der Atmung
Abgesehen von den Chemosensoren gibt es weitere Atemreize: Dazu zählen Fieber, körperliche Anstrengung (vermehrte Atmung, wenn man Sport treibt) aber auch Schmerz.
Einen hemmenden Effekt auf die Atmung hat eine zu starke Lungendehnung. Wenn zu tief eingeatmet wird, bricht man das Einatmen ab einem gewissen Zeitpunkt abrupt ab. Grund dafür sind sogenannte Mechanosensoren, die die Dehnung der Lunge messen. Es kommt dann zu einer Hemmung der für die Einatmung zuständigen Muskulatur.
Als „Hyperventilation“ wird ein vertieftes und/oder beschleunigtes Atemmuster bezeichnet. Dadurch sinkt der Kohlenstoffdioxid-Partialdruck. Der pH-Wert steigt infolgedessen an (das Blut wird alkalischer). Zudem sinkt der Calcium-Wert und Patienten beklagen ein Kribbeln im Körper. Als Extremform des Calciummangels kann eine Pfötchenstellung an den Händen beobachtet werden. Um dies auszugleichen, muss der Patient in eine Tüte atmen (sog. ‚Rückatmung’), damit möglichst viel Kohlenstoffdioxid eingeatmet wird und der pH-Wert wieder sinkt.
Perfusion
Der Begriff „Perfusion“ beschreibt die Durchblutung eines Organs. Bedingt durch die Schwerkraft ist die Durchblutung an der Lungenbasis größer als oben an der Spitze. Pro Minute versorgen ca. fünf Liter Blut das Atmungsorgan.
Ventilation
Unter „Ventilation“ versteht man die Belüftung der Lunge. Man unterscheidet einen Lungenteil, in dem der Gasaustausch stattfindet und einen Teil, durch den die Luft lediglich hindurchströmt. Dieser wird als Totraum bezeichnet. Im Alveolarraum hingegen findet Gasaustausch statt. Für die Berechnung des Luftvolumens, das am Gasaustausch teilnimmt, gilt Folgendes:
Alveolarvolumen = Atemzugvolumen – Totraumvolumen
Bei einem durchschnittlichen Volumen pro Atemzug von 500 ml und einem Totraum beim Erwachsenen von ca. 150–200 m, entspricht die alveoläre Belüftung pro Atemzug in etwa 300–350 ml. Die Anzahl der Atemzüge pro Minute beträgt zwischen 16 und 20 Atemzügen (sog. ‚Atemfrequenz’). Das Atemzeitvolumen ergibt sich aus der Atemfrequenz und dem Atemzugvolumen.
Ventilations-Perfusions-Quotient
Das Verhältnis von Lungen-Ventilation zu Lungen-Perfusion wird durch den „Ventilations-Perfusions-Quotienten“ ausgedrückt. Aufgrund der größeren Perfusion der Lungenbasis ist die Lungenspitze relativ hyperventiliert, also „überbeatmet“. Dieses Phänomen ist physiologisch. Sind Bereiche der Lunge mit Sauerstoff unterversorgt, verengen sich die Gefäße an der jeweiligen Stelle. So kann eine bessere Anreicherung mit Sauerstoff erfolgen. Dieser Prozess wird als „Euler-Liljestrand-Mechanismus“ bezeichnet.
Bei vielen Lungenkrankheiten ist die normale Atmung beeinflusst. Ein Beispiel hierfür ist die „Chronisch obstruktive Lungenerkrankung“ (auch: COPD). Im Folgenden Video erklärt Dr. Dr. Tobias Weigl ausführlich die Hintergründe, Symptome und Folgen der Erkrankung.
Störungen der Ventilation – erschwerte Atmung
Im vorherigen Teil wurden die Begriffe „Diffusion“, „Perfusion“ und „Ventilation“ erklärt. Nun konzentrieren wir uns auf die Ventilation und Krankheiten, bei denen es zur Beeinträchtigung der Ventilation kommen kann. Es gibt zwei Arten von Ventilationsstörungen.
Obstruktive Ventilationsstörungen
Bei einer „Obstruktion“ sind die Atemwege verengt oder gar verlegt. Mögliche Ursachen für eine Obstruktion der unteren Atemwege sind:
- COPD
- Lungenemphysem
- Asthma bronchiale
- Tumoren der Luftröhre
- Aspiration (Eindringen von z. B. Fremdkörpern oder Erbrochenem in die Atemwege)
Patienten bemerken die Obstruktion durch eine erschwerte Ausatmung und verlängerte Ausatem-Zeit (sog. ‚Exspirium’).
Restriktive Ventilationsstörungen
Im Gegensatz dazu ist bei einer restriktiven Störung die Ausdehnung der Lunge behindert. Ursachen für eine restriktive Ventilationsstörung sind nicht nur in der Lunge selbst zu finden:
- Zwerchfellhochstand
- Adipositas
- Lungenfibrose (Zunahme des Bindegewebes in der Lunge)
- Lungenstauung
Lungenfunktionsdiagnostik – die Atmung untersuchen
Vor der Lungenfunktionsdiagnostik sollten bereits ein ausführliches Anamnesegespräch und eine körperliche Untersuchung erfolgt sein.
„Hierbei achtet der Arzt vor allem auf die Atemfrequenz, die Atemtiefe und den Atemrhythmus. Er wird auch genau beobachten, ob Ihnen das Atmen schwerfällt.“ — Dr. Dr. Tobias Weigl Klick um zu TweetenAbweichungen von der normalen Atmung
Die normale Atembewegung wird als „Eupnoe“ bezeichnet. Bei einer gesteigerten Atembewegung spricht man von „Hyperpnoe“, bei einer Verminderung von „Hypopnoe“. Der Begriff „Apnoe“ beschreibt den kompletten Atemstillstand. Unter „Dyspnoe“ versteht man wiederum Atemnot, wie sie z. B. bei COPD auftreten kann. Ändert sich die Frequenz, also die Anzahl der Atemzüge pro Minute, nennt man dies entweder „Tachypnoe“ bei einer Frequenzsteigerung oder „Bradypnoe“ bei einer Frequenzabnahme.
Lungenfunktionstest – Spirometrie
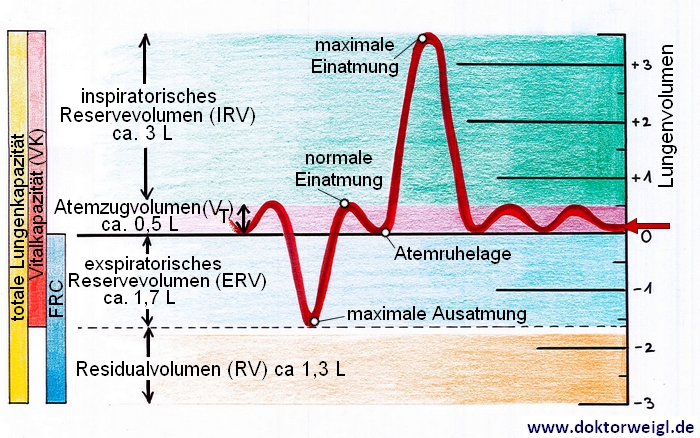
Die Spirometrie ist ein Teil der Lungenfunktionsdiagnostik. Ziel der Spirometrie ist es, Atemvolumina zu messen. Es können statische und dynamische Lungenvolumina gemessen werden. Bei der Durchführung der Spirometrie sitzen Sie und Ihre Nase ist mit einer Klemme abgedichtet, damit spezifisch die Mundatmung gemessen werden kann. Währenddessen atmen Sie über ein Atemrohr/Mundstück (sog. ‚Pneumotachograph’). Zunächst wird die Ruheatmung gemessen. Danach werden Sie aufgefordert, langsam maximal auszuatmen. Im Anschluss wird langsam maximal eingeatmet und dann schnell maximal ausgeatmet. Man bezeichnet dies als „Tiffeneau-Manöver“. Um ein aussagekräftiges Ergebnis zu erhalten, wird das Manöver noch zwei weitere Male wiederholt. Zur Bewertung verwendet man den Versuch mit dem besten Ergebnis. Wichtige Lungenwerte, die man bei der Spirometrie bestimmen kann, sind:
- Atemzugvolumen: Volumen, das pro Atemzug in Ruhe eingeatmet wird (ca. 0,5 l)
- Inspiratorisches Reservevolumen: Volumen, das bei normaler Einatmung zusätzlich maximal eingeatmet wird (ca. 3,0–3,5 l)
- Exspiratorisches Reservevolumen: Volumen, das bei normaler Ausatmung zusätzlich maximal ausgeatmet wird (ca. 1,5 l)
- Vitalkapazität: Volumendifferenz bei maximaler Ein- und Ausatmung; ergibt sich als Summe aus den drei vorherigen Werten (ca. 4,5–5 l)
Das Spirogramm ist die graphische Darstellung des Atemvolumens in Abhängigkeit von der Zeit. Eine weitere Darstellungsmöglichkeit ist eine Fluss-Volumen-Kurve. Hierbei können Gasströmungsgeschwindigkeiten über die Zeit hinweg gemessen werden:
- Einsekundenkapazität, FEV1: Volumen, das nach maximaler Einatmung in einer Sekunde schnell ausgeatmet wird (alters- und geschlechtsabhängiger Normwert)
- Tiffeneau-Index: FEV1/Vitalkapazität (>70 %)
- Peak Expiratory Flow: maximale Atemstromstärke bei starker Ausatmung (alters- und geschlechtsabhängiger Normwert)
Lungenfunktionstest – Ganzkörperplethysmographie
Hinter diesem komplizierten Begriff verbirgt sich eine weitere Methode zur Untersuchung der Lungenfunktion. Der Patient sitzt dabei im „Ganzkörperplethysmograph“, einer abgeschlossenen Kabine, in der Druckänderungen registriert werden. Die Atem-Manöver sind die gleichen wie bei der Spirometrie. Die Ganzkörperplethysmographie – auch Bodyplethysmographie – hat den entscheidenden Vorteil, dass die Messungen nicht von der Mitarbeit des Patienten abhängig sind. Bei unkooperativen Patienten wird oft diese Methode bevorzugt. Zusätzlich zu den o. g. Parametern kann man folgende Lungenwerte bestimmen:
-
- Residualvolumen: Volumen, das nach maximaler Ausatmung in der Lunge verbleibt; es kann nicht abgeatmet werden (ca. 1,0–1,5 l)
- Resistance: Atemwegswiderstand durch die Bronchien; muss beim Atmen überwunden werden
- totale Lungenkapazität: Lungenvolumen nach maximaler Einatmung (ca. 6,0–6,5 l)
Bronchospasmolysetest
Asthma bronchiale und COPD werden den obstruktiven Ventilationsstörungen zugeordnet. Die Obstruktion ist beim Asthma „reversibel“ – man kann sie aufheben. Abzugrenzen davon sind irreversible Obstruktionen, z. B. ein Lungenemphysem. Der Bronchospasmolysetest wird daher auch „Reversibilitätstest“ genannt. Zu Beginn der Untersuchung misst man die Parameter „FEV1“ und „Resistance“. Anschließend wird ein Medikament verabreicht, das die Bronchien erweitert (sog. ‚Bronchospasmolytikum’, z. B. Salbutamol). Durch die Erweiterung der Bronchien bekommt der Patient besser Luft. 10 Minuten nach Inhalation von Salbutamol werden die beiden Lungenwerte erneut bestimmt. Im Falle einer Reversibilität – sprich Asthma – nimmt das FEV1 um mindestens 12 % des Ausgangswertes zu, da die Obstruktion aufgehoben/reduziert ist.
Blutgasanalyse (sog. ‚BGA’)
Ergänzend zur Lungenfunktionsdiagnostik kann eine Blutgasanalyse durchgeführt werden. Dafür wird arterielles Blut benötigt. Es wird nicht – wie bei der gewöhnlichen Blutabnahme – aus einer Vene (z. B. in der Ellenbeuge) entnommen, sondern bspw. in Form von sogenanntem Kapillarblut aus Fingerspitze oder Ohrläppchen gewonnen. Maschinell werden im Blut u. a. folgende Werte bestimmt:
- Sauerstoff-Partialdruck
- Sauerstoff-Sättigung des Blutes
- Kohlenstoffdioxid-Partialdruck
- pH-Wert
- HCO3- (Bicarbonat)
Die BGA-Parameter geben schnell Aufschluss über die Sauerstoffversorgung des Körpers, den Säure-Basen-Haushalt sowie Kohlenstoffdioxidgehalt. Eine BGA wird bei Patienten mit Luftnot durchgeführt oder um den Verlauf einer Lungenerkrankung (z. B. COPD) zu objektivieren.
Interpretation der Lungenwerte
| Obstruktion | Restriktion | |
|---|---|---|
| Vitalkapazität | normal/erniedrigt | erniedrigt |
| FEV1 | erniedrigt | normal/erniedrigt |
| Tiffeneau-Index | erniedrigt | normal |
| Residualvolumen | normal/erhöht | erniedrigt |
| Resistance | erhöht | normal |
Obstruktive Ventilationsstörungen charakterisiert ein erniedrigtes FEV1. Wegen der verengten Atemwege – z. B. bei COPD und Asthma – kann in einer Sekunde nicht so viel Luft ausgeatmet werden wie bei gesunden Patienten. Die Verengung bewirkt gleichzeitig eine Erhöhung des Widerstands: Beim Ausatmen muss dann ein entsprechend erhöhter Bronchienwiderstand überwunden werden.
Kommt es (z. B. durch eine Lungenfibrose) zur Vermehrung des Bindegewebes in der Lunge, kann sich diese nicht mehr komplett ausdehnen. Dadurch sinkt die Vitalkapazität – das Volumen maximaler Ein- und Ausatmung ist erniedrigt. Das Residualvolumen, also die Luftmenge, die nach maximalem Ausatmen in der Lunge verbleibt, ist ebenfalls kleiner. Da ohnehin nicht so viel Luft eingeatmet werden kann wie gewöhnlich, ist also das Restvolumen nach dem Ausatmen kleiner.
Exkurs: Spirometrie zur Klassifikation von COPD
Die chronisch obstruktive Lungenerkrankung betrifft über 13 % der Bevölkerung ab 40 Jahren. Der Anteil erkrankter Männer überwiegt gegenüber den Frauen. Zu den auslösenden Faktoren zählen Rauchen, Luftverschmutzung und wiederkehrende Infekte der Lunge. Es kommt zu einer strukturellen Veränderung des Lungengewebes aufgrund von Entzündungsprozessen und vermehrter Schleimsekretion. Die Folge ist eine Obstruktion der Atemwege. COPD-Stadien können mit Hilfe der „GOLD-Klassifikation“ eingeteilt werden. Sie basiert auf dem Spirometrie-Ergebnis. Ein Tiffeneau-Index von 80 % entspricht der GOLD-Klasse 1. Liegt er unter 30 %, zählt der Patient zur schlechtesten Kategorie – GOLD 4. .
Weitere Diagnose- und Therapiemöglichkeiten können Sie in unserem Artikel „COPD oder chronische obstruktive Lungenerkrankung: Rauchen als Ursache, keine Heilung möglich“ nachlesen.
Fakten-Box
Physiologie der Atmung
- Gasaustausch in den Lungenbläschen
- Sauerstofftransport in den roten Blutkörperchen
- ein hoher Kohlenstoffdioxidgehalt im Blut löst den Antrieb für die Atmung aus
- obstruktive Belüftungsstörungen der Lunge: COPD, Asthma
- restriktive Belüftungsstörungen der Lunge: Lungenfibrose
Lungenfunktionstest
- zum Messen der Lungenwerte
- wird im Sitzen durchgeführt, Patient bekommt eine Nasenklemme
- Patient atmet durch ein Mundstück (‚Atemrohr‘)
- Ablauf: langsam maximal ausatmen, langsam maximal einatmen, schnelles maximales Ausatmen
- anhand der Lungenwerte kann man obstruktive und restriktive Belüftungsstörungen erkennen und unterscheiden
Wichtige Lungenwerte, die im Lungenfunktionstest gemessen werden können
- Einsekundenkapazität, FEV1: Volumen, das nach maximaler Einatmung in einer Sekunde schnell ausgeatmet wird
- Peak expiratory flow, PEF: gibt an, wie stark der Atemstrom beim Ausatmen ist
- Vitalkapazität: Volumen der Lunge zwischen maximaler Einatmung und maximaler Ausatmung
Aktuelles aus der Forschung – Peak-Flow-Messung bei Asthma-Patienten
Für die Messung der Lungenfunktion zu Hause stehen sogenannte „Peak-Flow-Meter“ zur Verfügung, mit denen Sie Ihren „Peak expiratory flow“ (PEF) messen können. Der persönliche Bestwert ist der am höchsten gemessene PEF bei Beschwerdefreiheit. Basierend auf diesem Bestwert wird ein Ampelschema angewandt. „Grün“ bedeutet, dass der aktuelle PEF 80 bis 100 % des persönlichen Bestwertes beträgt. Bei „Rot“ liegt der PEF unter 50 % des persönlichen Bestwertes. In diesem Fall müssen Sie dann ggf. Notfallmedikamente einnehmen und sofort Ihren Arzt aufsuchen.
Peak expiratory flow als Messwert in klinischen Asthma-Studien
In den meisten Asthma-Studien wird der „FEV1“-Wert zur klinischen Verlaufskontrolle der Patienten benutzt. In einer aktuellen Studie wurde untersucht, ob zukünftig der „PEF“-Wert eine zuverlässige Alternative darstellt. Es gab zwei Studiengruppen: 12- bis 17-Jährige und 18- bis 75-Jährige. Die Vorteile des PEF-Wertes liegen in der einfachen Handhabung und Durchführbarkeit – insbesondere zu Hause.
Die Studie lieferte genau dieses Ergebnis: Ein daheim gemessener PEF-Wert könnte für zukünftige Asthma-Studien – bei Erwachsenen und Jugendlichen – ein alternativer Messparameter für die Lungenfunktion sein.
Quelle: David M. G. Halpin u. a. (2019): Peak expiratory flow as an endpoint for clinical trials in asthma: a comparison with FEV1. In: Respiratory Research, 20: 159, 18. Juli 2019.
Häufige Patientenfragen
Wird bei jedem Husten ein Lungenfunktionstest durchgeführt?
Dr. Dr. T. Weigl
Nein. Der Arzt beurteilt anhand von Anamnese und körperlicher Untersuchung, ob weitere Untersuchungen durchgeführt werden müssen (u. a. eine Spirometrie). Gerade während der Erkältungszeit ist in den meisten Fällen ein Infekt die Ursache für Husten. Dann ist ein Lungenfunktionstest nicht notwendig. Lediglich zur Abklärung einer Lungenentzündung (sog. ‚Pneumonie’) muss ggf. ein Röntgen des Thorax gemacht werden. Eine routinemäßige Spirometrie in solchen Fällen ist allerdings nicht die Regel.
Wie funktioniert die Atmung bei Ungeborenen im Bauch der Mutter? Sie atmen ja schließlich noch nicht selbstständig.
Dr. Dr. T. Weigl
Der Kreislauf des Ungeborenen umgeht die Lunge. Eine Nährstoff- und Sauerstoffversorgung ist durch die mütterliche „Plazenta“ (Mutterkuchen) gewährleistet. Über die Nabelschnur ist der Fetus mit der Plazenta verbunden. Die Nabelschnur besteht aus einer Nabelvene und einer Nabelarterie. Zudem gibt es drei Kurzschlüsse (sog. ‚Shunts’) zwischen Arterien und Venen im Körper des Fetus’. Dadurch kommt es zu einer Vermischung von sauerstoffreichem und sauerstoffarmem Blut, sodass die Sauerstoffversorgung ausreichend ist. Bei der Geburt wird die Versorgung durch die Plazenta unterbrochen. Die Nabelschnur wird durchtrennt und das Kind ist nicht mehr mit dem Kreislauf der Mutter verbunden. Es kommt zu einem Anstieg des Kohlenstoffdioxids im Blut. Dieser Anstieg dient als Atemantrieb. Beim Einatmen entfaltet sich Lunge: Von diesem Zeitpunkt an atmet das Kind selbstständig.
Ich bin Raucher. Kann man das an meinen Lungenwerten sehen?
Dr. Dr. T. Weigl
Ungefähr 30 % aller Erwachsenen rauchen täglich. Viele Raucher entwickeln eine COPD. Rauchen stellt dabei den Hauptrisikofaktor für diese Erkrankung dar. In einer Studie hat man herausgefunden, dass die Hälfte der untersuchten Raucher in der Spirometrie ein unauffälliges Ergebnis hat. Anschließend wurden im Rahmen einer CT (‚Computertomographie’) allerdings Veränderungen gefunden, die für eine beginnende COPD sprechen. Die Lungenfunktion bei Rauchern ist auch davon abhängig, wie viele Zigaretten täglich geraucht werden. Das Spirometrie-Ergebnis muss nicht immer mit dem Rauchen korrelieren. Es dient jedoch bei COPD-Kranken als Verlaufsparameter.
Kann ein Lungenfunktionstest auch durchgeführt werden, wenn ich gerade schwanger bin?
Dr. Dr. T. Weigl
Asthma bronchiale ist die häufigste chronische Lungenerkrankung bei Schwangeren. Eine gute Einstellung des Asthmas ist für Mutter und Kind in der Schwangerschaft wichtig. Es wird empfohlen, einmal monatlich einen Lungenfunktionstest durchzuführen. Er stellt für Mutter und Kind keine Gefahr dar. Sprechen Sie mit Ihrem Arzt außerdem ab, welche Medikamente in der Schwangerschaft bedenkenlos eingenommen werden können!
Typisches Patientenbeispiel
Der 25-jährige Paul hat gemeinsam mit seiner Freundin einen Termin zur Impfberatung beim Hausarzt. Diesen Sommer möchten die beiden eine große Reise machen. Im Laufe des Gesprächs erzählen sie, dass auch Tauchausflüge auf dem Programm stehen. Ganz gewöhnlich mit der guten alten Taucherbrille – ein großer Tauchschein lässt sich mit dem Studentenbudget nicht finanzieren. Paul fragt den Arzt, ob er ihm etwas zum Tauchen und der Atmung beim Tauchen erzählen könne. Freunde hätten berichtet, dass sie vor dem Abtauchen einige Male schnell ein- und ausatmen, um länger die Luft anzuhalten.
„Zunächst einmal müssen Sie wissen, dass der Atemreflex nach gewisser Zeit einsetzt, weil der Sauerstoff verbraucht ist und Kohlenstoffdioxid entsteht. Das ist ein Prozess, der nicht unterdrückt werden kann. Ihre Freunde haben den Körper in gewisser Weise ‚ausgetrickst‘“, erklärt der Arzt lächelnd. „Durch die Hyperventilation vor dem Abtauchen wird Kohlenstoffdioxid abgeatmet. Sie tauchen also mit einem geringeren Kohlenstoffdioxidanteil im Blut ab. Bis der Atemreiz schließlich einsetzt, vergeht mehr Zeit, als wenn Sie vorher nicht hyperventilieren.“
Paul ist begeistert. „Das ist doch super, so können wir viel länger unter Wasser bleiben!“. Daraufhin erklärt der Arzt, dass diese Methode trotz der Verlockung sehr gefährlich sei. Während der Taucher unter Wasser ist, wird durchgehend Sauerstoff verbraucht. Wenn nun also zu viel Zeit bis zum Auftauchen vergeht, kann es sein, dass der komplette Sauerstoff aufgebraucht ist. Der Taucher schafft es dann aufgrund des Sauerstoff-Mangels nicht mehr bis an die Wasseroberfläche. Er wird ohnmächtig und kann im schlimmsten Falle ertrinken. „Man bezeichnet dieses Phänomen auch als ‚Schwimmbad-Blackout’, ich kann Ihnen nur davon abraten.“ Paul und seine Freundin sind froh, dass der Arzt Ihnen erklärt hat, warum das Hyperventilieren vor dem Tauchen Gefahren birgt.
Verwandte Themen
- Unsere Lunge – Aufbau, Aufgaben und Erkrankungen des menschlichen Atmungsorgans
- COPD oder chronische obstruktive Lungenerkrankung: Rauchen als Ursache, keine Heilung möglich
- Lungenkrebs – wie werden Lungenkarzinome diagnostiziert und behandelt?
- Lungenentzündung (Pneumonie) – Mit Husten, Schüttelfrost und Fieber | Symptome, Ursachen & Behandlung
- Lungenembolie – Ursachen, Risikofaktoren und Sofortmaßnahmen
- Bronchitis – der lästige Husten unter die Lupe genommen
- Asthma bronchiale – Atemnot, Husten und pfeifende Atemgeräusche
- ARDS – Akutes Lungenversagen als gefährliche Komplikation
Haben Sie Erfahrungen mit Lungenfunktionsuntersuchungen? Möchten Sie sich bei uns weiter über die Atmung im Allgemeinen erkundigen? Nutzen Sie unsere Kommentarfunktion unten, um von Ihren Erfahrungen zu berichten und sich untereinander auszutauschen!
Die hier beschriebenen Punkte (Krankheit, Beschwerden, Diagnostik, Therapie, Komplikationen etc.) erheben keinen Anspruch auf Vollständigkeit. Es wird genannt, was der Autor als wichtig und erwähnenswert erachtet. Ein Arztbesuch wird durch die hier genannten Informationen keinesfalls ersetzt. Autor: Dr. Dr. Tobias Weigl, Rabea NiehuesLektorat: Tobias Möller
Veröffentlicht am: 21.11.2019
Quellen
- Medizinische Datenbank AMBOSS (2019): Bronchioli und Alveolen. Anatomische und funktionelle Gliederung des Kreislaufs. Hämoglobin-Aufbau. Gastransport im Blut. Atemwege und Lunge. Ablauf der Atmung. Elektrolytstörungen Calcium. Spirometrie. Lungenfunktionsuntersuchung. In: amboss.com.
- Lynn S. Bickley (2000): Bates’ großes Untersuchungsbuch, 3. Auflage. Thieme, Stuttgart.
- Michael Bolz u. a. (2017): Begleiterkrankungen in der Schwangerschaft. The treatment of illnesses arising in pregnancy. In: Deutsches Ärzteblatt International, 114: 616-26; DOI: 10.3238/arztebl.2017.0616.
- David M. G. Halpin u. a. (2019): Peak expiratory flow as an endpoint for clinical trials in asthma: a comparison with FEV1. In: Respiratory Research, 20: 159, 18. Juli 2019.
- Gerd Herold und Mitarbeiter (2020): INNERE MEDIZIN. In: Dr. med. Gerd Herold, Köln.
- Hans-Ulrich Kauczor, Oyunbileg von Stackelberg (2016): Raucher: Viele sind lungenkrank – auch ohne Beschwerden. In: Deutsches Ärzteblatt, 113(8): (20); DOI: 10.3238/PersPneump.2016.02.26.05.
- Joachim Lorenz, Dennis Nowak, Hans-Holger Jend (2004): Checkliste XXL. Pneumologie. Thieme, Stuttgart.
- Stefan Silbernagl, Agamemnon Despopoulos, Andreas Draguhn (2018): Taschenatlas Physiologie, 9. Auflage. Thieme, Stuttgart.
- Stefan Silbernagl, Florian Lang (2013): Taschenatlas Pathophysiologie. 4. Auflage, 4. Auflage. Thieme, Stuttgart.









Was denkst Du?