
„Die Lungenentzündung ist weltweit die häufigste Infektionskrankheit mit Todesfolge. Gefährdet sind wegen ihres schwachen Immunsystems besonders Säuglinge, Kleinkinder und ältere Menschen.“ — Dr. Tobias Weigl
Von Medizinern geprüft und nach besten wissenschaftlichen Standards verfasst
Dieser Text wurde gemäß medizinischer Fachliteratur, aktuellen Leitlinien und Studien erstellt und von einem Mediziner vor Veröffentlichung geprüft.
Quellen ansehenIn diesem Artikel widmen wir uns dem Thema Lungenentzündung ausgiebig. Wir erklären die unterschiedlichen Formen der Erkrankung, ihre möglichen Ursachen, die Beschwerden, und die Schritte von der Diagnose bis zum üblichen Behandlungsablauf.
Inhalte
- 1 Wie funktioniert die Lunge?
- 2 Was ist eine Lungenentzündung?
- 3 Die Symptome: Welche Beschwerden verursacht eine Lungenentzündung?
- 4 Wer ist am ehesten betroffen?
- 5 Was tut der Arzt? Teil 1: Die Diagnose
- 6 Fakten-Box Lungenentzündung/Pneumonie
- 7 Was tut der Arzt? Teil 2: Die Behandlung
- 8 Aktuelle Forschung: Opioide erhöhen die Pneumonie-Gefahr
- 9 Häufige Patientenfragen
- 10 Verwandte Themen
- 11 Quellen
Wie funktioniert die Lunge?
Unsere Lunge befindet sich geschützt hinter dem oberen Brustkorb und ist dafür zuständig, den in der Atemluft enthaltenen Sauerstoff in unser Blut zu transportieren. Dieses sorgt dann letztlich dafür, dass auch alle Körperzellen mit Sauerstoff versorgt werden. Denn Sauerstoff ist essentiell, damit die Zellen funktionieren. Überdies ist sie für die Regulierung des Säure-Basen-Haushalts verantwortlich. Sie übernimmt damit zwei lebenswichtige Funktionen.
Von unserer Luftröhre zweigen zwei Äste, die sogenannten Hauptbronchien, nach links und rechts ab, welche sich dann weiter in die sogenannten Lappenbronchien verästeln und letztlich in den Lungenbläschen (sog. ‚Alveolen‘) enden. Diese Bläschen, von denen wir etwa 300 Millionen besitzen, hängen wiederum an den sogenannten Bronchialzweigen. Die von uns eingeatmete Atemluft gelangt über die Bronchien zu ebendiesen Bläschen, wo der Sauerstoff dann in Blutgefäße (sog. ‚Kapillaren‘) übertritt, die diese Bläschen umgeben. Hier findet also der eigentliche Gasaustausch statt. Auf dem Blutweg gelangt der Sauerstoff dann in die jeweiligen Zellen.
Zur gleichen Zeit geben wir auch Kohlendioxid ab. Dabei handelt es sich um ein Abfallprodukt, das beim Stoffwechsel unserer Zellen entsteht. Dabei schlägt es den gleichen Weg wie der Sauerstoff ein, nur in umgekehrter Reihenfolge. Wir werden also beim Ausatmen CO2 los.
Unser Atemweg, genauer die Luftröhre und die Bronchien, sind mit sogenannten Flimmerhärchen und Zellen, die Schleim produzieren, ausgestattet. Auf diese Weise ist die Lunge vor Schadstoffen geschützt. Staub oder andere Partikel können sich unter diesen Umständen nicht festsetzen. Denn der Schleim sorgt dafür, dass derlei Schadstoffe gebunden werden, während die Flimmerhärchen die Verunreinigungen abtransportieren. Auf größere Fremdkörper reagieren die Atemwege für gewöhnlich mit einem Hustenreiz.
Was ist eine Lungenentzündung?
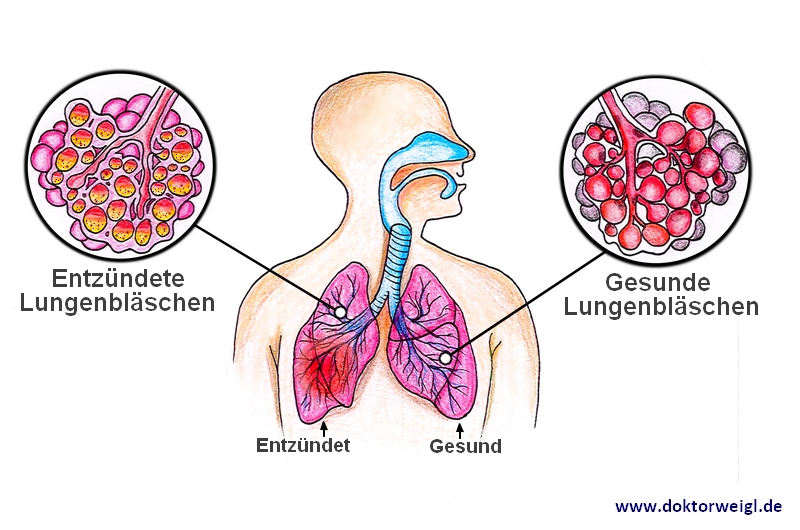
Eine Lungenentzündung, in der Medizin bezeichnet als Pneumonie, beschreibt den Umstand, dass Lungenbläschen (die sog. Alveolen) und/oder das Lungengewebe entzündet sind. Sind die Lungenbläschen betroffen, spricht man von einer sogenannten alveolären Pneumonie. Wenn die Entzündung das Gewebe betrifft, bezeichnet man die Erkrankung als interstitielle Pneumonie.
Die Erreger
Für die Entstehung der Lungenentzündung sind verschiedene Erreger verantwortlich. In der Medizin spricht man von einem vielfältigen Erregerspektrum. Dieses Spektrum umfasst Bakterien, Pilze und Viren. Es variiert außerdem je nach Alter, Infektionsumständen, Region, Saison, Vorerkrankungen und bisherigen Behandlungen mit Antibiotika.
Am häufigsten ist die ambulant erworbene Lungenentzündung. Damit ist gemeint, dass man sich die Erkrankung außerhalb des Krankenhauses in normaler Umgebung zugezogen hat. Meist (bei jungen Erwachsenen) handelt es sich bei den Erregern dann um sogenannte Pneumokokken (auch Streptococcus pneumoniae). Das sind Bakterien der Gattung Streptokokken.
Seltener ist eine Infektion mit dem Bakterium Haemophilus influenzae Typ b (kurz: Hib). Seltener sind sie deshalb, weil es dagegen Impfungen gibt. Allerdings ist dieses Bakterium bei Kleinkindern der häufigste Erreger. Bei Schulkindern und Jugendlichen spielen vor allem die Erreger Mycoplasma pneumoniae und Chlamydia pneumoniae eine Rolle.
Bei der im Krankenhaus erworbenen Lungenentzündung (sog. ‚nosokomial erworbene Pneumonie‘) sind es vor allem sog. gramnegative Erreger sowie Staphylokokken die Auslöser. Das Erregerspektrum unterscheidet sich stark von dem der ambulant erworbenen Entzündungen. Hinzu kommt, dass Patienten in stationärer Behandlung häufig eine geschwächte Abwehr haben. Somit sind sie anfälliger für die im Krankenhaus vorzufindenden Erreger. Hinzu kommt, dass diese Erreger häufig schon gegen gängige Antibiotika resistent sind.
Es gibt noch viele weitere Erreger, die eine Lungenentzündung verursachen können. So kann eine Pneumonie bei Neugeborenen bspw. durch das Darmbakterium Escherichia coli ausgelöst werden. Das ist wohl besser bekannt als E. coli. Bei Patienten, deren Immunsystem zu therapeutischen Zwecken unterdrückt wird, kommen auch schwächere, für das „normale“ Immunsystem nicht besonders schädliche Erreger infrage.
Exkurs: Was ist eine Entzündung?
Allgemein gesprochen handelt es sich bei einer Entzündung um eine körperliche Reaktion unseres Immunsystems auf verschiedene externe Faktoren. In der Medizin nennt man die Entzündung Inflammation. Auslöser sind zum Beispiel:
- Blutergüsse (diese sind das Ergebnis von Gewebeschädigungen)
- diverse physikalischen Einwirkungen (bspw. Hitze)
- chemische Stoffe
- Fremdkörper (bspw. Holzsplitter)
- Erreger (Bakterien, Viren usw.)
- allergieauslösende Substanzen (bspw. Tierhaare oder Pollen).
Wenn Sie wissen möchten, was sich bei einer Entzündung genau abspielt, empfehlen wir unseren Artikel „Die Entzündung (Inflammation) – Ursachen, Symptome und 5 typische Entzündungszeichen“. Darin gehen wir im Detail auf die körperlichen Reaktionen unseres Körpers ein, wenn dieser durch äußere Einflüsse bedroht wird.
Wie erkrankt man an einer Lungenentzündung?
In der Regel gibt es zwei häufige Infektionswege. Es ist zum einen möglich, dass die Lungenentzündung durch vorangegangene Infektionen im Nasen-Rachenraum entsteht. Zum anderen besteht aber auch die Möglichkeit der Tröpfcheninfektion. Dazu kommt es, wenn Sie mit anderen Betroffenen in Kontakt stehen. Dann gelangen die Erreger über Sprechen, Husten oder Niesen in die Luft. Von dort aus verbreiten sie sich weiter. In seltenen Fällen bahnen sich Erreger ihren Weg durch die Blutbahn und werden von dort in die Lunge geschwemmt.
Allerdings sind noch weitere Infektionsarten möglich. So kann es sein, dass Sie giftige Gase einatmen, bestimmte Medikamente einnehmen oder eine Strahlentherapie machen. Auch dies alles kann letztlich zu einer Lungenentzündung führen.
Des Weiteren ist es möglich, an einer sogenannten Aspirations-Pneumonie zu erkranken. Nämlich dann, wenn Fremdkörper über die Atemwege in die Lunge gelangen und dort zu einer Entzündung führen.
Gut zu wissen! Abwehrmechanismen der Lunge
Unsere Lunge beherbergt verschiedene Abwehrmechanismen, die es Bakterien, Viren usw. schwer machen sollen, in die Lunge einzudringen. So sorgen sogenannte Flimmerhärchen dafür, dass Fremdkörper nicht in die unteren Atemwege gelangen und sich im Bereich der Luftbläschen ablagern können. Sollte dies doch passieren, werden die Partikel in der Regel durch Zellen, die zum Immunsystem gehören, abtransportiert.
Typische und atypische Pneumonie
Mediziner unterscheiden weiterhin zwischen einer typischen und einer untypischen Pneumonie.
Eine typische Lungenentzündung wird durch die eingangs erwähnten Pneumokokken, also Bakterien, verursacht. Sie trifft vorrangig ältere oder vorerkrankte Personen mit geschwächter Abwehr. In vielen Fällen haben Betroffene bereits zuvor an einer Infektion im Hals-/Rachenbereich gelitten. Hierbei handelt es sich um eine typische Erkrankung der kalten Jahreszeit.
Eine atypische Lungenentzündung wird größtenteils durch Viren und/oder sogenannte Mykoplasmen verursacht. Mykoplasmen sind die kleinsten bekannten Bakterien und die häufigsten Erreger einer atypischen Pneumonie. Von der atypischen Form Betroffene sind in der Regel jünger und gesünder als Personen, die sich mit der typischen Entzündung anstecken.
Überdies unterscheiden sich die beiden Formen vor allem im Zusammenhang mit den Beschwerden, die sie verursachen. Dazu im nächsten Kapitel mehr („Die Symptome: Welche Beschwerden verursacht eine Lungenentzündung?“).
Legionellen-Pneumonie und Chlamydien-Pneumonie
Zwei Sonderformen der Lungenentzündungen sind die Legionellen-Pneumonie und die Chlamydien-Pneumonie. Legionellen und Chlamydien sind beides bestimmte Bakterien. Die erste Form wird durch die stäbchenförmigen Legionellen über Klimaanlagen, Bäder oder Duschen übertragen. Das passiert vor allem dann, wenn das Wasser nicht über 60 °C erhitzt wurde. Über dieser Temperatur sterben die Legionellen nämlich ab. Besonders gefährdet sind Diabetiker, ältere Menschen oder Immunschwache.
Die Chlamydien-Pneumonie wird dem Namen nach von Chlamydien-Bakterien verursacht. Der Erreger Chlamydophila pneumoniae ist verantwortlich für 5–15 Prozent der Lungenentzündungen außerhalb des Krankenhauses.
Gut zu wissen! Chronische Lungenentzündung
In den meisten Fällen ist eine Lungenentzündung eine akute Erkrankung. Das heißt, sie hat einen vorhersehbaren Krankheitsverlauf und entsprechend auch ein Ende. Sie kann selten aber auch chronisch verlaufen. Davon spricht man, wenn der Krankheitsverlauf nicht bestimmt und dementsprechend auch das Ende nicht absehbar ist. Eine solche Pneumonie ist selten. Sie wird aber durch bestimmte Faktoren begünstigt. Dazu zählen unter anderem:
- verminderte Immunabwehr
- Diabetes mellitus
- Alkoholabhängigkeit
Die Symptome: Welche Beschwerden verursacht eine Lungenentzündung?
Die Symptome einer Lungenentzündung unterscheiden sich je nach Art der Erkrankung. Im Folgenden werden daher nacheinander die Beschwerden der einzelnen Formen aufgeführt.
Eine typische Lungenentzündung (auch klassische bakterielle Pneumonie) beginnt in der Regel mit zwei Beschwerden: Schüttelfrost und Fieber oberhalb von 38,5 °C. Beizeiten steigt das Fieber auf bis zu 40 °C an. Hinzu kommen Schwäche und ein allgemeines Krankheitsgefühl der Betroffenen, begleitet von trockenem Husten. Dieser wird nach einer Weile zu nassem Husten. Dabei bildet sich grüner, gelber, brauner oder rostfarbener Schleim, der abgehustet wird. Dann spricht man von Husten mit Auswurf. Außerdem kommt es zu einer angestrengten und schnellen Atmung, die – je nach betroffenem Lungenareal – stark eingeschränkt sein kann. In vielen Fällen klagen Patienten zudem über Brustschmerzen, die vor allem beim Einatmen entstehen. Dies ist häufig der Fall, wenn zusätzlich das Lungenfell entzündet ist.
Möglich ist auch, dass es zum sogenannten Nasenflügeln und entsprechend zur Atemnot kommt. Dabei bewegen sich die Nasenflügel synchron zur Atmung. Der dadurch entstehende Sauerstoffmangel kann sich darin äußern, dass Nase, Lippen, Fingernägel oder Fußnägel sich bläulich färben. Letztlich kann es auch noch dazu kommen, dass der Puls erhöht ist.
Die hier genannten Symptome müssen nicht immer zur gleichen Zeit auftreten. Es ist auch möglich, dass einige Beschwerden ausbleiben. Bei Kindern und älteren Menschen kann es sogar zu untypischen Beschwerden wie Bauchschmerzen, Bewusstseinsstörungen oder Durchfall kommen. Erkranken Säuglinge an einer Lungenentzündung, macht sich diese oft erst dadurch bemerkbar, dass das Kind nicht trinken will, teilnahmslos (‚apathisch‘) wird und sich erbricht.
Symptome einer atypischen Lungenentzündung
Bei einer atypischen Lungenentzündung entwickeln sich die Beschwerden viel langsamer als bei der klassischen Form. Die obengenannten Symptome entfalten sich meist erst über mehrere Tage hinweg. Im Vordergrund stehen dann vor allem Kopfschmerzen und Gliederschmerzen. Es kommt nur selten zu Schüttelfrost. Das Fieber verläuft langsamer und überschreitet selten einen Wert von über 38,5 °C. Außerdem kommt es seltener zu Atemnot und auch über Schmerzen beim Atmen wird weniger geklagt. In der Regel bleibt der Husten bei dieser Form der Lungenentzündung trocken, es kommt nicht zu schleimigem Auswurf.
Symptome von Legionellen- und Chlamydien-Pneumonie
Zu diesen beiden Sonderformen sollen auch noch kurz die wichtigen Charakteristika Erwähnung finden.
Eine Legionellen-Pneumonie geht nur in etwa 10 Prozent der Fälle mit hohem Fieber, Brustschmerzen in Abhängigkeit von der Atmung sowie blutigem Auswurf einher.
Die durch Chlamydien-Bakterien verursachte Pneumonie entspricht hinsichtlich des Krankheitsbilds in der Regel der atypischen Lungenentzündung. Es kommt zu trockenem Husten, Fieber und Muskelschmerzen. Die Erkrankung kann bis zu 3 Monate andauern, wenn sie nicht entsprechend behandelt wird.
Wer ist am ehesten betroffen?
Die Zahlen bzgl. des Vorkommens von Lungenentzündungen variieren leicht. Allgemein lässt sich aber sagen, dass deutschlandweit jährlich zwischen 350.000 und 500.000 Menschen an einer Lungenentzündung erkranken, häufig in den Herbst- und Wintermonaten. Am häufigsten davon betroffen sind ältere Menschen und Menschen mit chronischen Erkrankungen. Die Lungenentzündung ist in Westeuropa die häufigste Infektionsursache mit Todesfolge. Schätzungen zufolge sterben global jährlich 3–4 Millionen Menschen an der Erkrankung.
Auch die Weltgesundheitsorganisation (kurz: WHO) zählt die Lungenentzündung zu den global häufigsten Todesursachen. Sie schätzt, dass jährlich etwa 1 Million Kinder im Alter von unter 5 Jahren an ihr sterben.
Es ist tatsächlich so, dass viele Menschen den häufigsten Erreger Straphylococcus pneumoniae in sich tragen. Allerdings haben diese Menschen ein entsprechendes Immunsystem. Dieses ist dazu in der Lage, den Erreger entweder erfolgreich abzuwehren oder auch nur in Schach zu halten. So kommt es bei diesen Menschen nicht zu einem Ausbruch der Erkrankung.
Gefährlich wird der Erreger vor allem dann, wenn die körpereigne Abwehr noch nicht ausreichend entwickelt ist oder nicht mehr so stark ist wie einst. Daher zählen Säuglinge und Kleinkinder sowie ältere Menschen zu den Risikogruppen.
Außerdem existieren noch weitere Risikofaktoren, die das Aufkommen einer Lungenentzündung begünstigen können. Dazu gehören unter anderem:
- die für die Erregerabwehr zuständigen alveolären Makrophagen sind weniger aktiv
- der Abtransport von Partikeln aus der Lunge ist gesenkt
- Störung des Husten-Reflexes
- langes Einatmen trockener Luft
- Einatmen flüssiger oder fester Stoffe
- Einatmen schädlicher Stoffe, z. B. durch Rauchen
- Bestehen einer chronischen Lungenerkrankung
- Immundefekt oder diverse Grunderkrankungen (z. B. Diabetes mellitus, Niereninsuffizienz, Herzinsuffizienz)
Eine Lungenentzündung kann auch aus anderen Infektionskrankheiten wie Masern, der Grippe (sog. ‚Influenza‘), Typhus oder Malaria hervorgehen.
Was tut der Arzt? Teil 1: Die Diagnose
Die Diagnose einer Lungenentzündung beginnt für gewöhnlich mit dem Gespräch zwischen Arzt und Patient, dem sogenannten Anamnesegespräch. In diesem informiert sich der Arzt in der Regel nach der Art sowie dem Verlauf der Beschwerden und regelmäßig eingenommenen Medikamenten. Entsteht der Verdacht auf Lungenentzündung, wird er sich aber auch nach speziellen Faktoren erkundigen. Dazu zählen unter anderem:
- Ihr Alter und damit verbunden Vorerkrankungen (Vorerkrankungen von Lunge oder Herz sind wesentliche Risikofaktoren für einen schweren Verlauf der Lungenentzündung)
- Zustand Ihres Immunsystems (bestimmte Therapien oder Erkrankungen wie Diabetes oder Alkoholismus schwächen das Immunsystem)
- Erregerspektrum; Gab es Aufenthalte im Ausland? Sind Personen aus dem gleichen Hotel erkrankt? Leben Sie in einem Pflegeheim? Wurden Sie antibiotisch vorbehandelt? Hatten Sie Kontakt zu Tieren?
Mit den in diesem Gespräch gewonnenen Informationen kann der Arzt einschätzen, wie schwer Lungenentzündung verlaufen kann.
In einem nächsten Schritt erfolgt die klinische Untersuchung. Dabei wird der Arzt zunächst Ihre Vitalzeichen erfassen. Diese Untersuchung umfasst die Messung des Blutdrucks, der Herzfrequenz, der Atemfrequenz, der Körpertemperatur sowie der Pulsoxymetrie. Mithilfe einer Pulsoxymetrie lässt sich die prozentuale Sauerstoffsättigung des roten Blutfarbstoffs (dem sog. ‚Hämoglobin‘) messen. Dafür durchleuchtet der Arzt die Haut an Fingernägeln oder Ohrläppchen.
Ausgedehnte körperliche Untersuchung
Darauf folgen im Rahmen der körperlichen Untersuchung sowohl eine Betrachtung des Patienten sowie ein Abklopfen und ein Abhören der Lunge. Anhand dieser Untersuchungen sollen mögliche Verdichtungen im Lungengewebe festgestellt werden, denn diese treten bei jeder Form der Pneumonie auf. Bei der Inspektion achtet der Arzt vor allem auf Zeichen, die auf angestrengtes Einatmen hinweisen. Dies würde auf eine gestörte Atmung mit erschwerter Atemarbeit hindeuten. Ein weiteres Zeichen dafür ist das sogenannte „Nasenflügeln“. Dabei bewegen sich die Nasenflügel synchron zur Atmung.
Üblicherweise wird der Arzt auch den sogenannten Stimmfremitus durchführen. Dabei handelt es sich um eine Untersuchung, bei welcher der Patient die Zahl „99“ laut ausspricht, während der Arzt seine Hand auf den Rücken des Patienten legt. Liegt aufgrund der Lungenentzündung eine Verdichtung in der Lunge vor, wird er dabei Vibrationen verstärkt wahrnehmen.
Eine ähnliche Untersuchung ist die Bronchophonie. Hierbei soll der Patient die Zahl „66“ flüstern, während der Arzt die Lunge abhört. Wenn das Lungengewebe verdichtet ist, wird die Sprache schlechter weitergeleitet.
Ein Abklopfen des Patienten lässt letztlich noch auf den Ort der Entzündung zu. Der dabei entstehende Schall ist dann nämlich möglicherweise gedämpft.
Untersuchungen im Labor
Zunächst einmal wird Ihnen wahrscheinlich Blut abgenommen. Dieses Blut wird auf bestimmte Werte untersucht, die Rückschlüsse auf die Erkrankung zulassen. Es werden vor allem verschiedene Entzündungszeichen untersucht.
Eine bakteriell verursachte Lungenentzündung führt meist dazu, dass die Anzahl der weißen Blutkörperchen erhöht ist. Dies ist bei einer viralen Pneumonie nicht der Fall. Weiteren Aufschluss über das Vorliegen einer Entzündung liefert die Menge des Procalcitonin (kurz: PCT) im Blut. Bei bakteriellen Entzündungen ist der PCT-Wert schnell erhöht und sinkt mit Abklingen der Entzündung auch rasch wieder ab. Bei nicht-bakteriellen Entzündungen ist er hingegen nicht erhöht.
Im Zusammenhang mit dem Blut kann dann auch noch eine Blutgasanalyse durchgeführt werden. Diese Untersuchung lässt Rückschlüsse auf den Wirkungsgrad der Atmung zu.
Auch dem Lymphozyten-Anteil im Blut kommt bei einer Lungenentzündung Bedeutung zu. Lymphozyten sind bestimmte weiße Blutkörperchen. Ihre Hauptaufgabe besteht darin, Infektionserreger und andere Fremdstoffe abzuwehren. Der Anteil dieser Lymphozyten kann bei einer atypischen Pneumonie zunehmen.
Aus dem entnommenen Blut können auch Bakterien angezüchtet werden, welche wiederum Rückschluss auf die Ursache der Entzündung zulassen. Dafür wird eine sogenannte Bakterienkultur angelegt. Allerdings ist dieses Verfahren zeitintensiv und nimmt in der Regel 2–3 Tage in Anspruch. Oft wird daher schon vorher mit einer entsprechenden Therapie begonnen.
Es ist außerdem möglich, das Sputum zu untersuchen. Dabei handelt es sich um den Auswurf, der bei einer Lungenentzündung abgehustet wird. Hierbei soll der Krankheitserreger ermittelt werden. Zwar handelt es sich um eine sehr schnelle Variante zum Erregernachweis. Das Problem besteht hier aber darin, dass die entnommene Probe aber auch schnell verunreinigt werden kann. Dadurch ist sie nicht sonderlich zuverlässig.
Exkurs: Blut
Das Blut, das durch unseren Körper fließt, erfüllt verschiedenste essenzielle Aufgaben in unserem Organismus. Zum einen ist es ein enorm wichtiger Transport- und Kommunikationsweg in unserem Körper. Daneben nimmt es aber auch eine wichtige Rolle bei der Immunabwehr und der Regulation unseres Säure-Basen-Haushalts ein. Wer sich die Zusammensetzung unseres Blutes ansieht, kann Rückschlüsse auf unseren Gesundheitszustand ziehen. So weisen eine erhöhte Blutsenkungsgeschwindigkeit sowie die Konzentration spezieller Enzyme auf eine im Körper vorliegende Entzündung hin. Ebenso lassen sich im Blut Antikörper nachweisen, wenn unser Organismus gegen Krankheitserreger oder Fremdstoffe vorgeht.
Wenn Sie wissen möchten, wie unser Blut zusammengesetzt ist, welche Aufgaben die einzelnen Bestandteile haben und warum Sie zur Blutentnahme nüchtern erscheinen sollen, empfehlen wir unseren Artikel „Blut – Aufgaben & Funktion von Blut“ zu lesen.
Diesem Thema hat sich Dr. Tobias Weigl auch in einem Video-Beitrag gewidmet. Er geht dabei darauf ein, was sich hinter Begriffen wie Erythrozyten, Leukozyten sowie Thrombozyten verbirgt, und erläutert deren Aufgaben.
Bildgebende Verfahren
Zur Sicherung der Diagnose wird häufig eine Röntgenuntersuchung des Brustkorbs veranlasst. Diese lässt Rückschlüsse auf den Ort der Entstehung sowie mögliche Ursachen einer Lungenentzündung zu. Auf dem fertigen Röntgenbild sind dann sogenannte Verschattungen sichtbar. Anhand derer kann man die Art der Entzündung sowie ihre lokalen Grenzen erkennen.
Ist diese Untersuchung noch nicht aufschlussreich genug, kann eine Computer-Tomografie (CT) des Brustkorbs erfolgen. Das lässt eine bessere Beurteilung der Verschattungen zu.
Bei schweren Pneumonien kann auch eine sogenannte Bronchoskopie, also eine Lungenspiegelung, wegweisend sein. Dabei wird über den Mund und die Luftröhre des Patienten ein Endoskop in die Hauptbronchien eingeführt. Mithilfe dieser Untersuchung können unter anderem Gewebeproben entnommen werden, die eine gezielte Antibiotikatherapie ermöglichen. Allerdings kann diese Untersuchung auch dazu führen, dass Patienten eine sogenannte respiratorische Insuffizienz erleiden und anschließend beatmet werden müssen. Der Arzt wird in diesem Zusammenhang immer den Nutzen gegenüber dem Risiko abwägen.
Bei vielen Lungenentzündung wird überdies noch eine Ultraschallaufnahme des Rippen- bzw. Brustfells (sog. ‚Pleura‘) angefertigt, ggf. sogar in regelmäßigen Abständen. Dies dient dazu, einen Pleuraerguss frühzeitig erkennen und behandeln zu können. Dabei sammelt sich Flüssigkeit in der sogenannten Pleurahöhle zwischen Lunge und Brustwand.
Im Rahmen der Differenzialdiagnose wird der Arzt, vor allem bei einer verzögert abheilenden Lungenentzündung, weitere Untersuchungen durchführen, um bspw. Lungenkrebs, einen eingeatmeten Fremdkörper oder Tuberkulose auszuschließen.
Fakten-Box Lungenentzündung/Pneumonie
- deutschlandweit etwa 350.000–500.000 Fälle pro Jahr
- häufigste Infektionskrankheit mit Todesfolge → jährlich sterben weltweit schätzungsweise 3–4 Millionen Menschen an Pneumonie
- besonders gefährdet sind Kleinkinder und Säuglinge sowie ältere Menschen, weil ihr Immunsystem noch nicht oder nicht mehr stark genug ist
- viele Menschen tragen den Erreger in sich; oft ist ihr Immunsystem aber stark genug, um ihn abzutöten bzw. ihn in Schach zu halten
Symptome einer typischen Lungenentzündung
- Fieber
- Schüttelfrost
- allgemeines Krankheitsgefühl, Schwäche
- trockener Husten
- Husten mit Auswurf (Schleim)
- angestrengte und schnelle Atmung
- Brustschmerzen
- Atemnot
- bläulich verfärbte Fingernägel, Fußnägel, Lippen oder Nase
- erhöhter Puls
- Bauchschmerzen, Durchfall
- Bewusstseinsstörungen
Symptome einer atypischen Lungenentzündung
- Beschwerden entwickeln sich langsamer, meist über mehrere Tage
- Kopfschmerzen
- Gliederschmerzen
- selten Schüttelfrost
- Fieber verläuft langsamer
- selten Atemnot
- Husten bleibt trocken
Was tut der Arzt? Teil 2: Die Behandlung
Eine Lungenentzündung wird stets multimodal behandelt. Damit ist gemeint, dass man die Erkrankung sozusagen „auf vielfältige Art und Weise“ behandelt. Bei einer Lungenentzündung bedeutet dies, dass sowohl mit medikamentösen und nicht-medikamentösen Maßnahmen behandelt wird. Außerdem wird gegen Symptome und Ursachen vorgegangen. Meist ist aber eine antibiotische Therapie angezeigt.
Bei einer Lungenentzündung sollte vorab aber geklärt werden, ob die Behandlung im Krankenhaus in stationärer Behandlung oder ambulant erfolgen soll. Dafür verwendet der Arzt den sogenannten CRB-65-Score. Die drei Buchstaben stehen für Confusion (Bewusstseinstrübung), Respiratory Rate (Atemfrequenz) und Blood pressure (Blutdruck). Ein Beispiel: Liegt eine Bewusstseinstrübung vor, konnte der Arzt eine Atemfrequenz von 30 oder mehr Atemzügen pro Minute feststellen, liegt der Blutdruck unterhalb von 90/60 und ist ein Patient älter als 65 Jahre, so wird wahrscheinlich eine stationäre Aufnahme erfolgen. Jeder der vier Faktoren steht letztlich für einen Punkt im CRB-65-Score. Je nach Anzahl der Punkte erfolgt dann die weitere Behandlung. Dies wird im Folgenden kurz verständlicher dargelegt:
- 0 Punkte: Der Patient kann ambulant behandelt werden.
- 1 Punkt oder mehr: Der Patient sollte stationär behandelt werden.
- 2 Punkte oder mehr: Der Patient sollte stationär behandelt werden, es besteht ein erhöhtes Risiko für Komplikationen.
- 3 Punkte oder mehr: Es sollte in Erwägung gezogen werden, den Patienten auf der Intensivstation aufzunehmen.
Zudem gehen die ausgemachten Punkte mit einer erhöhten Sterblichkeit einher.
- 0 Punkte: Sterblichkeit liegt bei unter 1 Prozent
- 1–2 Punkte: Sterblichkeit liegt bei etwa 6 Prozent
- 3–4 Punkte: Sterblichkeit liegt bei etwa 23 Prozent
Ist der Punktwert (Score) ermittelt, kann die entsprechende Behandlung beginnen. Im Folgenden gehen wir nach und nach auf die einzelnen Therapiemöglichkeiten ein.
Unterstützende Behandlung
Im Folgenden wollen wir zunächst einige allgemeine Maßnahmen abseits der medikamentösen Behandlung nennen. Dazu zählt allen voran, dass man sich körperlich schont. Allerdings sollte keine strenge Bettruhe eingehalten werden! Hinzukommt ggf. eine Physiotherapie inklusive früher Mobilisierung und einer Atemtherapie.
Im Zusammenhang mit der Atemtherapie kann bspw. ein sogenannter Flutter eingesetzt werden. Dabei handelt es sich um ein Gerät, das im Mund platziert wird und eine Kugel in Bewegung versetzt. Die so herbeigeführte Vibration sorgt dafür, dass sich Schleim in den Bronchien löst, und verhindert, dass die Atemwege kollabieren. Auch eine Klopfmassage des Brustkorbs im Rahmen der Atemgymnastik kann die Beschwerden lindern. Überdies sollten Betroffene viel Flüssigkeit zu sich nehmen. Damit vermeidet man einerseits einen Flüssigkeitsmangel (sog. ‚Dehydratation‘) und andererseits führt dies weiter zur Schleimlösung. Wenn der Körper nur unzureichend mit Sauerstoff versorgt wird (wenn eine sog. ‚Hypoxie‘ eintritt), kann mithilfe einer Nasensonde Sauerstoff zugeführt werden.
Weiterhin können diverse Medikamente eingenommen werden, die die Beschwerden lindern sollen. Dazu zählen fiebersenkende Mittel (sog. ‚Antipyretika‘) wie Paracetamol oder Schmerzmittel (sog. ‚Analgetika‘) wie Ibuprofen. Hustenstillende Mittel (sog. ‚Antitussiva‘) finden nicht so häufig Anwendung, da sie gleichzeitig dafür sorgen, dass Schleim nicht abgehustet werden kann.
Therapie mit Antibiotika
Das Problem bei einer antibiotischen Behandlung einer Lungenentzündung besteht grundlegend darin, dass man oft schon mit der Behandlung beginnen muss, bevor man den tatsächlichen Erreger nachgewiesen hat. Daher kommen sogenannte Breitspektrumantibiotika zum Einsatz. Ihrem Namen nach wirken sie gegen viele verschiedene Erreger. Darüber hinaus ist es für die medikamentöse Behandlung auch wichtig, wie stark die Lungenentzündung ausgeprägt ist.
Behandlung einer leichten bis mittleren Lungenentzündung mit Antibiotika
Bei einer leichten Lungenentzündung, die außerhalb des Krankenhauses behandelt wird, gelten Aminopenicilline wie Amoxicillin als Mittel der Wahl. Amoxicillin gehört zu den Penicillin-Antibiotika. Sollte eine Allergie gegen Penicillin vorliegen, kann man auf verschiedene Alternativen zurückgreifen. Dazu zählen unter anderem:
- Fluorchinolone wie Levofloxacin oder Moxifloxacin
- Makrolide wie Clarithromycin oder Roxithromycin
- Doxycyclin
Risikofaktoren beeinflussen die Therapie. Das kann eine Vorerkrankung (bspw. Herzinsuffizienz oder COPD) sein oder Schluckstörungen, Pflegebedürftigkeit o. Ä. infolge neurologischer Erkrankungen. Dann werden Aminopenicilline kombiniert mit sog. Betalaktamase-Inhibitoren gegeben. Diese Medikamente verhindern, dass bestimmte Bakterien das Enzym Betalaktamase bilden können. Dieses Enzym macht sie in der Regel gegen bestimmte Antibiotika resistent. Mit den Inhibitoren kann also das Wirkspektrum bestimmter Antibiotika erweitert werden. In der Regel erfolgt eine antibiotische Therapie über etwa 7 Tage.
Gut zu wissen! Cephalosporine
Antibiotika wie Cephalosporine werden in der Regel nicht zur Behandlung einer Lungenentzündung eingesetzt, da ihre Wirksamkeit nicht ausreicht.
Patienten mit mittelschwerer bis schwerer Lungenentzündung werden in der Regel stationär aufgenommen und entsprechend im Krankenhaus behandelt. Die mittelschwere Pneumonie ist die häufigste, die im Krankenhaus behandelt wird. In der Regel bekommen die Patienten die zuvor erwähnten Aminopenicilline in Kombination mit Betalaktamase-Inhibitoren (siehe oben). Möglich ist auch eine Behandlung mit bestimmten Cephalosporinen (dazu gehören bspw. Cefuroxim oder Ceftriaxon). Diese können ggf. noch mit einem Makrolid kombiniert werden (s. Kasten unten). Bei Penicillin-Allergie wird hauptsächlich auf Fluorchinolone wie Levofloxacin oder Moxifloxacin ausgewichen.
Gut zu wissen! Makrolid
Makrolidantibiotika wirken bakteriostatisch. Das heißt, dass sie zwar das Wachstum und die Vermehrung von Bakterien hemmen, diese aber nicht abtöten. Antibiotika, die Bakterien abtöten, bezeichnet man als bakterizid.
Behandlung einer schweren Lungenentzündung mit Antibiotika
Patienten mit schwerer Lungenentzündung leiden an beschleunigter sowie erschwerter und angestrengter Atmung. Hinzukommen können ein septischer Schock sowie eine dekompensierte Komorbidität. Letzteres bezeichnet den Umstand, dass ein Betroffener die durch andere Erkrankungen verursachten Fehlfunktionen (bspw. akutes Nierenversagen) nicht mehr ausgleichen kann. Diesen Patienten werden Antibiotika mit dem Wirkstoff Piperacillin und der Betalaktamasehemmer Tazobactam verabreicht. Auch hier können Cephalosporine der 3. Generation gegeben werden. In diesem Zusammenhang werden immer auch Makrolide gegeben.
Die Behandlung einer im Krankenhaus erworbenen Lungenentzündung
Die im Krankenhaus erworbene sogenannte nosokomiale Infektion gehört zu den häufigsten Komplikationen eines stationären Aufenthalts. Am häufigsten betroffen sind Harnwege (22,4 Prozent), Wunden (24,7 Prozent) und die Atemwege (21,5 Prozent). Die nosokomiale erworbene Lungenentzündung (kurz: HAP, von engl. Hospital-Aquired Pneumonia) tritt frühestens 48 Stunden nach der Aufnahme in ein Krankenhaus auf.
Das besondere Erregerspektrum bedingt in diesem Zusammenhang auch eine besondere Behandlung. Man greift dann auf eine sogenannte kalkulierte Antibiotika-Therapie zurück. Dabei wird ein Antibiotikum gegeben, bevor ein Antibiogramm angefertigt wurde. Dieses dient in der Regel dazu, die Resistenzen der Erreger zu ermitteln. Es wird versucht, das mögliche Erregerspektrum abzudecken, wobei verschiedene Faktoren berücksichtigt werden, nämlich:
- Entstehungsort der Infektion (ambulant, nosokomial, Intensivstation), auch in Hinblick auf geographische Besonderheiten
- lokale Erreger- und Resistenzsituation
- Vorbehandlung des Patienten mit Antibiotika
- bestehende Erkrankungen oder Vorerkrankungen
Zum Einsatz kommen hier – bei Patienten ohne Risikofaktoren – die auch bereits zuvor erwähnten Aminopenicilline in Kombination mit Betalaktase-Inhibitoren, ggf. auch Cephalosporine oder Fluorchinolone. Patienten mit Risikofaktoren und/oder septischem Schock bekommen andere Medikamente. Sie erhalten ein gegen den Erreger Pseudomonas wirksames Beta-Lactam als Einzeltherapie oder kombiniert. Zu den Medikamenten, die dann verordnet werden, zählen Acylamino-Penicilline (z. B. Piperacillin) kombiniert mit Betalaktamaseinhibitoren (z. B. Tazobactam). Außerdem noch Carbapeneme oder Cephalosporine, die gegen den Erreger Pseudomonas wirksam sind.
Behandlung einer lebensgefährlichen Lungenentzündung
Wird die Lungenentzündung als lebensgefährlich bewertet, können je nach Erreger noch weitere Medikamente gegeben werden. Handelt es sich um den Erreger MRE, greift man auf Fluorchinolone aus den Gruppen 2 oder 3 (bspw. Ciprofloxacin (2) oder Levofloxacin (3)) oder Aminoglykoside wie bspw. Gentamicin zurück. Besteht der Verdacht, dass es sich bei dem Erreger um den multiresistenten Erreger MRSA (kurz für: Methicillin-resistenter Staphylococcus aureus) handelt, können die Medikamente Linezolid oder Vancomycin gegeben werden.
In 10–15 Prozent der so behandelten Fälle versagt die Therapie, weshalb dann die Diagnostik erweitert werden muss. Dies umfasst unter anderem eine erweiterte Bildgebung, eine Neubewertung der antibiotischen Therapie (z. B. höhere Dosis) oder eine Probengewinnung durch bspw. eine Lungenspiegelung.
Gut zu wissen! – Reserveantibiotika
Im Rahmen lebensgefährlicher infektiöser Erkrankungen – zu denen auch die Lungenentzündung zählen kann – und bei resistenten Bakterien wird ggf. auf sogenannte Reserveantibiotika zurückgegriffen. Diese kommen vor allem dann zum Einsatz, wenn schneller Handlungsbedarf besteht. In der Regel passiert das erst dann, wenn sie die letzte Option nach Therapieversagen mit anderen Antibiotika darstellen.
Wenn Sie mehr über diese speziellen Medikamente erfahren möchten, empfehlen wir die Lektüre unseres Artikels „Die Reserveantibiotika – Was ist das? Wann werden sie eingesetzt?“.
Zusammengefasst – Die Behandlung einer Lungenentzündung
Zunächst sollte körperliche Schonung im Vordergrund stehen, ggf. sogar Bettruhe. Mitunter ist es notwendig, Patienten ins Krankenhaus einzuweisen. Das hängt vom sog. CBS-65-Score ab. Dann können sogar Beatmung sowie Atemtherapie notwendig sein.
Penicillin ist bei der Behandlung einer Lungenentzündung meist das Mittel der Wahl. Je nach Erreger und Schweregrad sind aber auch Wirkstoffe wie Ampicillin oder Amoxicillin Mittel der Wahl. Makrolid-Antibiotika sind dann angezeigt, wenn es sich bei den Erregern um Legionellen, Mykoplasmen oder Chlamydien handelt.
Wenn die Lungenentzündung durch andere Erreger als Bakterien hervorgerufen wird, ist ihr medikamentös kaum beizukommen. Dann stehen allgemeine Maßnahmen im Vordergrund. In erster Linie geht es dann darum, Komplikationen zu vermeiden.
Um den Schleim zu lösen, werden sogenannte Serolytika gegeben. Durch diese kann der sich in der Lunge befindende Schleim besser abgehustet werden. Bei trockenem Husten können auch hustenstillende Mittel (sog. ‚Antitussiva‘) gegeben werden.
Im Krankenhaus erworbene Lungenentzündungen werden gesondert und basierend auf dem möglichen Erregerspektrum behandelt. In besonders schweren Fällen kommen dann auch sogenannte Reserveantibiotika zum Einsatz.
Achtung!
Schleimlöser (Serolytika) und Hustenstiller (Antitussiva) dürfen nicht kombiniert eingenommen werden, da sonst Schleim gelöst wird, der dann aber nicht abgehustet werden kann. Eine möglicherweise vorliegende Atemnot kann sich dann noch verschlimmern.
Kann man einer Lungenentzündung vorbeugen?
Es ist möglich, einer Lungenentzündung vorzubeugen. Die Ständige Impfkommission (kurz: STIKO) empfiehlt eine Impfung gegen den häufigsten bakteriellen Erreger, die Pneumokokken, ab dem 60. Lebensjahr. Allerdings sollte schon im Kindesalter eine Grundimmunisierung erfolgen. Diese erfolgt meist bei der Kombinationsimpfung gegen andere Krankheiten. Damit ist gleichzeitig die Impfung gegen Tetanus, Diphtherie, Kinderlähmung, Keuchhusten, Hepatitis B und Hib (Haemophilus influenza Typ b) abgedeckt. Folgenden Risikogruppen wird ebenfalls eine Impfung empfohlen:
- Menschen mit angeboren Immundefekten
- Menschen mit funktionsunfähiger Milz
- Menschen mit chronischen Erkrankungen (bspw. Diabetes mellitus)
- Menschen mit Nieren- oder Herzerkrankungen
- Menschen, die kürzlich einer Knochenmarkstransplantation unterzogen wurden
- Menschen, die ein Cochlea-Implantat bekommen haben
Der Impfschutz setzt dann in der Regel 3 Wochen nach der Impfung ein. Besteht die gesundheitliche Gefährdung weiterhin, kann man über die Impfung mit einem sogenannten Polysaccharid-Impfstoff nachdenken. Wie oft diese Impfung erfolgen muss, entscheidet letztlich der behandelnde Arzt.
Da die Lungenentzündung auch eine Komplikation der Grippe sein kann, kann überdies eine jährliche Impfung gegen Influenza-Viren in Erwägung gezogen werden.
Weitere vorbeugende Maßnahmen umfassen:
- mit dem Rauchen aufhören
- Vitamin C zu sich nehmen
- die klimatischen Bedingungen in Räumen optimieren
- sich oft an der frischen Luft bewegen
- eventuelle Schluckstörungen bestmöglich behandeln lassen
- Dauermedikation überprüfen lassen
Aktuelle Forschung: Opioide erhöhen die Pneumonie-Gefahr
Jennifer Edelman von der Yale-Universität und ihre Kollegen haben in Untersuchungen herausfinden können, dass einige Opioid-Schmerzmittel die Wahrscheinlichkeit einer ambulant, also außerhalb des Krankenhauses, erworbenen Lungenentzündung erhöht. Die Ergebnisse wurden im Januar 2019 in der wissenschaftlichen Zeitschrift JAMA Internal Medicine veröffentlicht.
Die von Edelman und ihrem Team ausgewerteten Daten wurden der „Veterans Aging Cohort Study“ entnommen. Dabei handelt es sich um eine Studie, die sich mit dem Einfluss von HIV-Infektionen auf das Alter beschäftigt und HIV-Infizierte mit Nicht-Infizierten vergleicht. Die untersuchten Akten ermöglichten Edelman die Einsicht in die Krankheiten der Studienteilnehmer und die von ihnen eingenommenen Medikamente. Aus den Daten ging hervor, dass in 12 Jahren von insgesamt 25.392 Teilnehmern über 4.200 an einer ambulant erworben Lungenentzündung erkrankt waren. Überdurchschnittlich viele der Betroffenen haben Opioide verordnet bekommen. Es scheint einen Zusammenhang mit der Dosis und der Art des Opioids zu geben. So stieg das Risiko einer Lungenentzündung mit höherer Dosis. Ebenso war das Risiko bei Opioiden erhöht, die das Immunsystem unterdrücken (die also immunsuppressiv wirken). Eine HIV-Infektion ließ das Risiko zusätzlich leicht ansteigen.
Zusammenfassend lässt sich sagen: Das Risiko für eine ambulant erworbene Lungenentzündung steigt mit der Art und der Dosierung immunsuppressiver Opioide.
Zu den immunsuppressiven Opioiden gehören u. a.:
Quelle: Jennifer Edelman u. a. (2019): Association of Prescribed Opioids With Increased Risk of Community-Acquired Pneumonia Among Patients With and Without HIV. In: JAMA Internal Medicine.
Häufige Patientenfragen
Wie ist die Prognose bei einer Lungenentzündung?
Dr. T. Weigl:
Das lässt sich pauschal leider nicht sagen. Die Prognose hängt von verschiedenen Faktoren ab: dem Erreger der Erkrankung, den Abwehrkräften des Patienten, der gewählten Therapie, Vorerkrankungen und dem Lebensalter. Generell lässt sich aber sagen, dass die Sterblichkeit ansonsten gesunder Patienten bei Lungenentzündung unterhalb von 2 Prozent liegt. Allerdings steigt diese Sterblichkeit in Abhängigkeit von den notwendigen Schritten. Sie kann bereits auf bis zu 10 Prozent steigen, wenn die Lungenentzündung eine stationäre Aufnahme erforderlich macht. Bei wirklich schweren Formen der Pneumonie versterben zwischen 20 und 50 Prozent der Behandelten. Die Zahl der Todesfälle steigt noch weiter, wenn man sich die im Krankenhaus erworbenen Lungenentzündungen anschaut. Die Krankenhauserreger haben viele Resistenzen. Viele Medikamente vermögen es daher nicht mehr, den Erreger abzutöten. Von den Infektionen, die im Krankenhaus erworben werden tödlich enden, entfallen zwei Drittel auf Lungenentzündungen.
Was passiert bei einer Bronchoskopie?
Dr. T. Weigl:
Mithilfe der Bronchoskopie – oder zu Deutsch Lungenspiegelung – kann man die Lunge also von innen betrachten. Dabei wird über Mund oder Nase durch die Luftröhre des Patienten ein Endoskop bis in die Hauptbronchien geführt. Ein Endoskop besitzt in der Regel eine Kamera sowie eine Lichtquelle am vorderen Ende. Auf einem Monitor sind dann die Aufnahmen des Endoskops in Echtzeit zu sehen. Zudem besteht die Möglichkeit, Flüssigkeiten einzuspritzen oder abzusaugen, da das Endoskop über kleine Kanäle verfügt. Außerdem kann man mithilfe kleiner Bürsten oder Zangen Gewebeproben entnehmen, also eine sogenannte Biopsie durchführen. Diese Proben können dann im Labor untersucht werden. Manche Geräte besitzen zudem einen Ultraschallkopf, der eine entsprechende Untersuchung der Lunge ermöglicht.
Eine Lungenspiegelung kann 5–30 Minuten lang dauern und findet in der Regel unter lokaler Betäubung statt. Diese dient dazu, Husten- und Würgereflex zu unterdrücken. Für die Untersuchung muss der Patient nüchtern sein und sollte einen Tag lang nicht geraucht haben.
Was ist MRSA?
Dr. T. Weigl:
MRSA ist die Abkürzung für Methicillin-resistenter Staphylococcus aureus. Das Bakterium ist dem Namen nach gegen das Antibiotikum Methicillin resistent, aber auch die meisten anderen Antibiotika haben keine Wirkung auf eine Infektion mit diesem Erreger. Staphylococcus-aureus-Bakterien finden sich häufig auf der Haut und auf den Schleimhäuten gesunder Menschen, machen sie aber meist nicht krank. Eine Infektion bricht erst dann aus, wenn sich die Erreger über Wunden oder Schleimhäute ihren Weg in den Körper bahnen. Allerdings ist dann Vorsicht geboten: Der Erreger ist multiresistent. Er ist also gegen viele Antibiotika sozusagen immun.
Der Erreger kommt häufig dort vor, wo viele Antibiotika eingesetzt werden, also bspw. in Krankenhäusern. In den meisten Fällen überträgt sich der Erreger von Mensch zu Mensch über die Hände. Es ist aber auch möglich, dass er über verunreinigte Gegenstände oder (Nutz-)Tiere in unseren Organismus gelangt. Eine ausgebrochene MRSA-Infektion kann sich vielfältig äußern. Anzeichen für eine solche Erkrankung sind aber unter anderem Hautentzündungen, Wundinfektionen oder einzelne Organentzündungen. Dazu zählt eben auch die Lungenentzündung.
Haben Sie bereits Erfahrungen mit einer Lungenentzündung gemacht? Möchten Sie sich bei uns weiter über das Thema erkundigen? Nutzen Sie unsere Kommentarfunktion unten, um von Ihren Erfahrungen zu berichten und sich mit anderen auszutauschen!
Verwandte Themen
- Die Lunge – Aufbau, Aufgaben und Erkrankungen des menschlichen Atmungsorgans
- Influenza – Die ‚echte‘ Grippe – Wie sie erkannt und behandelt wird
- Erhöhte Körpertemperatur – Ursachen & Therapie, das Fieber zu senken
- Schüttelfrost – Muskelzittern bei fieberhaften Erkrankungen
- Wie funktioniert unsere Atmung? Lungenwerte und Lungenfunktionstest
- Antibiotika – Wann und wie wende ich sie richtig an? Nebenwirkungen
- Die Penicillin-Antibiotika – Welche gibt es? Nebenwirkungen
- Brustkorbschmerzen – Schmerzen in der Brust
- Die Entzündung (Inflammation) – Ursachen, Symptome und 5 typische Entzündungszeichen
- Lungenembolie – Ursachen, Risikofaktoren und Sofortmaßnahmen
- Umgang mit Asthma im Alltag
- Aktuelles aus der Forschung – Infektion durch die Waschmaschine
- Wick MediNait Erkältungssirup – Nicht für jede Erkältung geeignet?
- ARDS – Akutes Lungenversagen als gefährliche Komplikation
Autoren: Tobias Möller, Dr. Tobias Weigl
Redaktion: Marek Firlej
Veröffentlicht am: 08.02.2019
Quellen
- Bundeszentrale für gesundheitliche Aufklärung (Hg.) (2018): MRSA: Informationen über Krankheitserreger beim Menschen – Hygiene schützt. In: infektionsschutz.de.
- Jennifer Edelman u. a. (2019): Association of Prescribed Opioids With Increased Risk of Community-Acquired Pneumonia Among Patients With and Without HIV. In: JAMA Internal Medicine.
- Helmholtz Zentrum München – Deutsches Forschungszentrum für Gesundheit und Umwelt (Hg.): Endoskopie: Bronchoskopie. In: lungeninformationsdienst.de.
- Klinisches Wörterbuch Pschyrembel Online.
- rme/aerzteblatt.de (2019): Medizin – Einige Opioide erhöhen Pneumonierisiko. In: aerzteblatt.de.
- Wolfgang Piper (2013): Innere Medizin. 2., überarbeitete Auflage. Springer-Verlag, Heidelberg.
- Christian Prinz (2012): Basiswissen Innere Medizin. Springer-Verlag, Heidelberg.
- Klaus-Peter Schaps u. a. (2007): Innere Medizin. Springer-Verlag, Heidelberg.










Was denkst Du?