
Auf einen Blick – ARDS
Was ist ARDS?
- „acute respiratory distress syndrome“
- akutes Lungenversagen
Wer bekommt ein ARDS?
- 7 von 100.000 Personen
- Einflussfaktoren:
- Alter
- Begleiterkrankungen
- Ursache
- Therapiekonzepte in den einzelnen Krankenhäusern und Ländern
Was sind die Symptome eines ARDS (Auszug)?
- abhängig vom Stadium
- Luftnot, Unruhe, Herzrasen, Symptome von erniedrigtem Blutdruck (u. a. Schwindel, Kopfschmerzen, schnelle Ermüdbarkeit, Zittern, blasse Haut)
- Erschöpfung, Blaufärbung der Haut, Luftnot stärker ausgeprägt, Rasselgeräusche
- 20–30 % der Lunge funktionieren noch normal
Mögliche Ursachen (Auszug)
- Lungenentzündung
- Lungenquetschung
- Fremdkörper in den Atemwegen
- Sepsis
- SIRS
- andere Infektionen
Behandlung (Auszug)
- ursächliche Therapie angestrebt
- es stehen keine Medikamente für die Behandlung zur Verfügung
- wichtig: Beatmungstherapie
Inhalte
- 1 Auf einen Blick – ARDS
- 2 Was ist ARDS?
- 3 Was sind die Ursachen für ARDS?
- 4 Die Symptome: Welche Beschwerden verursacht ein ARDS?
- 5 Wer ist am ehesten betroffen?
- 6 Was tut der Arzt? Teil 1: Die Diagnose eines ARDS
- 7 Fakten-Box
- 8 Was tut der Arzt? Teil 2: Die Behandlung von ARDS
- 9 Aktuelle Forschung – Risikofaktoren für ARDS bei Covid-19
- 10 Häufige Patientenfragen
- 11 Typisches Patientenbeispiel
- 12 Verwandte Themen
- 13 Quellen
Von Medizinern geprüft und nach besten wissenschaftlichen Standards verfasst
Dieser Text wurde gemäß medizinischer Fachliteratur, aktuellen Leitlinien und Studien erstellt und von einem Mediziner vor Veröffentlichung geprüft.
Quellen ansehenARDS steht für „Acute Respiratory Distress Syndrome“ und beschreibt ein akutes Lungenversagen. Bundesweit entfallen etwa 10 % aller Aufnahmen auf der Intensivstation auf dieses Krankheitsbild. Etwa die Hälfte aller Patienten mit ARDS stirbt im Krankenhaus. Betroffene müssen häufig beatmet werden – dieser Therapieansatz fällt immer anders aus, bei schweren Verläufen kann eine sogenannte ECMO erforderlich werden. Dabei wird das Blut des Patienten außerhalb des Körpers mit Sauerstoff angereichert. Gerade in Zeiten grassierender Viren, bspw. des Coronavirus SARS-CoV-2, ist es umso wichtiger, dass ausreichend Behandlungsmöglichkeiten via ECMO zur Verfügung stehen. Denn das ARDS ist eine mögliche und gefürchtete Verlaufsform von Covid-19. Besonders bei schweren Verläufen kann es durch eine Lungenentzündung zum akuten Lungenversagen kommen.
Im folgenden Artikel klären wir daher über Ursachen, Diagnose und Behandlung bei akutem Lungenversagen auf.
Sind Sie schon einmal in Kontakt mit diesem gefährlichen Krankheitsbild gekommen? Lassen Sie uns im Kommentarbereich unter dem Artikel wissen, was Sie erlebt haben und wie Sie damit fertig geworden sind.
Was ist ARDS?
ARDS ist die Abkürzung für „Acute Respiratory Distress Syndromee“ und beschreibt das akute Lungenversagen (alternativ: Schocklunge). Bis heute stellt diese gefährliche Komplikation eine Herausforderung für die Intensivmedizin dar, auch wenn es aktuell diverse Behandlungsmethoden gibt.
Um ARDS in seiner Gänze erfassen zu können, ist ggf. auch ein Grundverständnis vom Aufbau der Lunge sowie der Atemfunktion hilfreich. Diesbezüglich hat Dr. Dr. Tobias Weigl bereits zwei Video-Beiträge gemacht, in denen er die Anatomie sowie die Physiologie der Lunge veranschaulicht.
Anatomie der Lunge
Lungenwerte & Lungentest
Streng genommen handelt es sich bei der Erkrankung an sich um eine akute Schädigung der Lunge, in deren Folge es zu einem schweren Lungenversagen kommt. Etwa 10 % aller jährlichen Aufnahmen auf eine Intensivstation sind durch ein ARDS bedingt.
Eine ARDS wird hierzulande nach der sogenannten Berlin-Definition bestimmt. Diese berücksichtigt klinische, radiologische, atemmechanische sowie laborchemische Befunde.
Klinisch wird danach geschaut, ob sich die Atemprobleme innerhalb einer Woche nach einem Ereignis ergeben oder ob sie sich weiter verschlechtert haben.
In der Bildgebung muss nachgewiesen sein, dass beidseitig sogenannte Infiltrate im Röntgen des Brustkorbs zu erkennen sind. Infiltrate sind sichtbare Gewebeverdichtungen, bspw. infolge einer Entzündung. Um dieses Kriterium zu erfüllen, müssen Flüssigkeitsansammlungen in der Pleurahöhle (sog. ‚Pleuraerguss‘), ein nicht komplett entfalteter sowie luftleerer Lungenbereich (sog. ‚Atelektase‘) oder andere Raumforderungen ausgeschlossen werden.
Die Atemmechanik ist bei ARDS irgendwann erschöpft, und zwar durch eine zuvor vermehrt stattfindende Atemarbeit. Dies ist häufig der Grund für eine anschließende maschinelle Beatmung. Hier müssen andere Ursachen, z. B. aus dem Bereich des Herzens oder ein allgemeiner Volumenüberschuss (Überwässerung), ausgeschlossen werden.
Zu guter Letzt kommt auch dem Labor eine besondere Bedeutung zu. Hier wird v. a. der sogenannte Horovitz-Parameter ermittelt. Dieses Kriterium gilt als erfüllt, wenn der Parameter unterhalb von 300 mmHg liegt. Da er bei der Einteilung der Schweregrade auch noch eine wichtige Rolle spielt, wird der Horovitz-Parameter bzw. -Quotient im Folgenden noch einmal genauer erklärt.
„ARDS ist eine gefürchtete Verlaufsform von Lungenerkrankungen wie Covid-19. Mitunter wird sogar eine ECMO erforderlich. Dabei werden Patienten außerhalb ihres Körpers künstlich beatmet.“ — Dr. Dr. Tobias Weigl Klick um zu TweetenEinteilung des ARDS
Das ARDS wird in drei Schweregrade unterteilt, die sich aus dem sogenannten Horovitz-Quotienten ableiten. Dieser berechnet sich auf Grundlage zweier Werte, und zwar:
- PaO2: Partialdruck des Sauerstoffs im arteriellen Blut
- FiO2: Inspiratorische Sauerstoffkonzentration; dieser Wert beschreibt den Anteil von Sauerstoff in der eingeatmeten Luft (bei Raumluft, also unter „normalen“ Bedingungen, sind das etwa 21 %)
Das Verhältnis dieser beiden Werte zueinander wird durch den Horovitz-Quotienten ausgedrückt. „Normale“ Werte liegen zwischen 350 und 500 mmHG. Krankhaft werden die Werte dann, wenn sie sich zu stark verändern, der PaO2 also abnimmt oder der FiO2 zunimmt.
Die Schweregrade sind entsprechend die folgenden:
- Mildes ARDS: Horovitz-Quotient liegt zwischen 201–300 mmHg
- Moderates ARDS: Horovitz-Quotient liegt zwischen 101–200 mmHg
- Schweres ARDS: Horovitz-Quotient liegt unterhalb von 100 mmHg
All diese Angaben gelten bei einem PEEP von ≥ 5 cm H2O. PEEP steht für „positive endexpiratory pressure“ bzw. auf Deutsch „positiver endexspiratorischer Druck“. Damit beschreibt man in der Medizin den Druck, der nach der Ausatmung noch in der Lunge besteht. Bei allen beatmeten Patienten kommt eine Einstellung des sogenannten extrinsischen PEEP zum Einsatz, sodass dauerhaft ein positiver Druck aufrecht erhalten und damit weiteren Lungenschädigungen vorgebeugt wird.
Was sind die Ursachen für ARDS?
Hier muss bereits erwähnt werden, dass das ARDS nicht als einheitliches Krankheitsbild gesehen werden kann. Es handelt sich dabei vielmehr um ein Syndrom, das in verschiedenen Formen auftritt und durch verschiedene Faktoren ausgelöst werden kann. Was man aber auch festhalten kann: Der größte Teil aller ARDS-Fälle hat eine Infektion als Ursache. Aktuelles Stichwort in diesem Zusammenhang ist sicher das Coronavirus SARS-CoV-2.
Man unterscheidet bei der Einteilung der ARDS-Ursachen in sogenannte pulmonale Auslöser – auch direkte Ursachen – und systemische Auslöser – auch indirekte Ursachen.
Zu den pulmonalen Auslösern gehören u. a.:
- Lungenentzündung
- Lungenquetschung
- Fremdkörper in den Atemwegen
- Inhalationstrauma (bspw. das Einatmen giftiger oder heißer Gase)
- Beinahe-Ertrinken
- Fettembolie (Gefäßverschluss durch Fetttröpfchen)
- Fruchtwasserembolie (Fruchtwasser gelangt bei der Geburt in den mütterlichen Kreislauf)
Die systemischen Auslöser umfassen hingegen u. a.:
- Sepsis (auch Blutvergiftung)
- SIRS (ähnlich wie Sepsis, aber ohne Infektion)
- andere Infektionen
- hämorrhagischer Schock (Plasmavolumen und Anzahl roter Blutkörperchen sind kritisch vermindert, es folgt eine Blutarmut)
- Polytrauma (mehrere Verletzungen verschiedener Körperregionen)
- Verbrennungen
- Quetschwunden
- Bauchspeicheldrüsenentzündung
- Medikamente
- Gifte
- Stoffwechselentgleisungen (z. B. durch Diabetes oder Nierenversagen)
- Verbrauchskoagulopathie (Blutgerinnselbildung in allen Gefäßen des Körpers)
- (Prä-)Eklampsie (Bluthochdruck während der Schwangerschaft mit ggf. Krampfanfällen – Notfallsituation!)
Wie verläuft ein ARDS normalerweise?
Vereinfacht dargestellt verläuft ein ARDS grob in drei Phasen. Zu diesen krankhaften Veränderungen kommt es unabhängig vom Auslöser für das Syndrom. Wichtig zu erwähnen ist an dieser Stelle: Die Phasen können sich in Bezug auf ihren zeitlichen Verlauf überschneiden und finden nicht Schlag auf Schlag hintereinander statt.
- Exsudative Phase: Diese Phase wird auch als inflammatorische Phase bezeichnet und ereignet sich grob von Tag 1–7. In dieser Phase nimmt das Gewicht der Lunge zu und ihr Luftgehalt nimmt ab. Die Anzahl der an der Immunabwehr beteiligten neutrophilen Granulozyten nimmt zu, es lässt sich ein Ödem im Lungengewebe feststellen.
- Proliferative Phase: Diese Phase ereignet sich ab Tag 3 und ist gekennzeichnet durch festes sowie diffus graues Lungengewebe. Außerdem bilden sich kleinste Blutgerinnsel in Kapillaren, also haarfeinen Blutgefäßen, und es findet eine Fibrosierung statt, die in diesem Stadium noch umkehrbar ist. Unter einer Fibrose versteht man hier, dass entzündetes Lungengewebe umgebaut wird, und zwar in Bindegewebe. Dieser Vorgang ist für die letzte Phase des ARDS namensgebend.
- Fibrotische Phase: Ab Tag 7 beginnt die fibrotische Phase. Es kommt zur sogenannten „Hepatisation“ – die Lunge erinnert in ihrer Konsistenz dann an unsere Leber und ist derb sowie dunkelrot verfärbt. Die Membranen der Kapillaren sind verdickt und die Fibrose weitet sich aus (sog. ‚generalisierte Fibrose‘).
Von einer Lungenentzündung liest man auch im Rahmen von Covid-19 immer öfter. Aber was genau ist das überhaupt, wie gefährlich ist das und wie lässt sich das behandeln? Diese und weitere Fragen beantwortet Dr. Dr. Tobias Weigl im nachfolgenden Video.
Der zeitliche Ablauf – ein Teufelskreis entsteht
An dieser Stelle wollen wir einmal die Mechanismen erläutern, die bei einem ARDS stattfinden. Weiter oben hatten wir bereits erwähnt, dass der Erkrankung in den meisten Fällen eine Entzündung vorausgeht. Diese hat zur Folge, dass die an der Immunabwehr beteiligten Granulozyten aktiviert werden. Diese sorgen wiederum dafür, dass bestimmte Mediatoren freigesetzt werden. Dabei handelt es sich um Botenstoffe, die bestimmte biochemische Reaktionen verursachen. In diesem Fall aktivieren die Granulozyten die Freisetzung entzündungs- und gerinnungsfördernder Mediatoren.
Infolgedessen ist die Durchlässigkeit der Kapillaren unserer Lungenbläschen gestört. Denn die freigesetzten Mediatoren sorgen dafür, dass die Innenschicht dieser Gefäße nachhaltig beschädigt wird. Dadurch tritt Flüssigkeit in das Lungengewebe aus, es entsteht ein Ödem. Überdies kommt es zu einem Surfactantmangel. Surfactant ist eine Substanz, die von speziellen Zellen des Lungengewebes – den sogenannten Typ-II-Pneumozyten – produziert wird und für einen dauerhaften Feuchtigkeitsfilm auf den Lungenbläschen verantwortlich ist. Ein Mangel an dieser Substanz würde – besonders bei der Ausatmung – zur Folge haben, dass die Zellen kollabieren.
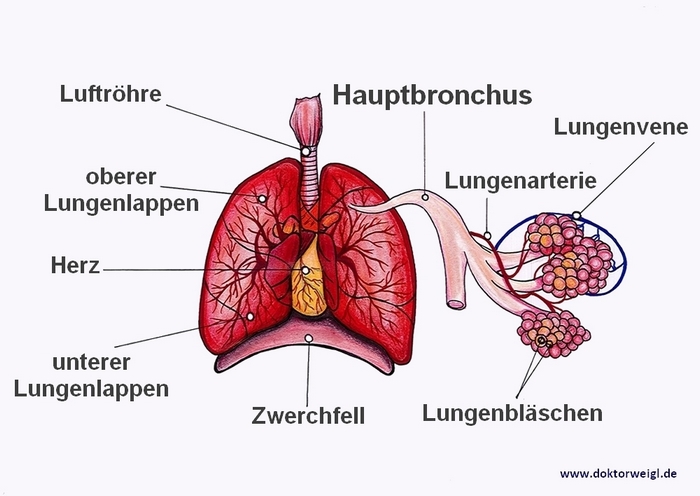
Von der Luftröhre aus verzweigen sich die Atemwege immer weiter, bis sie in den Lungenbläschen enden.
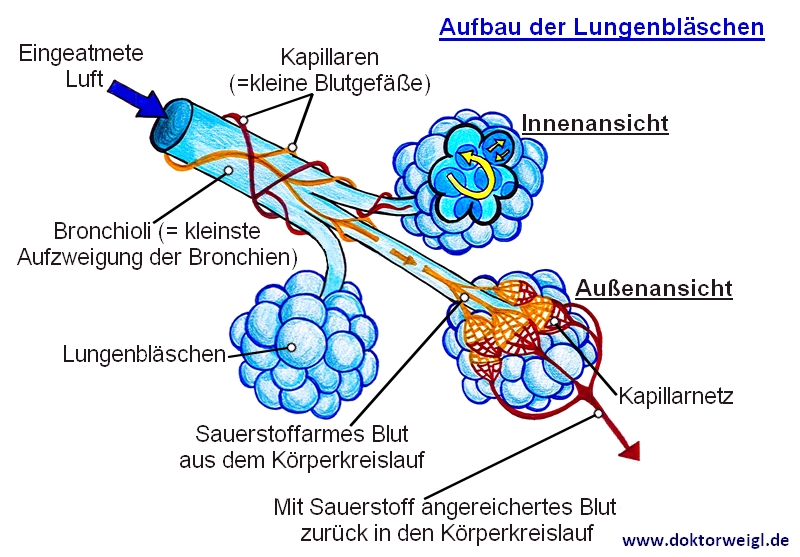
Die haarfeinen Blutgefäße auf unseren Lungenbläschen sind bei ARDS gestört. Sie werden durchlässiger, sodass proteinreiche Flüssigkeit in Lungengewebe austritt und ein Ödem zu entstehen beginnt.
Wenn in der Folge schlecht belüftete Bereiche der Lunge von sauerstoffarmem Blut durchlaufen werden, gelangt dieses Blut wieder in die arterielle Blutbahn, die eigentlich sauerstoffreiches Blut befördert. So gelangt mehr sauerstoffarmes Blut in den großen Kreislauf und es kommt zur sogenannten Hypoxämie – der Sauerstoffgehalt im Blut ist erniedrigt.
Das Ödem wächst weiter, seine Zellen vermehren sich. Die weiter oben angesprochene Fibrose schreitet fort und das entstandene Ödem kann nicht mehr resorbiert werden – dadurch verstärkt sich die Ödembildung weiterhin. In der Folge kommt es zu weiteren Entzündungsreaktionen, die Schädigung beginnt von Neuem bzw. schreitet weiter fort, ein Teufelskreis entsteht.
Die Symptome: Welche Beschwerden verursacht ein ARDS?
In Bezug auf die Beschwerden lässt sich das ARDS ebenfalls in drei Stadien einteilen. Allerdings hängen die Beschwerden nicht zwangsläufig mit den im vorigen Kapitel genannten Phasen zusammen – sie müssen nicht parallel mit den Phasen verlaufen.
- Stadium 1: Dieses Stadium ergibt sich 12–24 Stunden nach dem Ereignis, das für das ARDS gesorgt hat. Patienten beginnen, eine Luftnot zu verspüren und atmen tief und schnell. Sie werden unruhig und bekommen Herzrasen. Es kann zu Kreislaufverhältnissen wie bei erniedrigtem Blutdruck kommen (u. a. mit Schwindel, Herzrasen, Kopfschmerzen, schneller Ermüdbarkeit, Zittern, blasser Haut).
- Stadium 2: Innerhalb der ersten 7 Tage ereignet sich Stadium 2. Hier ist die Atemarbeit so sehr erhöht, dass Betroffene zunehmend erschöpft sind, die Haut färbt sich blau und die Luftnot ist weiter ausgeprägt. Außerdem verursacht die Atmung Rasselgeräusche.
- Stadium 3: Dieses Stadium ereignet sich nach ungefähr 7 Tagen. Nur noch etwa 20–30 % der Lunge stehen mit normaler Belüftung und Durchblutung zur Verfügung und es kann zu einem erniedrigten Blutdruck kommen. In diesem Stadium wird eine Beatmung mithilfe einer Maschine erforderlich, die wiederum Schäden an der Lunge verursachen kann.
Wer ist am ehesten betroffen?
Allgemein betrachtet erkranken jährlich etwa 7 von 100.000 Einwohnern am ARDS. Nicht selten verläuft die Erkrankung tödlich, weshalb ein Bewusstsein dafür umso wichtiger ist. Die Häufigkeit für tödliche Verläufe steigt mit dem Schweregrad der Erkrankung.
Bei einem milden ARDS liegt die Sterblichkeit zwischen 16–37 %, bei einem moderaten ARDS steigt sie bereits auf 31–48 %. Ein schweres akutes Lungenversagen geht mit einer Sterblichkeit von 44–59 % einher.
Beeinflusst wird die Gefahr durch das ARDS von verschiedenen Faktoren, u. a.:
- Alter
- Begleiterkrankungen
- Ursache
- Therapiekonzepte in den einzelnen Krankenhäusern und Ländern
Was tut der Arzt? Teil 1: Die Diagnose eines ARDS
Für den Verlauf bzw. die Prognose der Erkrankung ist eine frühzeitige Diagnose entscheidend. Grob erfolgt die Diagnosestellung daher in den folgenden Schritten.
Zunächst findet ein Anamnesegespräch statt, in dem der Arzt herausfinden möchte, was der Auslöser für die Erkrankung war und ob eine Begleiterkrankung besteht.
Darauf folgt die körperliche Untersuchung. Im Rahmen dieser untersucht der Arzt besonders die Atmung. So kann er in Frühphasen z. B. eine Hyperventilation feststellen, während im späteren Verlauf eher eine erschöpfte Atmung zu beobachten ist. Zudem achtet er auf typische Krankheitszeichen wie eine blau verfärbte Haut, Herzrasen und Unruhe. Zu guter Letzt unternimmt der Arzt dann noch eine sogenannte Auskultation vor, er horcht also die Lunge ab. Typisch für ARDS sind dabei Rasselgeräusche.
In einem nächsten Schritt erfolgt dann eine Blutgasanalyse, die dem Arzt dabei hilft, die Erkrankung einzuordnen. So kann er über Werte wie den Horovitz-Quotienten (weiter oben erläutert) z. B. bestimmen, ob sich der Patient mit ARDS noch in der Früh- oder bereits in der Spätphase der Erkrankung befindet. Außerdem kann er noch die sogenannte alveolo-arterielle Sauerstoffpartialdruckdifferenz bestimmen, um eine Gasaustauschstörung festzustellen oder Hinweise auf schlecht belüftete Bereiche der Lunge zu erhalten.
Die Lunge im Röntgen
Die Beurteilung der Phase, in der sich der Betroffene bzw. das ARDS befindet, ist auch über die Bildgebung möglich, nämlich mithilfe einer Röntgenuntersuchung des Brustkorbs. Mithilfe einer Ultraschalluntersuchung lassen sich außerdem Ursachen ausschließen, die vom Herzen herrühren und für das Lungenödem verantwortlich sein können.
Um einen Verlaufsparameter für dieses Lungenödem zu erhalten, kann noch das extravaskuläre Lungenwasser bestimmt werden. Mit dem Begriff extravaskulär ist in diesem Fall dann Flüssigkeit gemeint, die sich im Interstitium oder im Alveolarraum befindet. Der Begriff Interstitium bezeichnet den Raum zwischen Geweben und Organen und mit Alveolarraum beschreibt man in der Medizin den Ort, an dem der Gasaustausch abläuft.
Zusammengefasst ist ein ARDS dann wahrscheinlich, wenn man einen typischen Auslöser ausmachen kann (z. B. eine Infektion), der erniedrigte Sauerstoffgehalt im Blut nicht auf gängige Behandlungsmethoden anspringt und sich in der Röntgenuntersuchung entsprechende Veränderungen erkennen lassen, mithilfe derer auch das Herz als Auslöser ausgeschlossen werden kann.
Differentialdiagnosen – Was kann es noch sein?
Um auf Nummer Sicher zu gehen und auch definitiv die Diagnose ARDS stellen zu können, müssen andere Ursachen für die Beschwerden ausgeschlossen werden. Diesen Vorgang bezeichnet man in der Medizin als Differenzialdiagnose. Zu den anderen Erkrankungen bzw. Umständen, die ähnliche Symptome wie ein ARDS aufweisen, gehören u. a.:
- Lungenerkrankungen, die durch Medikamente verursacht worden sind (z. B. Zytostatika, Opioide, Aspirin, Amlodipin, Prostacyclin oder Narkosemedikamente, die inhaliert werden müssen)
- Lungenembolie
- Lungenentzündung
- Lungenödem durch linksseitige Herzinsuffizienz
- Lungeninsuffizienz infolge einer Bluttransfusion
- Zirkulatorische Überladung (Symptome u. a.: Herzrasen, Bluthochdruck und Lungenödem) nach Bluttransfusion
- Fluid Lung (Lungenödem im Gewebezwischenraum) bei z. B. Niereninsuffizienz
Wichtig: Einige der hier genannten Differentialdiagnosen, wie z. B. die Lungenentzündung oder auch durch Medikamente verursachte Lungenerkrankungen, schließen ein ARDS nicht per se aus. Vielmehr kann ein ARDS auch die Folge einer dieser Diagnosen sein.
Fakten-Box
ARDS – akutes Lungenversagen
- lebensgefährliche Komplikation verschiedener Lungenerkrankungen
- 7 von 100.000 Personen jährlich betroffen
- besondere Einflussfaktoren auf den Verlauf: Alter, Begleiterkrankungen, Ursache
- Einteilung in drei Phasen:
- mildes ARDS (Sterblichkeit: 16–37 %)
- moderates ARDS (Sterblichkeit: 31–48 %)
- schweres ARDS (Sterblichkeit: 44–59 %)
Mögliche Ursachen
- Lungenentzündung
- Lungenquetschung
- Fremdkörper in den Atemwegen
- Inhalationstrauma
- Beinahe-Ertrinken
- Fettembolie
- Fruchtwasserembolie
- Sepsis
- SIRS
- andere Infektionen
- hämorrhagischer Schock
- Polytrauma
- Verbrennungen
- Quetschwunden
- Bauchspeicheldrüsenentzündung
- Medikamente
- Gifte
- Stoffwechselentgleisungen
- Verbrauchskoagulopathie
- (Prä-)Eklampsie
Was tut der Arzt? Teil 2: Die Behandlung von ARDS
Im besten Fall lässt sich die Ursache für das ARDS behandeln – man spricht dann von einer kausalen Therapie. Die Beeinflussung der weiter oben angeführten Mechanismen steckt aktuell noch in ihren Anfängen und ist bis dato nicht erfolgversprechend. Sie wird aktuell noch klinisch erprobt. Für bisher getestete Medikamente wie Prostacyclin besteht keine Empfehlung. Verworfen hat man indes auch die Gabe von β2-Mimetika oder Surfactants. β2-Mimetika gehören zu den Sympathomimetika und aktivieren – in etwa wie Adrenalin und Noradrenalin – unseren Sympathikus. Kurzum: Bisher gibt es keine Medikamente, mit denen das ARDS ursächlich behandelt werden kann.
Beatmung als wichtigste Therapiemethode
In den meisten Fällen erfordert ein ARDS eine künstliche Beatmung. Auf diese Weise will man dem erniedrigten Sauerstoffgehalt entgegenwirken und wenn möglich auch die Spontanatmung des Patienten erhalten. Grundsätzlich ist eine Beatmung dann angezeigt, wenn Gasaustausch in der Lunge gestört ist (genauer: bei akuter respiratorischer Insuffizienz), der Sauerstoffpartialdruck weiter abnimmt, obwohl Sauerstoff zugeführt wird und der Horovitz-Quotient unterhalb von 300 mmHg liegt. Es gibt verschiedene Verfahren, die im Rahmen einer Beatmung zum Einsatz kommen können. Die Auswahl des Verfahrens hängt dabei vom Stadium des ARDS ab.
Bei einem milden ARDS wird die Atmung Betroffener maschinell unterstützt, ihre Spontanatmung soll aber erhalten bleiben. Sie bekommen zu diesem Zweck eine Atemmaske. Ein moderates oder auch ein schweres ARDS hingegen erfordern vorrangig invasive Beatmungsmethoden. Auch diese richten sich nach der Schwere des ARDS sowie der Fähigkeit des Patienten, mitzuwirken. Denkbar ist in diesem Zusammenhang bspw. eine assistierte Beatmung. Dabei lässt man die normale Atmung des Patienten weiterhin zu, unterstützt diese aber mit einem Beatmungsgerät. In einem nächsten Schritt, vor allem notwendig bei schwerem ARDS, würde dann die kontrollierte Beatmung erfolgen. Hier übernimmt ein Beatmungsgerät dann die gesamte Atemarbeit.
Wichtig: Die Beatmung erfolgt immer lungenprotektiv – das heißt, dass Betroffene mit so wenig Druck wie möglich – aber so viel wie nötig – behandelt werden, um Lungenschäden durch die Beatmung selbst zu vermeiden.
Unterstützung der Beatmung
Patienten werden u. a. speziell gelagert, oft müssen sie in die Bauchlage gebracht werden. Das trägt dazu bei, dass sich die Gasaustauschfläche vergrößert und der Gasaustausch selbst somit verbessert wird. Außerdem reduziert sich in dieser Position das Risiko für Lungenschäden durch die Beatmung. Dabei wird stets darauf geachtet, dass die Atemwege gesichert sind und der Patient schonend gelagert ist. Weiterhin werden wichtige Herz-Kreislauf-Funktionen wie bspw. der Blutdruck stetig überwacht und unterstützt. Da die Beatmung das Risiko für eine Lungenentzündung pro Tag (bis zum 10. Tag) um 2–3 % erhöht, wird auch hierauf besonderes Augenmerk gelegt, sodass im Ernstfall direkt eine entsprechende Therapie zur Behandlung einer eingeleitet werden kann.
Behandlung sehr schwerer Verläufe von ARDS
Sehr schwere ARDS-Fälle erfordern eine sogenannte ECMO. ECMO ist die Abkürzung für extrakorporale Membran-Oxygenierung und beschreibt ein Verfahren, bei dem venöses – also sauerstoffarmes – Blut mithilfe einer Maschine außerhalb des Körpers mit Sauerstoff angereichert und dann ins arterielle Gefäßsystem zurückgeführt wird. Man nutzt hier also sozusagen die Maschine als Lunge. Im Vergleich zur normalen Beatmung, bei der Sauerstoff mit Überdruck in die Lunge gepresst wird, gilt die ECMO als schonendes Verfahren für die Lunge selbst.
Nichtsdestoweniger muss aber auch gesagt werden, dass eine ECMO potenziell schwere Komplikationen verursachen kann. Denn die für die Behandlung notwendige Blutverdünnung begünstigt Blutungen, und zwar sowohl an den Punktionsstellen (also dort, wo die nötigen Zugänge gelegt werden) als auch im Bereich des Magen-Darm-Trakts (siehe dazu auch: Gastrointestinale Blutungen) und sogar im Schädel. Überdies kann es im gesamten Körper zu Durchblutungsstörungen kommen, v. a. in den Beinen.
Wenn alle Behandlungsansätze versagen, kann noch eine sogenannte Rescue-Therapie erwogen werden. Dazu gehört zum einen die Gabe von Stickstoffmonoxid über die Atmung bei bspw. schweren Fällen erniedrigten Sauerstoffgehalts oder einer sogenannten Rechtsherzdekompensation. Der Stickstoff wird dann dem Atemgas beigemischt und über spezielle Dosiervorrichtungen abgestimmt. Langfristig kann Stickstoff allerdings nicht zum Einsatz kommen. Ebenfalls im Rahmen einer Rescue-Therapie könnten entzündungshemmende und der Gewebevermehrung entgegenwirkende Glucocorticoide gegeben werden, allerdings lediglich niedrigdosiert. Denn derlei Glucocorticoide können sogar dazu beitragen, dass sich weitere Infektionen ergeben und sich die Sterblichkeit letztendlich sogar erhöht.
Aktuelle Forschung – Risikofaktoren für ARDS bei Covid-19
In einer aktuellen Studie haben sich chinesische Forscher mit der Frage auseinandergesetzt, welche klinischen Charakteristika mit der Entwicklung eines ARDS bei Covid-19 in Verbindung stehen. Seine Ergebnisse veröffentlichte das Team in der Fachzeitschrift JAMA Internal Medicine.
Die Forscher betrachteten hinsichtlich ihrer Fragestellung retrospektiv 201 Fälle mit Covid-19 und Lungenentzündung, und zwar zwischen dem 25. Dezember 2019 und dem 13. Februar 2020. Über den Studienzeitraum hinweg erkrankten 41,8 % der 201 Patienten im Verlauf an ARDS, etwas mehr als die Hälfte verstarb daran.
Die Ergebnisse
Die Ergebnisse der Untersuchungen weisen darauf hin, dass mehr Patienten mit ARDS zuvor auch unter Atemnot (mit ARDS: 59,5 %, ohne ARDS: 25,6 %) sowie Begleiterkrankungen wie Bluthochdruck (mit ARDS: 27,4 %, ohne ARDS: 13,7 %) oder Diabetes (mit ARDS: 19 %, ohne ARDS: 5,1 %) litten.
Folgende Risikofaktoren für die Entwicklung eines ARDS sowie Tod durch diese Verlaufsform machten die Forscher aus:
- höheres Alter
- Neutrophilie (Anstieg der an der Immunabwehr beteiligten neutrophilen Granulozyten)
- Organdysfunktion und Gerinnungsstörungen
- D-Dimere (Abbauprodukte, die beim Abbau von Blutgerinnseln entstehen)
Außerdem auffällig war, dass ein Fieber von 39° C oder höher zwar mit einer höheren Wahrscheinlichkeit für die Entwicklung eines ARDS einherging. Allerdings hat das Sterberisiko dadurch abgenommen. Außerdem schien das Sterberisiko für ARDS-Patienten, die mit Methylprednisolon behandelt worden sind, geringer gewesen zu sein.
Forschung noch im Anfangsstadium
Auch wenn das aussieht, als sei Methylprednisolon eine zur Behandlung von ARDS bei Covid-19 geeignete Methode, müsse man die Ergebnisse laut der Forscher mit Vorsicht genießen. Schließlich handele es sich nur um eine Beobachtungsstudie, die mehreren Störfaktoren ausgesetzt gewesen sei. Es müssten in einem nächsten Schritt jetzt doppelblinde, randomisierte Studien unternommen werden.
Quelle: Chaomin Wu u. a. (2020): Risk Factors Associated With Acute Respiratory Distress Syndrome and Death in Patients With Coronavirus Disease 2019 Pneumonia in Wuhan, China. In: JAMA Internal Medicine.
Häufige Patientenfragen
Wie lange dauert es beim Coronavirus, bis man ein ARDS entwickelt?
Dr. Dr. T. Weigl
Das akute Lungenversagen ereignet sich – wenn es denn dazu kommt – nach heutigem Stand (21.3.2020) im Durchschnitt etwa acht Tage nach Erkrankungsbeginn. Dies hat eine chinesische Fallserie ergeben. In einer anderen Studie waren es durchschnittlich neun Tage.
Worauf liegt der Fokus der Forschung im Zusammenhang mit ARDS?
Dr. Dr. T. Weigl
Im Kontext des akuten Lungenversagens wird aktuell mehreren Forschungsfragen nachgegangen. Es geht u. a. darum, wie genau das angeborene Immunsystem nach Eindringen von Krankheitserregern in die unteren Atemwege arbeitet und welche Rolle dabei Störungen des Gasaustauschs spielen – diese sind typisch für das ARDS. Außerdem ist man in der Forschung immer daran interessiert, wie sich weitere Lungenschäden bestmöglich begrenzen lassen. Interessant ist auch ein Ansatz, bei dem das Erbgut genauer unter die Lupe genommen wird. Forscher gehen z. B. der Frage nach, welche Gene und Genprodukte sowie Wechselwirkungen zwischen Zellen an der Regeneration des Lungengewebes beteiligt sind.
Das sind aber nur einige Ansätze von vielen. Letztlich wird natürlich auch immer nach einem Wirkstoff gesucht, mit dem sich ein ARDS auch ursächlich behandeln lässt – denn dieser existiert bis dato leider nicht.
Wieso wird man bei ARDS in Bauchlage beatmet?
Dr. Dr. T. Weigl
Das hängt mit mehreren Faktoren zusammen. Befinden Sie sich z. B. in Rückenlage, verlagert sich ihr Zwerchfell bei der Beatmung durch eine Maschine so, dass einige Bereiche der Lunge schlechter belüftet werden. Werden Sie in die Bauchlage gebracht, verringert sich der Druck im Bauchraum und die Lunge wird besser dehnbar. Außerdem trägt man mit der Bauchlage dazu bei, dass der sogenannte Pleuradruck-Gradient abnimmt. Vereinfacht ausgedrückt dient dieser Gradient dazu, die unterschiedliche Druckverteilung in Bezug auf die unterschiedlichen Abschnitte der Lunge zu beschreiben. Er nimmt in Bauchlage ab, das Atemgas kann sich dann besser verteilen. Zu guter Letzt trägt die Bauchlage auch noch dazu bei, dass bestimmte Lungenabschnitte besser durchblutet werden.
Wie sieht die Prognose bei einem ARDS aus?
Dr. Dr. T. Weigl
Für den Ausgang eines ARDS entscheidend sind verschiedene Faktoren, u. a. eine (frühzeitige) Diagnose, abgestimmte Behandlungskonzepte sowie andere, sich möglicherweise gleichzeitig ereignende oder bereits vorliegende Komplikationen wie eine Blutvergiftung, eine Verletzung des Brustkorbs oder ein Multiorganversagen. Man muss sich immer wieder vor Augen führen: Ein ARDS ist eine lebensbedrohliche Erkrankung, die mit einer hohen Sterblichkeit einhergeht. Diese hängt natürlich auch damit zusammen, in welchem Stadium das ARDS erkannt wird und entsprechend behandelt werden kann. Grob gesagt: Je weiter fortgeschritten das akute Lungenversagen ist, desto tödlicher ist es auch.
Menschen, die ein ARDS überstanden haben, müssen mit Spätfolgen rechnen. Diese treten häufig ein und können sowohl körperlicher als auch psychischer Natur sein. Auch ins Berufsleben finden nicht alle Menschen nach überstandenem ARDS wieder zurück.
Typisches Patientenbeispiel
Ab einem bestimmten Punkt ging alles ganz schnell. Carina wusste ja schon, dass dieses Coronavirus umgeht und hat sich daher vorsichtig verhalten – immer schön Hände waschen, sich nicht ins Gesicht fassen und den Kontakt zu anderen Menschen nach Möglichkeit meiden. Gebracht hat das am Ende aber doch nichts. Mit Fieber und Husten hat sie vorbildlich bei ihrem Arzt angerufen und ist nicht etwa in die Praxis gestürmt. Es wurde zunächst häusliche Quarantäne angeordnet – sie wurde positiv getestet und solle sich jetzt auskurieren.
Bei schwerem Verlauf sofort den Arzt kontaktieren
Aber Pustekuchen. Die Symptome wurden noch viel schlimmer, bis sie das Gefühl hatte, kaum noch Luft zu bekommen. Der Krankenwagen war schnell da, sie wurde kurz abgefragt, was sich die letzten Tage so zugetragen hat. Währenddessen wurde ihr in der Klinik Blut abgenommen und im Anschluss noch ihr Brustkorb geröntgt.
Kurz darauf lag sie dann auch schon auf dem Bauch – die Erinnerungen sind zugegeben etwas verschwommen – und merkte, dass sie an einen Apparat angeschlossen war. Später sollte sie erfahren, dass das eine ECMO-Maschine war.
Jetzt ist sie auf jeden Fall wieder bei Sinnen und kann das Vergangene zum Glück gut Revue passieren lassen. Laut der Ärzte war sie in Lebensgefahr! Sie hatte ein akutes Lungenversagen erlitten und musste außerhalb ihres Körpers beatmet werden – „Wo gibt’s denn sowas? Die Medizin ist echt krass weit fortgeschritten…“, denkt sich Carina und schaut sich verträumt und dankbar für ihre Rettung auf der Intensivstation um.
Verwandte Themen
- Corona – Fakten, Fragen, Zahlen, Neuigkeiten
- Coronavirus – Epidemie oder übertriebene Panik? (Stand: 04.03.2020)
- Lungenentzündung (Pneumonie) – Mit Husten, Schüttelfrost und Fieber | Symptome, Ursachen & Behandlung
- Unsere Lunge – Aufbau, Aufgaben und Erkrankungen des menschlichen Atmungsorgans
- Wie funktioniert unsere Atmung? Lungenwerte und Lungenfunktionstest
- Lungenembolie – Ursachen, Risikofaktoren und Sofortmaßnahmen
- COPD oder chronische obstruktive Lungenerkrankung: Rauchen als Ursache, keine Heilung möglich
- Lungenkrebs – wie werden Lungenkarzinome diagnostiziert und behandelt?
- Hb-Wert – Ab wann sind Veränderung gefährlich? Welche Behandlungen gibt es?
- Medikamente gegen Covid-19 – keine Heilung, aber Hilfe beim Coronavirus?
Haben Sie Erfahrungen mit einem ARDS bzw. akuten Lungenversagen oder kennen sie selbst Betroffene? Möchten Sie sich bei uns weiter über das Thema erkundigen? Nutzen Sie unsere Kommentarfunktion unten, um von Ihren Erfahrungen zu berichten und sich untereinander auszutauschen!
Die hier beschriebenen Punkte (Krankheit, Beschwerden, Diagnostik, Therapie, Komplikationen etc.) erheben keinen Anspruch auf Vollständigkeit. Es wird genannt, was der Autor als wichtig und erwähnenswert erachtet. Ein Arztbesuch wird durch die hier genannten Informationen keinesfalls ersetzt.
Autor: Dr. Dr. Tobias Weigl, Tobias Möller
Lektorat: Timo Hülsmann
Veröffentlicht am: 24.03.2020
Aktualisiert am: 03.08.2021
Quellen
- Medizinische Datenbank AMBOSS (2020): Acute Respiratory Distress Syndrome (ARDS). In: amboss.com.
- Deutsche Interdisziplinäre Vereinigung für Intensiv- und Notfallmedizin (2020): Pressemeldung – Vorbereitung auf eine Corona-Pandemie: Intensiv- und Notfallmediziner rufen Kliniken zur Meldung von ARDS-Behandlungskapazitäten auf. In: divi.de.
- Falk Fichtner u. a. (2018): Beatmungstherapie und Extrakorporalverfahren bei akuter respiratorischer Insuffizienz. In: Deutsches Ärzteblatt 115, S. 840–847.
- lungenaerzte-im-netz.de (2019): Was ist ein Lungenversagen und wie ist das zu behandeln?
- lungeninformationsdienst.de (2020): Akutes Lungenversagen (2020): Therapie.
- lungeninformationsdienst.de (2018): Künstliche Beatmung – „ECMO: Einsatz bei Lungenversagen gut abwägen“.
- Chaomin Wu u. a. (2020): Risk Factors Associated With Acute Respiratory Distress Syndrome and Death in Patients With Coronavirus Disease 2019 Pneumonia in Wuhan, China. In: JAMA Internal Medicine.
- Vera Zylka-Menhorn (2020): SARS-CoV-2-Infektion: Wenn COVID-19-Patienten intensivpflichtig werden. In: Deutsches Ärzteblatt 117/12.









Was denkst Du?