
Colitis ulcerosa auf einen Blick
Was ist Colitis ulcerosa?
- chronisch-entzündliche Darmerkrankung
- gekennzeichnet durch schubweisen Verlauf
Wer bekommt Colitis ulcerosa?
- vor allem 16- bis 35-Jährige; ein Viertel sogar unter 20 Jahren
- zweites Hoch zwischen 60 und 80 Jahren
- deutschlandweit 160–250 von 100.000 betroffen
Was sind die Symptome von Colitis ulcerosa? (Auszug)
- blutiger, schleimiger Durchfall
- Schmerzen beim Stuhlgang
- Bauchschmerzen
Wie wird Colitis ulcerosa behandelt? (Auszug)
- medikamentös mit 5-ASA-Präparaten, Glucocorticoiden
- heilbar nur durch OP, bei der Teile des Darms entfernt werden
Unsere Tipps bei Colitis ulcerosa
- Mischung aus Schulmedizin und Eigeninitiative
- alternative Ansätze wie Traditionelle Chinesische Medizin oder Naturheilkunde
- Entspannungstechniken wie Meditation oder Yoga
- Sport zur Förderung der Darmgesundheit
Von Medizinern geprüft und nach besten wissenschaftlichen Standards verfasst
Dieser Text wurde gemäß medizinischer Fachliteratur, aktuellen Leitlinien und Studien erstellt und von einem Mediziner vor Veröffentlichung geprüft.
Quellen ansehenWas ist Colitis ulcerosa?
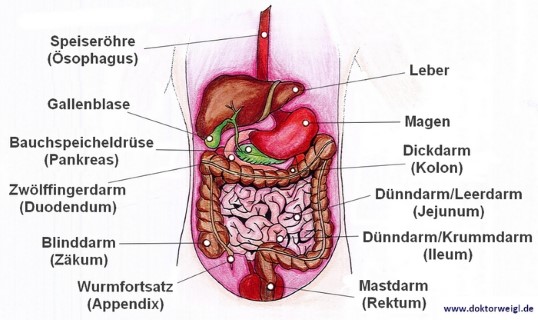
Bei der Colitis ulcerosa (von gr. colon ‚Dickdarm‘; gr. -itis ‚Entzündung‘ und lat. ulcus ‚Geschwür‘) handelt es sich um eine chronisch-entzündliche Darmerkrankung. Genauer entzündet sich bei der Erkrankung die Schleimhaut des Dickdarms und es bilden sich Geschwüre.
Im Verlauf der Erkrankung kann die Entzündung unterschiedliche Ausmaße annehmen. In der Regel beginnt sie am Ende des Darms und breitet sich von dort Richtung Magen aus. Manchmal ist sogar ein Teil des Dünndarms betroffen.
Kennzeichnend für die Erkrankung ist ihr schubweiser Verlauf. Mal ist die Entzündung präsent und mal erholt sich der Körper zeitweise von ihr. Wann genau sich derlei Schübe ereignen, kann nicht gesagt werden. Denn die Erkrankung äußert sich bei jedem Patienten unterschiedlich.
Wie breitet sich die Krankheit aus? Welche Möglichkeiten gibt es zur Diagnose und Behandlung? Viele Informationen über Colitis ulcerosa und zusätzliche Informationen über Morbus Crohn liefert Dr. Dr. Tobias Weigl im nachfolgenden Video.
Wer ist von Colitis ulcerosa betroffen?
Neben dem Morbus Crohn ist Colitis ulcerosa die häufigste unter den chronisch-entzündlichen Darmerkrankungen (CED). Darunter werden Krankheiten zusammengefasst, die sich durch wiederkehrende oder permanente Entzündungen des Darms auszeichnen. Wie auch bei Morbus Crohn ist die Ursache der Krankheit unbekannt. Auch über Faktoren, welche die Entstehung und den Verlauf der Krankheit beeinflussen, wissen wir wenig.
Schätzungen über die Zahl der Betroffenen reichen von 320.000 bis 470.000 in Deutschland. Allgemeiner heißt das, dass in der westlichen Welt auf 100.000 Einwohner 160 bis 250 Erkrankte kommen.
Die meisten Neuerkrankungen treten im Alter zwischen 16 und 35 Jahren auf. Fast ein Viertel davon fällt sogar auf Unter-20-Jährige. Ein zweites Hoch fällt auf das Lebensalter zwischen 60 und 80 Jahren, während Männer und Frauen gleichermaßen betroffen sind.
Einflussfaktoren: Gene, Hautfarben, Ernährung und Zigaretten?
Colitis ulcerosa ist nicht erblich – es gibt vermutlich dennoch einen (untergeordneten) genetischen Zusammenhang. Dabei ist also nicht die Krankheit selbst, sondern die Veranlagung für die Krankheit erblich. Das heißt, dass die Wahrscheinlichkeit, an Colitis ulcerosa zu erkranken, bei Kindern von Betroffenen größer ist als bei Kindern gesunder Eltern. Die Forschung vermutet die Ursache in Veränderungen des Genmaterials.
Es wurde früher angenommen, dass vor allem hellhäutige Menschen an CEDs erkranken und dunkelhäutige weniger. Jedoch tritt die Krankheit erst seit Mitte des 20. Jahrhunderts vermehrt auf. Außerdem ist sie in den letzten Jahrzehnten auch in Afrika häufiger zu beobachten. Daher kann man annehmen, dass Lebens- und Essgewohnheiten eine wichtige Rolle spielen. Mehr Stress, aber auch mehr industriell verarbeitete Lebensmittel haben offensichtlich Einfluss auf den Ausbruch von Colitis ulcerosa und Morbus Crohn.
Interessant ist, dass Raucher eine geringere Wahrscheinlichkeit haben, an Colitis ulcerosa zu erkranken. Warum das genau so ist, ist noch unbekannt. Allerdings wiegt dieser Effekt die sonstigen Gefahren des Tabakkonsums nicht auf!
Die Symptome: Was sind die Anzeichen für eine Colitis ulcerosa?
Als Leitsymptom, also als wichtigstes Anzeichen für die Krankheit, gilt blutiger, schleimiger Durchfall. Auch kann es vorkommen, dass der Stuhlgang Schmerzen bereitet.

Ein weiteres häufiges Symptom sind zudem Bauchschmerzen, meist im linken Unterbauch.
Auch mit Fieberschüben unterschiedlicher Intensität macht sich die Colitis ulcerosa bemerkbar.
Daneben kann die Krankheit auch Auswirkungen auf andere Organe außerhalb des Verdauungstraktes haben. So haben 75 Prozent der Patienten mit primär sklerosierender Cholangitis, einer Erkrankung der Gallengänge, auch eine Colitis ulcerosa.
An den Gelenken kann die Erkrankung Arthritis auslösen. Auf der Haut können Pusteln und Blasen, Knoten und im Mund Aphthen entstehen. Und sogar die Augen können unterschiedliche Entzündungen erfahren.
Der gesamte Darm des Menschen hat eine Länge von rund 8 Metern. Würde man ihn außerdem ausbreiten, bedeckte er eine Fläche von 500 Quadratmetern. Das sind fast zwei Tennis-Doppel-Felder! Zum Vergleich: Die Haut hat durchschnittlich nur rund knapp 2 Quadratmeter.
Was tut der Arzt? Teil 1: Die Diagnose
Zuerst erfolgt die Anamnese, also die Informationsaufnahme durch den Arzt. Dabei fragt dieser Sie nach Ihren Beschwerden. Wie lange haben Sie schon Durchfall? Haben Sie Schmerzen dabei? Haben Sie Bauschmerzen, und wenn ja, wo?
Bei Durchfall und Bauchschmerzen liegt es also am Arzt, herauszufinden, was die Ursache ist. Handelt es sich vielleicht um eine akute oder chronische Entzündung? Was ist die Ursache für die Entzündungen? Um festzustellen, ob Ihre Beschwerden auch wirklich von einer ulzerösen Colitis herrühren und Sie letztlich angemessen behandeln zu können, ist eine Reihe von Untersuchungen nötig. Der Arzt muss bspw. sicherstellen, dass es keine Erkrankung ist, die ähnliche Symptome aufweist, bspw.:
- Morbus Crohn
- Divertikulitis
- Darmtuberkulose
- Reizdarmsyndrom
Mit einem Bluttest kann der Arzt eine Entzündung feststellen. Die Untersuchung einer Stuhlprobe kann darüber hinaus eine bakterielle Infektion ausschließen. Sind also Entzündungen im Verdauungstrakt gegeben, die nicht durch Bakterien verursacht wurden, wird der Arzt daraufhin bildgebende Verfahren anwenden. Gegebenenfalls schickt er Sie dann zu den entsprechenden Spezialisten, z. B. zu einem Radiologen.
Mittels MRT, Röntgen, Ultraschall und/oder Darmspiegelung können Auffälligkeiten und Veränderungen in den Verdauungsorganen festgestellt werden. Dazu gehören Geschwüre (sog. ‚Ulzera‘) oder Verdickungen der Darmschlingen. Mit Röntgenaufnahmen können Fisteln ausgemacht werden.
Was tut der Arzt? Teil 2: Die Therapie
Akute Schübe werden, wie auch die gesamte Krankheit, mit Medikamenten behandelt. Je nach Stärke eines solchen Schubs werden unterschiedliche Mittel verabreicht, von sog. 5-ASA-Präparaten (kurz für: 5-Aminosalicylsäure) bis zu Glucocorticoiden, also Hormonpräparaten. Beide Medikamentengruppen wirken entzündungshemmend und unterdrücken das Immunsystem (sog. ‚immunsuppressiv‘). Damit soll die Entzündung unterdrückt und der Schub kontrolliert werden. In besonders schweren Fällen sind auch weitere Medikamente und eine parenterale Ernährung notwendig. Dabei werden für Sie wichtige Nährstoffe intravenös, also direkt in die Vene, verabreicht.
Dieselben Medikamente kommen darüber hinaus in der langfristigen Behandlung zum Einsatz und müssen dann regelmäßig eingenommen werden. Heilbar ist Colitis ulcerosa derzeit leider nur durch eine Operation, bei der Teile des Darms entfernt werden.
Alternative Behandlungsmethoden
Da die Ursache der Krankheit unbekannt ist, können Medikamente die Krankheit nicht heilen. Langfristige Medikamenteneinnahme, insbesondere die von Hormonen wie Cortisol, ist auf Dauer eher schädlich als nützlich. Daher empfiehlt Schmerzexperte Dr. Dr. Tobias Weigl, den Darm zwischen den akuten Schüben auf schonendere Weise zu behandeln.
Da wir die Ursachen der Colitis Ulcerosa nicht kennen, empfehle ich bei der Therapie eine Mischung aus Schulmedizin und Eigeninitiative.
— Dr. Tobias Weigl
Neben der Schulmedizin gibt es nämlich auch weitere Mittel und Methoden, um die Symptome in Schach zu halten. Die Traditionelle Chinesische Medizin bietet etwa mit Akupunktur einen Behandlungsansatz. Auch viele Ansätze aus der Naturheilkunde versprechen Besserung.
Erwiesenermaßen reagiert unser Verdauungssystem empfindlich auf Stress. Daher können Entspannungstechniken wie Yoga, Autogenes Training und Meditationsübungen, aber auch Sport sich positiv auf die Darmgesundheit auswirken.
Daneben müssen natürlich die Symptome und die Folgeerscheinungen behandelt werden. Mangelerscheinungen durch den Durchfall (z. B. Eisenmangel) kann man mit Nahrungsergänzungsmitteln ausgleichen. Bei Arthritis kommt eine Form der physikalischen Therapie in Frage.
Fakten-Box
Colitis ulcerosa
- Frauen : Männer ca. 1 : 1
- am häufigsten im Alter zwischen 16 und 35 Jahren
Symptome
- blutiger, schleimiger Durchfall
- Schmerzen beim Stuhlgang
- Bauchschmerzen
- Fieber
- Arthritis
- Hautveränderungen
- Entzündungen am Auge
Komplikationen bei Nichtbehandlung der Colitis ulcerosa
So unangenehm blutiger, schmerzender und schleimiger Durchfall auch ist, kommt es immer wieder vor, dass Menschen deswegen nicht zum Arzt gehen. Das ist auf keinen Fall eine gute Idee! Denn wenn chronisch-entzündliche Darmkrankheiten wie Colitis ulcerosa nicht erkannt und behandelt werden, können sie schwerwiegende Folgen haben.
Die Entzündungen der Colitis ulcerosa können massive oder chronische Blutungen im Darm verursachen. Selten, aber lebensgefährlich ist das sogenannte toxische Megakolon. Kommt es zu dieser Komplikation, hilft oft nur die vollständige Entfernung des Dickdarms. Auch kann es zu einem Darmdurchbruch oder einer Entzündung des Bauchfells kommen.
Regelmäßige Darmkontrolle wichtig
In manchen Ländern gilt die Colitis ulcerosa nach zehn Jahren als Präkanzerose, also als Erkrankung, die mit einem statistisch erhöhten Risiko für bösartige Tumoren, sprich Krebs, einhergeht.
Obwohl in Deutschland dieser Status nicht offiziell gilt, ist das erhöhte Krebsrisiko natürlich immer noch gegeben. Daher ist dringend zu regelmäßigen Darmuntersuchungen geraten!
Aktuelles aus der Forschung – Psychische Belastung bei Kindern mit Colitis ulcerosa und Morbus Crohn erhöht
Dass chronisch-entzündliche Darmerkrankungen die Psyche Erwachsener belasten, wurde in der Forschung bereits mehrfach nachgewiesen. Jetzt haben Forscher auch die Häufigkeit psychischer Erkrankungen bei Unter-18-Jährigen untersucht. Das Ergebnis: Betroffene Kinder haben im Vergleich zu Nicht-Betroffenen ein um 60 Prozent erhöhtes Risiko, in der Folge auch eine psychische Erkrankung zu erleiden. Dies fand Agnieszka Butwicka vom Stockholmer Karolinka Institut heraus. Ihre Ergebnisse veröffentlichte sie in der Fachzeitschrift JAMA Pediatrics.
Für ihre Untersuchungen wertete die Forscherin die Daten von 6.464 Kindern aus, die im Zeitraum zwischen 1973 und 2013 geboren waren und vor ihrem 18. Lebensjahr eine Diagnose für entweder Colitis ulcerosa oder Morbus Crohn bekamen.
Angst, Suizidversuche, Stimmungsstörungen und mehr
Im Ergebnis kam Butwicka zu dem Schluss, dass das Risiko für die Entwicklung einer psychischen Erkrankung bei Kindern mit entweder Colitis ulcerosa oder Morbus Crohn um 60 Prozent gegenüber nicht betroffenen Kindern erhöht ist.
Die Betroffenen haben öfter Selbstmordversuche unternommen und haben häufiger unter Stimmungs-, Angst-, Ess- oder Persönlichkeitsstörungen gelitten. Auch ADHS und sogenannte Autismus-Spektrum-Störungen waren häufiger zu beobachten.
Einfluss auf diese psychischen Beschwerden haben sicher die Begleiterscheinungen der chronisch-entzündlichen Darmerkrankungen. Dazu gehören bspw. starke Schmerzen, viele regelmäßige Arztbesuche, eine eingeschränkte Lebensqualität sowie eine stete Medikamenteneinnahme. Hier muss festgehalten werden: Das Risiko für die Entwicklung psychischer Probleme war im ersten Jahr nach der Diagnose von Colitis ulcerosa oder Morbus Crohn am höchsten. Erst ganze fünf Jahre nach der Diagnose konnte kein wesentlich erhöhtes Risiko mehr beobachtet werden.
Angesichts dieser Ergebnisse unterstreicht Butwicka die Notwendigkeit dafür, dass Ärzte besonders auch die Nöte ihrer kleinen Patientn im Auge haben.
Quelle: Agnieszka Butwicka u. a. (2019): Association of Childhood-Onset Inflammatory Bowel Disease With Risk of Psychiatric Disorders and Suicide Attempt. In: JAMA Pediatrics August 19, 2019.
Häufige Patientenfragen
Worin unterscheiden sich Morbus Crohn und Colitis ulcerosa?
Dr. Dr. T. Weigl:
Die wichtigsten Unterschiede zwischen den beiden Darmerkrankungen sind:
- Morbus-Crohn-Patienten müssen etwas öfter als normal aufs Klo und der Stuhl ist eher unblutig. Bei Colitis ulcerosa müssen Sie in der Regel öfter als 10 Mal aufs Klo und der Stuhl ist blutig-schleimig.
- Bei der Crohn’schen Krankheit erwarten Sie durchgehende Schmerzen im rechten Unterbauch, bei Colitis ulcerosa hingegen meistens beim Stuhlgang oder kurz davor, und dann auch eher im linken Unterbauch.
- Während Morbus Crohn den ganzen Verdauungstrakt an unterschiedlichen Stellen befallen kann, breitet sich Colitis ulcerosa schrittweise vom Rektum an im Dickdarm aus.
- Morbus Crohn ist etwas häufiger als Colitis ulcerosa.
Was sind die Leitsymptome von Colitis ulcerosa?
Dr. Dr. T. Weigl:
Die chronisch-entzündliche Darmerkrankung geht mit drei wesentlichen Leitsymptomen einher. Diese sind:
- Durchfall mit wenig (schleimig-blutiger) Stuhlausscheidung, bis zu 30 Mal am Tag möglich
- krampfartige Bauchschmerzen
- Gewichtsverlust mit (niedrigem) Fieber
Ist Colitis ulcerosa heilbar?
Dr. Dr. T. Weigl:
Die Symptome lassen sich effektiv mit Medikamenten behandeln. Außerdem lässt sich mit Medikamenten bewirken, dass die Beschwerden auch nicht wieder auftauchen. Allerdings steigt mit der chronischen Entzündung die Wahrscheinlichkeit für eine bösartige Tumorbildung im Darm. Deshalb sollten Patienten regelmäßig zur Darmkrebsvorsorge gehen. Die Colitis ulcerosa ist nur mit einem schwerwiegenden operativen Eingriff komplett heilbar.
Habe ich das richtig gelesen? Rauchen schützt vor Colitis ulcerosa?
Dr. Dr. T. Weigl:
Ja, das haben Sie tatsächlich richtig gelesen. In der Medizin spricht man von einem protektiven Faktor. Dafür gibt es mehrere mögliche Gründe. Zum einen stimuliert Rauchen die Produktion von Cortisol. Das spielt bei der Behandlung der Colitis ulcerosa eine Rolle. Zum anderen verringert das Rauchen die Durchlässigkeit der Darmwand und die Durchblutung im Rektum, also genau an der Stelle, an der die Erkrankung ihren Anfang nimmt. Natürlich ist Rauchen aber prinzipiell weiterhin nicht zu empfehlen.
Wann muss bei Colitis ulcerosa operiert werden?
Dr. Dr. T. Weigl:
Es gibt mehrere Gründe, warum bei einer Colitis ulcerosa eine Operation notwendig werden kann. Man unterscheidet dabei zwischen akuten und elektiven Anzeigen. Als akute Anzeigen für eine Operation gelten vor allem ein plötzlicher, schneller und schwerwiegender Verlauf der Erkrankung mit einer Blutvergiftung, das oben genannte toxische Megakolon, schwere Blutungen sowie ein Darmdurchbruch – in diesen Situationen ist schnelles Handeln angesagt. Der Begriff elektiv meint hier, dass sich angesichts der Erkrankung bewusst für eine bestimmte Behandlungsmethode, hier die Operation, entschieden wird. Gründe dafür können sein:
- schwere wiederkehrende Schübe
- verschlechterter Allgemeinzustand
- Miss- und Fehlbildungen der Schleimhaut (sog. ‚Epitheldysplasie‘); diese gelten als Vorstufe von Krebs
- Wachstumsstörungen, wenn die Erkrankung schon im Kindesalter vorliegt
- ausbleibender Erfolg der medikamentösen Behandlung
Typisches Patientenbeispiel
Das ist doch echt nicht mehr normal! Matthias sitzt wieder auf dem Klo. Zum achten Mal heute – und das liegt garantiert nicht daran, dass er am Vortag vielleicht ein, zwei Bier zu viel getrunken hat … Und dann bemerkt er: Schleimiger, blutiger Durchfall! Und hat er etwa auch Fieber? Das ist definitiv ein Fall für den Arzt!
Dieser stellt später fest: Colitis ulcerosa. Gut, dass Matthias so früh zum Arzt gegangen ist. Hätte Matthias seine Durchfallschübe noch einige Wochen hingenommen, hätte sich die Colitis ulcerosa noch weiter in seinem Darm ausbreiten können. Nun nimmt er jeden Tag Medikamente. Am Anfang war das echt nervig, aber er hat sich daran gewöhnt. Mit dem Gedanken, eine chronische Krankheit zu haben, muss er sich aber trotzdem erst noch anfreunden. Aber rein körperlich geht es ihm gut. Einschränken muss er sich auch nicht. Also ist alles noch einmal glattgegangen. „Zum Glück!“, unterbricht ihn sein Kumpel Mark, „dann kannst du ja endlich aufhören, uns von deinem Darm zu erzählen, und endlich dein Bier trinken!“
Verwandte Themen
- Morbus Crohn – die mysteriöse Darmkrankheit?
- Durchfall – ein häufiges Symptom und viel mögliche Ursachen
- Bauchschmerzen links – Unterbauchschmerzen und Oberbauchschmerzen links
- Akute und chronische Oberbauchschmerzen – Ein Symptom, viele mögliche Ursachen
- Magenschleimhautentzündung (sog. ‚Gastritis‘) – eine häufige Volkserkrankung
- Reizdarm-Syndrom – Symptome und Behandlung
- Gastrointestinale Blutungen – Blutungen in Speiseröhre, Magen und Darm
- Divertikulose – Was sind Darmdivertikel?
- Unser Magen – Er speichert Nahrung, verdaut sie und gibt sie weiter
- Chronisch-entzündliche Darmerkrankungen und Ernährung
Haben auch Sie Erfahrungen mit Colitis ulcerosa? Haben Sie Fragen zum Thema? Nutzen Sie unsere Kommentarfunktion unten für den Austausch untereinander und mit uns!
Autoren: Dr. Dr. Tobias Weigl, Marek Firlej, Tobias Möller
Veröffentlicht am: 28.04.2018, zuletzt aktualisiert: 24.08.2021
Quellen
- Agnieszka Butwicka u. a. (2019): Association of Childhood-Onset Inflammatory Bowel Disease With Risk of Psychiatric Disorders and Suicide Attempt. In: JAMA Pediatrics August 19, 2019.
- Deutsches Ärzteblatt (2019): Entzündliche Darmerkrankungen erhöhen psychiatrische Morbidität von Kindern. In: aerzteblatt.de.
- Berufsverband Deutscher Internisten e. V. (2017): Colitis ulccerosa. In: internisten-im-netz.de.
- A. Dignass u. a. (2011): Aktualisierte Leitlinie zur Diagnostik und Therapie der Colitis ulcerosa 2011 – Ergebnisse einer Evidenzbasierten Konsensuskonferenz. Thieme, Stuttgart, New York.
- Wolfram Karges, Sascha Al Dahouk (2009): Innere Medizin… in 5 Tagen. Springer-Verlag, Heidelberg.
- Christian Prinz (2012): Basiswissen Innere Medizin. Springer, Heidelberg.
- Klaus-Peter Schaps u. a. (Hrsg.) (2007): Innere Medizin. Springer-Verlag, Heidelberg.
- J. Schölmerich, H. Herfarth und G. Rogler (2009): Colitis ulcerosa und Morbus Crohn. Eine Übersicht über die Krankheitsbilder und ihre Behandlung. Falk Foundation e. V., Freiburg.
- C. Tysk u. a. (1988): Ulcerative colitis and Crohn’s disease in an unselected population of monozygotic and dizygotic twins. A study of heritability and the influence of smoking. In: Gut 29, S. 990-996.












Me
17.06.2023 22:44Sehr geehrter Herr Dr. Weigl,
ich bin unter anderem seit 15 Jahren Colitis Ulcerosa Patientin. ( Bj: 1983 )
Ihre Aufklärungsvideos und Berichte zu der Erkrankung finde ich ganz anständig.
Jedoch ist die Aussage : Durch eine Operation ist die Erkrankung heilbar, schlicht falsch.
Wenn ich meinen Darm entfernen lassen muss, mich ausschlachten lassen muss,
wie ein altes Auto und dann mit einem Kotbeutel am Bauch leben muss,
ist das keine Heilung.
Heilung bedeutet, dass man immer noch Mensch ist ,aber gesund !!! ohne Symptome, Schmerzen und Beschwerden.
Der Darm ist so auschlaggebend wichtig für den Menschen.
Verdauung beginnt im Mund, beim Essen und endet beim Toilettengang.
Die Bezeichnung “ Bauchmensch“ ist nicht einfach so lapidar gesprochen…
Diese hat schon seine Berechtigung, wobei ich mir die Ausführung darüber hier nun spare.
Als Mediziner sollte es Ihnen bekannt sein…
Mir wurde schon mehrmals zur Kolektomie geraten.
Ich kann dazu nur sagen, wenn meine Zeit gekommen ist, ist es so, aber ausschlachten lasse ich mich nicht und mit einem Kotbeutel kann und möchte ich nicht leben müssen.