
Auf einen Blick – Spinalkanalstenose/Spinalstenose
Was ist eine Spinalkanalstenose?
- Einengung des Wirbelkanals in der Wirbelsäule
Wer bekommt eine Spinalkanalstenose?
- Betroffene meist zwischen 60 bis 70 Jahre und aufwärts
- 21 % der Fälle von Kreuzschmerzen in diesem Alter durch Spinalkanalstenose
- Frauen und Männer gleichermaßen betroffen
- mögliche Ursachen: angeboren, knöcherne Auswüchse an den Wirbelknochen, Arthrose, Bandscheibendegeneration
Welche Symptome hat man bei Spinalkanalstenose? (Auszug)
- Kreuzschmerzen, machen sich beim Gehen bemerkbar
- in nach vorne gebeugter Haltung lassen die Schmerzen nach
- Schmerzen strahlen in die Beine aus
- möglich: Taubheitsgefühl, Kribbeln, Lähmung
Wie wird eine Spinalkanalstenose behandelt? (Auszug)
- konservativ:
- Schmerzmedikamente
- Physiotherapie
- Elektrotherapie
- Einspritzen eines lokalen Betäubungsmittels
- operativ (Beispiele):
- Abtragen knöcherner Auswüchse
- Entfernung überschüssiger Teile des Wirbelbogens
Tipps für Übungen (Video-Anleitung im Artikel)
- Rotation der Lendenwirbelsäule kräftigen
- Mobilisation des Spinalkanals
- Auffächerung des Wirbelkörperkanals
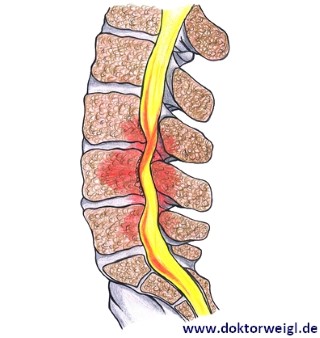
Mit dem Begriff Spinalkanalstenose bezeichnet man die Verengung des Wirbelkanals in der Wirbelsäule. Grund dafür sind knöcherne Ansätze an den Wirbelknochen, die durch eine natürliche Degeneration entstehen. Kreuzschmerzen und ein Ausstrahlen dieser Schmerzen in die Beine sind Symptome einer Spinalkanalstenose. Grundsätzlich kann diese mit konservativen Methoden behandelt werden. Es sind aber auch Operationen im Sinne einer Dekompression, einer Entlastung, möglich. Eine Operation birgt aber immer auch ein Risiko.
Wie ist ein Wirbelknochen aufgebaut?
Eine Spinalkanalstenose beschreibt eine Verengung des Spinalkanals. Doch wie kommt es dazu? Um das nachvollziehen zu können, ist ein Schritt zurück notwendig.
Die Wirbelsäule ist die Stütze unseres Körpers und besteht aus mehreren Elementen. Dazu gehören zum einen die Wirbel (sog. ‚Vertebrae‘) und zum anderen die Bandscheiben (sog. ‚Discus intervertebralis‘), die zwischen den einzelnen Wirbeln liegen. Die Wirbelsäule hat eine Stütz- und Federfunktion und umschließt das empfindliche Rückenmark, das die zentrale Verbindungsstelle zwischen allen Organen und Extremitäten mit dem Gehirn darstellt.
Die 24 Knochen – 7 Halswirbel, 12 Brustwirbel und 5 Lendenwirbel – sind untereinander mit Gelenken verbunden. Die Wirbel selbst bestehen aus einem Wirbelkörper und einem Wirbelbogen. Letzterer umschließt das Rückenmark. An beiden Seiten des Wirbelbogens befinden sich Fortsätze, die als Verknüpfungspunkte des Wirbels mit Sehnen und Muskeln dienen.
Zwischen den einzelnen Wirbeln befinden sich Bandscheiben, die aus einem mit Flüssigkeit gefüllten Kern bestehen, der wiederum von einem Faserring umschlossen ist. Bandscheiben fungieren als eine Art Stoßdämpfer und verteilen den Druck, der auf die Wirbelsäule ausgeübt wird. Nur zwischen den ersten beiden Halswirbeln existieren keine Bandscheiben. Häufig hört man in diesem Zusammenhang auch vom sog. Bandscheibenvorfall.
Was passiert bei einer Spinalkanalstenose und was sind die Ursachen für die Verengung des Wirbelkanals?
Spinalkanalstenose bedeutet wörtlich übersetzt Verengung des Wirbelkanals. Spinal, also dornförmig, bezieht sich hierbei auf die Struktur der Wirbelsäule. Bei einer Spinalkanalstenose kommt es also zu einer Kompression des Rückenmarks. Dieser Druck auf dem Rückenmark hat Schmerzen und neurologische Ausfälle, bspw. ein Taubheitsgefühl in den Beinen, zur Folge.
Ursache für die Kompression des Rückenmarks kann eine angeborene Verengung des Spinalkanals sein. Weitaus häufiger sind allerdings degenerative Veränderungen, z. B. die Entstehung von knöchernen Auswüchsen an den Wirbelknochen (sog. ‚Spondylophyten‘). Weitere Ursachen für die Verengung können eine Arthrose der Wirbelsäule oder eine Degeneration der Bandscheiben sein – die Bandscheiben verlieren dann an Höhe.
Was sind die Symptome einer Spinalkanalstenose? Wie sieht das Ganze am Skelett aus? Was sollen Sie machen, wenn Sie vermuten, dass Sie eine Spinalkanalstenose haben? Die wichtigsten Fragen beantwortet Dr. Dr. Tobias Weigl im folgenden Video.
Welche Symptome verursacht eine Spinalkanalstenose?
Eine Verengung des Spinalkanals führt beim Betroffenen vor allem zu Schmerzen, die im unteren Rückenbereich wahrgenommen werden. Diese machen sich während des Gehens bemerkbar (sog. ‚Claudicatio intermittens spinalis‘). Die Beschwerden werden gelindert, wenn der Oberkörper gebeugt wird, beispielsweise beim Fahrradfahren. Durch die Vorkrümmung der Wirbelsäule fächern sich die einzelnen Wirbel auseinander und der Druck, der zuvor auf dem Rückenmark gelastet hat, verschwindet.
„Ganz typisch bei der Spinalkanalstenose: Man hat bereits seit langer Zeit Schmerzen, es ist ein schleichender Prozess. Die Schmerzen sind im Bereich des Rückens zu finden, und dort vor allem im unteren Rücken. Dort ereignen sich die… Share on XNeben den Schmerzen kann es auch zu neurologischen Ausfällen kommen. Zu solchen Symptomen zählen bspw. ein Taubheitsgefühl in den Extremitäten oder Kribbeln.
Bei Nichtbehandlung kann es zu einer dauerhaften Schädigung kommen: Neben Defiziten in der Motorik ist auch eine Lähmung möglich (sog. ‚Paralyse‘).
Wer ist von Spinalkanalstenose betroffen?
Da eine Spinalkanalstenose in den meisten Fällen die Folge einer Abnutzung bzw. Degeneration der Wirbel ist, steigt die Wahrscheinlichkeit einer Verengung des Kanals mit dem Alter. In der Regel sind Patienten 60 Jahre und älter, wenn die Symptome auftauchen. So betrifft diese Krankheit vornehmlich Menschen zwischen dem 60. und dem 70. Lebensjahr. 21 Prozent aller Patienten über 60 Jahre, die über Kreuzschmerzen klagen, haben eine Spinalkanalstenose. Die Häufigkeit ist auf beide Geschlechter ungefähr gleichermaßen aufgeteilt.
Selbsttest Spinalkanalstenose: Sie sind gefragt!
Haben Sie eine Spinalkanalstenose? Machen Sie diesen einfachen Selbsttest. Beantworten Sie dafür die folgenden Fragen und zählen Sie ihre Punkte zusammen. Am Ende können sie herausfinden, welches Risiko Sie für die Entwicklung einer Spinalkanalstenose haben.
Frage 1: Wie lange haben Sie bereits diese Schmerzen?
a) gar nicht oder erst einige Tage (0)
b) etwas mehr als ein halbes Jahr (1)
c) viele Jahre lang (3)
Frage 2: Ziehen die Schmerzen in ein oder sogar in beide Beine?
a) in kein Bein (0)
b) in ein Bein (1)
c) in beide Beine (3)
Frage 3: Leiden Sie unter Missempfindungen, Kribbeln oder anderen Sensibilitätsstörungen im Bereich der schmerzenden Stellen?
a) nein (0)
b) ja, aber selten (1)
c) ja, sehr oft (3)
Frage 4: Fällt es Ihnen schwer, mehr als 200 Meter am Stück zu gehen?
a) nein (0)
b) ja, die Schmerzen nehmen stark (3)
c) ja, meine Beine werden taub und schwach (3)
d) ja, sowohl Antwort b) und c) sind zutreffend (6)
Frage 5: Verbessern sich Ihre Schmerzen, wenn Sie sich nach vorne beugen oder z.B. Fahrradfahren?
a) Ja (3)
b) Nein (0)
Auswertung
Typ 1 mit maximal 1 Punkt:
Sie haben keine Spinalkanalstenose, sollten allerdings bei einer Länge der Beschwerden von mehr als 10 Tagen einen Arzt aufsuchen!
Typ 2 mit maximal 8 Punkten:
Ihre Beschwerden deuten auf eine Spinalkanalstenose hin. Sie sollten neben Ihrem Hausarzt auch einen Facharzt zur Rate ziehen.
Typ 3 ab 9 Punkten:
Sie leiden an einer Spinalkanalstenose! Suchen Sie umgehend Ihren Hausarzt und einen Rückenspezialisten auf.
Den Selbsttest können Sie auch samt Video-Anleitung mit Dr. Dr. Tobias Weigl machen.
Was tut der Arzt? Teil 1: Die Diagnose
Wie bei jedem Arztbesuch erfolgt als erstes das Anamnesegespräch, also das Gespräch zwischen Arzt und Patient, in dem sich u. a. nach dem Befinden des Patienten erkundigt wird. Das Ziel ist, die genauen Beschwerden und auch die Ursache herauszufinden. Dazu stellt der behandelnde Arzt eine Reihe von Fragen. Im Vordergrund steht die genaue Ermittlung der Schmerzen: Wie lange bestehen sie schon? Wo befinden sie sich? Gibt es Vorerkrankungen, die möglicherweise mit den Symptomen im Zusammenhang stehen könnten?
Im Anschluss erfolgt die körperliche Untersuchung. Der Arzt testet beispielsweise die Beweglichkeit der Hüfte und misst den Fußpuls. Außerdem beurteilt er die schmerzfrei zurückgelegte Gehstrecke und führt sogenannte Provokations- oder Vorbeugetests durch.
Um eine zweifelsfreie Aussage treffen zu können, ob es sich bei den Schmerzen im lumbalen Rücken um eine Spinalkanalstenose handelt, nutzt der behandelnde Arzt radiologische Methoden. Zunächst wird eine CT (sog. ‚Computertomographie‘) gemacht. Eine MRT (sog. ‚Magnetresonanztomographie‘) erlaubt einen detaillierteren Blick und ermöglicht Aussagen über die ausstrahlende Kompression des Spinalkanals.
Röntgenaufnahmen sind an dieser Stelle nicht hilfreich, da diese zumeist keine eindeutigen Befunde zulassen. Allerdings können sie einen Hinweis auf beispielsweise osteoporotische Veränderungen in den Wirbelkörpern geben, also Veränderungen in der Knochenstruktur.
Differentialdiagnosen – Was kann es noch sein?
Die Symptome alleine reichen nicht aus, um eine klare Spinalkanalstenose feststellen zu können. Ähnliche oder die gleichen Symptome können ebenso auf weitere Krankheiten deuten. Deswegen sind die radiologischen Ansätze in der Diagnostik wichtig. Die häufigsten Differentialdiagnosen sind:
- Lumbaler Bandscheibenvorfall – Drücken der herausgerutschten Bandscheibe auf die Nerven des Rückenmarks
- andere Prozesse, die den Raum einengen – Neben verschiedenen Stadien des Bandscheibenvorfalls sind dies bspw. Tumoren
- Somatisierungsstörungen – Beschwerden, die keinen eindeutigen körperlichen Befund haben
- Zervikale/thorakale Stenosen – Einengung des Spinalkanals im Hals- oder Brustbereich
- Metabolische oder inflammatorische Neuropathien – stoffwechselbedingte oder entzündliche Erkrankung der peripheren Nerven
- Osteoporotische Sinterungsfraktur – Veränderung des Wirbelkörpers durch Osteoporose, sodass dieser im Extremfall nicht mehr funktionstüchtig ist und Druck und Gewicht nicht mehr tragen kann. Es kommt dann zur sog. Wirbelsäulenfraktur.
- Gefäßerkrankungen im Bereich von Becken oder Leiste
Fakten-Box Spinalkanalstenose/Spinalstenose
- Verengung des Wirbelkanals in der Wirbelsäule
- Großteil der Fälle im Alter >60 Jahre
- Männer & Frauen gleichermaßen betroffen
Symptome
- Schmerzen im unteren Rückenbereich
- Ausstrahlen der Schmerzen in die Beine
- Taubheitsgefühl
- Nachlassen der Beschwerden bei gebückter Haltung
Was tut der Arzt? Teil 2: Die Behandlung
Wird die Spinalkanalstenose nicht behandelt, kann eine dauerhafte Schädigung der Nerven folgen. Dies bedeutet im Umkehrschluss jedoch nicht, dass sofort ein operativer Eingriff erfolgen muss.
Zunächst stehen konservative Behandlungsformen im Vordergrund. Diese zielen vor allem auf die Schmerzlinderung ab. Neben regelmäßiger Physiotherapie ist auch die Verabreichung von schmerzlindernden Medikamenten möglich. Je nachdem, wie stark die Schmerzen sind, kommen dabei unterschiedliche Medikamente zum Einsatz, und zwar gemäß WHO-Stufenschema. Dieses dient Ärzten als Orientierung, um zu bestimmen, welche Medikamente notwendig sind. Auf Stufe 1 finden sich handelsübliche Schmerzmittel wie Ibuprofen, Diclofenac, Acetylsalicylsäure (Aspirin), Metamizol (Novalgin) oder Paracetamol. Stufe 2 umfasst dann die schwach-wirksamen Opioide, bspw. Tilidin oder Tramadol. Auf der letzten Stufe finden sich stark-wirksame Opioide wie Morphin, Oxycodon oder Fentanyl.
Neben der Schmerzlinderung ermöglichen therapeutische Behandlungen, wie im Rahmen einer Physiotherapie, die Stärkung der Rückenmuskulatur und Lockerung der Muskelpartien.
Zusätzlich können Lokalanästhetika verabreicht werden – diese wirken zeitlich und örtlich begrenzt betäubend. Dies kann auf zwei Arten erfolgen: Zum einen über das Rückenmark an sich und zum anderen direkt an der betroffenen Stelle. Um die genaue Stelle auszumachen, ist eine Computertomographie (CT) erforderlich.
Eine Langzeiteinnahme von schmerzlindernden Mitteln ist an dieser Stelle nicht zu empfehlen!
Wann ist eine Operation notwendig?
Operationen sind vor allem dann notwendig, wenn es aufgrund der Spinalkanalstenose zu Teillähmungen kommt (sog. ‚Parese‘). OPs können auch als Alternative zur medikamentösen und therapeutischen Behandlung betrachtet werden. Die Entscheidung für eine Operation hängt vom Leidensdruck ab.
Es gibt verschiedene Operationsmethoden, die allesamt allerdings die Dekompression des Spinalkanals zum Ziel haben, er soll nachhaltig entlastet werden. Dies kann im Detail z. B. durch das Abtragen der knöchernen Auswüchse an den Wirbelknochen an der entsprechenden Stelle erfolgen. Eine weitere Herangehensweise in operativer Hinsicht ist die Entfernung überschüssiger Teile des Wirbelbogens, die das Rückenmark einengen.
Wie bei allen Operationen, bestehen auch hier Risiken. So ist ein Fünftel dieser Operationen mit Komplikationen verbunden.
Eine Studie zeigt, dass 37 Prozent aller Patienten, die zunächst konservativ behandelt wurden, im Anschluss auch operiert worden sind. Dieselbe Studie zeigt außerdem, dass es – was die Schmerzreduktion angeht – keine wesentlichen Unterschiede in der Zufriedenheit der konservativ und operativ Behandelten Patienten gibt.
Dem Thema Rückenoperationen haben wir mehrere eigene Artikel gewidmet. Lesen Sie gerne zu folgenden spezifischen Themen dort weiter:
- Rückenschmerzen: Letzter Ausweg notwendige Rückenoperation
- Rückenoperation – Welche Operationsverfahren gibt es?
- Die präoperative Visite – Das Aufklärungsgespräch
- Was darf ich nach einer Rückenoperation?
Was kann ich bei Spinalkanalstenose selber machen?
Grundlegend können wir Ihnen zwei Übungen mit an die Hand geben, die Ihnen dabei helfen können, die Schmerzen im Rahmen einer Spinalkanalstenose zu lindern.
Übung 1: Kräftigung der Rotatoren
Die erste Übung hat zum Ziel, die Rotatoren im unteren Rücken zu stärken. Hintergrund: Menschen mit Spinalkanalstenose haben Schmerzen, wenn sie den Oberkörper drehen, rotieren. Auch durch Schlafen in Seitenlage – wobei oft ein Bein angewinkelt über dem anderen liegt und so eine Drehung des unteren Rückens verursacht – kann es zu Schmerzen kommen. Eine einfache Übung, um die Rotatoren in diesem Bereich zu stärken, ist das sogenannte „Hacken“. Dabei gehen Betroffene in den Vierfüßerstand (Abstützen auf Händen und Knien, Rücken gerade) und strecken ein Bein gerade nach hinten aus. Dann führen sie mit diesem Bein leichte Auf- und Abbewegungen aus, sie „hacken“. Auf diese Weise können die Rotatoren gestärkt werden.
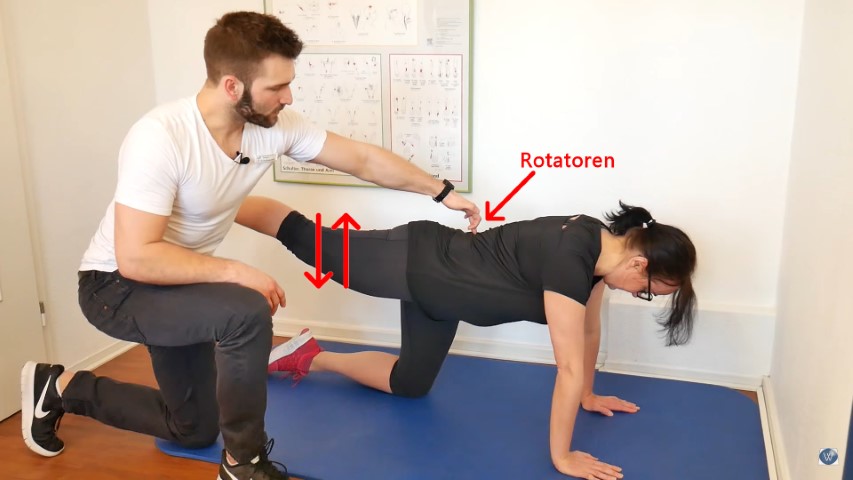
Anfangen sollten Sie mit 30 Sekunden pro Seite. Dies können Sie nach ersten Erfolgen nach und nach steigern. Wenn Ihnen die 30 Sekunden zu wenig sind, testen Sie anfangs ruhig einmal Ihr Maximum aus und berechnen davon dann 2/3, um auf Ihr angemessenes Niveau zu kommen.
Übung 2: Mobilisation des Spinalkanals
Diese Übung dient der Mobilisation des Spinalkanals. Platzieren Sie einen Pezzi-Ball oder alternativ einen Stuhl oder eine kleine Bank vor einer Wand, und zwar so, dass Sie beim Sitzen auf die Wand schauen. Stellen Sie nun Ihre Füße gegen die Wand leicht auf, bei gestreckten Beinen. Dann legen Sie Ihren Oberkörper so weit nach vorne, dass Sie einen Zug in den Beinen verspüren. Anschließend führen Sie Ihre Hände ineinander verschlossen hinter den Kopf und neigen diesen (nur den Kopf) langsam vor und zurück.

Auch hier können Sie entsprechend der eigenen Belastung entscheiden, wie lange bzw. wie oft Sie die Übung ausführen. Wir schlagen vor, mit 30 Sekunden bzw. 30 Wiederholungen anzufangen.
Wenn Sie noch Probleme haben, sich die Übungen vorzustellen, schauen Sie sich gerne das Video von Dr. Dr. Tobias Weigl und Physiotherapeut Phillip Schuhmann an, in dem die Übungen noch einmal vorgestellt werden.
Aktuelles aus der Forschung – Regeneration von Nervenzellen im ZNS doch möglich?
Weiter oben sind wir darauf eingegangen, dass sich im Zuge einer unbehandelten Spinalkanalstenose dauerhafte Schäden am Rückenmark und entsprechend am zentralen Nervensystem (kurz: ZNS) ergeben können. Bisher war die Medizin der Ansicht, dass ältere Nervenzellen des ZNS ihr Potenzial zur Regeneration verlieren, sobald sie ihre Aufgabe erfüllt haben. Diese Aufgabe besteht darin, ihre Zielzellen zu finden und Verbindungen zu diesen aufzubauen. Nur jungen Nervenzellen und Nervenzellen des peripheren Nervensystems war die Fähigkeit zur Erholung attestiert.
Forscher um Frank Bradke haben jetzt an der Bonner Station des Deutschen Zentrums für Neurodegenerative Erkrankungen herausfinden können, dass auch in erwachsenen (sog. ‚adulten‘) Nervenzellen des ZNS noch das Potenzial zur Erholung schlummert. Die Ergebnisse der Untersuchungen veröffentlichten die Forscher in der Fachzeitschrift Neuron.
Wie ist das möglich?
Ausschlaggebend ist eine Gruppe verschiedener Proteine, die als Wachstumsregulatoren auf die Nervenzellen wirken – und zwar unabhängig vom Entwicklungsstadium der Nervenzelle. Besonders Proteine der Familie „Cofilin/ADF“ haben sich in den Untersuchungen der Forscher als wichtige Elemente herausgestellt. Diese sind sowohl im frühen Entwicklungsstadium der Nervenzellen für ihr Wachstum verantwortlich als auch im fortgeschrittenen Stadium für Wachstum und Regeneration zuständig.
Künftig tun sich durch diese Erkenntnisse möglicherweise diverse neue Ansätze bei der Behandlung von Nervenschäden auf.
Quelle: Frank Bradke u. a. (2019): ADF/Cofilin-Mediated Actin Turnover Promotes Axon Regeneration in the Adult CNS. In: Neuron 103/6, S. 1073–1085.
Häufige Patientenfragen
Ist eine Spinalkanalstenose gefährlich?
Dr. Dr. T. Weigl:
Je länger das Rückenmark oder einzelne Nerven dem Druck ausgesetzt sind, der durch die Verengung des Spinalkanals entsteht, desto höher ist die Wahrscheinlichkeit neuronaler Folgen. Im Ernstfall kann dies sogar zu Lähmungen führen. Bei Beschwerden sollten Sie so früh wie möglich einen Arzt aufsuchen.
Ist eine Spinalkanalstenose dasselbe wie ein Bandscheibenvorfall?
Dr. Dr. T. Weigl:
Nein, auch wenn sich die Symptome durchaus ähneln. Denn auch bei einem Bandscheibenvorfall klagen Patienten über Kreuzschmerzen, die zum Teil bis in die Beine ausstrahlen. Diese können ebenfalls vegetative Folgen wie ein Taubheitsgefühl in den Extremitäten haben.
Was sind mögliche Folgen und Komplikationen einer Operation bei Spinalkanalstenose?
Dr. Dr. T. Weigl:
Ganz allgemein gibt es bei Operationen natürlich immer bestimmte Risiken, die es zu beachten gilt. So können sich bspw. Blutergüsse, Wundheilungsstörungen, Infektionen von Wunden, Thrombosen, Embolien sowie Gefäß- und Nervenverletzungen ergeben. Speziell auf die Spinalkanalstenose bezogen bestehen mögliche Folgen aber in einer möglichen Instabilität nach der OP, Beschwerden durch Vernarbung sowie eine sogenannte Restenosierung, die Einengung kann also zurückkehren. Für die Spinalkanalstenose spezielle mögliche Komplikationen während des Eingriffs sind Verletzungen der Dura (diese Haut umgibt das Rückenmark), die Entstehung von Liquorfisteln (Verbindungen zwischen Liquorraum und angrenzenden Bereichen), Pseudarthrose oder Implantatversagen.
Was ist eine MRT?
Dr. Dr. T. Weigl:
Eine Magnetresonanztomographie (kurz: MRT) gehört zu den bildgebenden Verfahren im Rahmen der Diagnosefindung. Im Gegensatz zu anderen Verfahren aus demselben Aufgabenbereich geht die MRT nicht mit einer Strahlenbelastung einher und kann Weichteile wie Bandscheiben, Muskel oder Knorpel darstellen. Mehr dazu erfahren Sie in unserem Artikel „Die Radiologie: Nutzen von Röntgen, MRT, CT und Myelografie“.
Was kostet eine MRT?
Dr. Dr. T. Weigl:
Das hängt von ihrem Versicherungsstatus und dem untersuchten Bereich des Körpers ab. Wenn wir die Spinalkanalstenose als Beispiel nehmen, muss Ihre Lendenwirbelsäule untersucht werden. Dafür belaufen sich die Kosten bei gesetzlich Versicherten auf 131,28 €, bei privat Versicherten sind es 139,89 €. Die Krankenkasse übernimmt die Kosten in der Regel dann, wenn die Untersuchung ärztlich angeordnet wurde. Mehr zum Thema können Sie in unserem Artikel „MRT-Untersuchung – Was kostet sie und wer übernimmt die Kosten?“ finden.
Typisches Patientenbeispiel
Die Sonne leuchtet zwischen den Blättern des blühenden Lindenbaumes hindurch. Es ist sonnig und die Eheleute Meiers nutzen das außergewöhnlich gute Wetter für einen Spaziergang durch den nahegelegenen Wald. Als Günther gerade mit einem größeren Schritt über einen Stein hinweg tritt, passiert es: Ein Kreuzschmerz, irgendwo in seiner Lende, schießt ihm förmlich durch den Körper. Leidvoll verzieht sich sein Gesicht. ‚Nicht nur dort!‘, denkt er sich und fühlt, wie sich der Schmerz bis in sein linkes Bein ausbreitet. Günther bleibt stehen. „Günther! Was ist denn?“, fragt seine Frau Marie sorgenvoll. „Ist etwas mit deinem Rücken?“ – „Ja“, ächzt der Angesprochene, während er, mit einer Hand an den Stamm einer Linde abstützend, seinen Oberkörper krümmt. Sofort fühlt er sich besser. Was ist das nur?
Spinalkanalstenose! Nach dem ersten Schock der Diagnose hat sich bei Günther Meiers allerdings schnell herausgestellt, dass seine Beschwerden gut auf therapeutischem Wege behandelt werden können. Leider muss er fürs Erste auf seine geliebten, langen Spaziergänge durch Wald und Wiesen verzichten. Doch er ist motiviert, im kommenden Frühjahr wieder Strecken, die länger als 200 m sind, ohne Schmerzen zu bewältigen!
Verwandte Themen
- Spezifische & unspezifische Rückenschmerzen – Ursachen, Therapie und Hilfe
- Bandscheibenvorfall/Diskusprolaps – Symptome und Behandlung
- Faszien & Faszientraining – Was sind Faszien & sinnvolle Faszienübungen bei Rückenschmerzen
- SOS – Selbsthilfe bei akuten Rückenschmerzen
- Yoga bei Rückenschmerzen – die Top 5 der Übungen für einen starken Rücken
- Die Top-5-Ursachen für Rückenschmerzen im Alltag – und wie man ihnen vorbeugen kann
- Hilfsmittel bei Rückenschmerzen
- Injektionstherapien bei Rückenschmerzen – 3 Methoden vorgestellt
- Bandscheibenvorfall MRT: Muss ich bei Rückenschmerzen in die Röhre?
- MRT-Untersuchung – Was kostet sie und wer übernimmt die Kosten?
Haben auch Sie Erfahrungen mit einer Spinalkanalstenose? Haben Sie weitere Fragen zu diesem Thema? Nutzen Sie unsere Kommentarfunktion unten für den Austausch untereinander und mit uns!
Autoren: Dr. Dr. Tobias Weigl, Andrea Lorenz, Tobias Möller
Redaktion: Schajan Salahijekta
Veröffentlicht am: 16.05.2018, zuletzt aktualisiert: 05.12.2019
Quellen
- Medizinische Datenbank AMBOSS (2019): Degenerative Spinalkanalstenose. In: amboss.com.
- Frank Bradke u. a. (2019): ADF/Cofilin-Mediated Actin Turnover Promotes Axon Regeneration in the Adult CNS. In: Neuron 103/6, S. 1073–1085.
- Deutschen Gesellschaft für Orthopädie und Orthopädische Chirurgie, Berufsverband der Ärzte für Orthopädie (BVO) (2002): Leitlinie Lumbale Spinalkanalstenose. In: leitliniensekretariat.de.
- Rolf Kalff u. a. (2013): Degenerative lumbar spinalstenosis in older people — Current treatment options. Deutsches Ärzteblatt International 110(37), S. 613–624.
- Robert Krämer u. a. (2011): Die lumbale Spinalkanalstenose. Springer-Verlag, Heidelberg.
- Wolfgang Piper (2013): Innere Medizin. Springer-Verlag, Berlin/Heidelberg.
- Christian Prinz (2012): Basiswissen Innere Medizin. Springer-Verlag, Heidelberg.
Buchtipp
-
- Tobias Weigl/Thomas Berthold (2018): Die Rückenschmerz-Bibel: Diagnose – Therapie – Heilung. Meyer & Meyer, Aachen.












Aydin
10.02.2019 16:39Hallo Herr Dr. Weigl.
Erstmal vielen Dank das Sie Uns so Gut aufklären🙂!
Ich habe jahrelang Rückenschmerzen, und war auch schon mindestens bei sechs Orthopäden die Sieben Meinungen haben.
Lässt endlich habe ich mich Ende 2017 mich operieren lassen. Der Orthopäde der mich operiert hat hat festgestellt : LWS 4/5 Spinalkanalstenose, Morbus Scheuermann und Bandscheibenvorfall.
Die OP ist zwar gut verlaufen aber die Schmerzen sind nach wie vor immer noch vorhanden.
Mein Schmerzen sind immer, ob ich mich setze ob ich mich lege laufe stehe, immer sind die Schmerzen da, am schlimmsten ist es wenn ich mich vorbeuge / bücke, die Schmerzen sind sehr stark, fühlt sich an ob man 1000 Messerstichen und Stromschläge zugleich bekommt, es nimmt mir die Luft weg und zwingt mich in die Knie!!!
Wenn ich eine Strecke von etwa 1km gehe bekomme ich sehr starke Hüftschmerzen die sich anfühlen wie ob man in eine Schraubzwinge gespannt wird.
Nehme Ortoton, Vimovo und Diclo.75 zurzeit die mir leider auch nur begrenzt helfen.
Die Schmerzen sind Intervall, ich habe Schmerzen dann noch mehr Schmerzen und das wechselt sich ab, wenn Ich zuhause einige Übungen mach die mir mein Orthopäde gesagt hat, bekomme ich noch mehr Schmerzen.
Was ist da schief gelaufen was mache ich falsch ??? Ich bin am Ende und kann nicht mehr ?
Können Sie mir weiter helfen ????
Dr. Tobias Weigl
10.02.2019 18:11Vielen Dank für Ihr Lob, das freut mich sehr.
Auch ich kann natürlich nicht mehr als meine Kollegen. Die Kombination Ihrer Vorerkrankungen ist natürlich „ungünstig“ – dennoch sind die Beschwerden die Sie schildern jetzt nach der OP typisch für ein sog. Postektomie-Syndrom. D.h. nach einer OP aufgrund von Vernarbungen, Verletzungen der Nerven etc…ganz typisch sind dann das Gefühl von Stromschlägen, Messerstichen, Ameisenkribbeln etc.
Ich würde Ihnen empfehlen einen Schmerztherapeuten aufzusuchen. Hier geht es um eine sog. multimodale Schmerztherapie zur Behandlung neuropathischer (bzw neuropathisch-ähnlicher) Schmerzen.
Einzig Übungen sind ganz bestimmt nicht ausreichend – aber wichtig, also richtig was Ihr Orthopäde macht.
Bitte suchen Sie sich einen Schmerztherapeuten (typischerweise Anästhesist oder Neurologe).
Viele Grüße
Dr. T. Weigl
Neeltje Forkenbrock
12.04.2019 16:38Vielen Dank für die ausführlichen Erklärungen zur Spinalkanalstenose. Mein Arzt hat mich mit Wirbelkanalstenose diagnostiziert. Nun bin ich mich unsicher, ob das genau dasselbe ist, oder nicht? Ich habe aber bald eine Wirbelkanalstenose-OP also werde ich vorher sicherlich in einem Gespräch ausführlich aufgeklärt, was mir meine Angst ein wenig nimmt.
Martina
29.04.2019 19:07Hallo Herr Dr. Weil,
Ihre Erklärungen sind sehr verständlich.
Bei mir hat man im MRT auch eine Stenose im Lendenwirbelbereich festgestellt, da man sich meine Schmerzen nicht erklären könnte.
Nach PRT Spritzen L5/S1, jetzt das dritte Mal geht es mir gut.
D.h. ich habe immer so drei Monate Ruhe.
Allerdings rät man mir jetzt zu einer OP. Man sagte mir, dass sich meine Gehstrecke dann verlängern würde.
Dabei ist Gehen überhaupt nicht mein Problem. Wenn der Schmerz kommt, dann zieht er von der Pobacke außen am Oberschenkel bis (manchmal) in die Wade, auch außen.
Sobald ich laufe verschwindet der Schmerz nach einer Weile.
Ich kann mich in der akuten Phase nicht bücken, also keine Socken anziehen und sitzen geht überhaupt nicht. Ich gehe meist ins Hohlkreuz, weil der Schmerz dann erträglicher wird.
Ich kann dann praktisch nur laufen und liegen.
Nach den Spritzen wird es aber besser.
Das erste Mal, als das MRT noch nicht da war, hatte man mir eine PRT ins Ileosacralgelenk gegeben, das half genauso gut.
Deshalb bin ich sehr verunsichert und frage mich, ob ich nicht lieber von einer OP absehen soll oder mir noch mal eine Zweitmeinung holen sollte.
Haben Sie da eine Idee?
Gottfried Rybarz
09.02.2020 10:43Guten Tag
ich überlege in den nächsten Tagen und Wochen die festgestellte Spinalkanalstenose und Bandscheiben vorfall in den bereichen c4/5 und 6/7 machen zu lassen.Habe alle konservativen Therapieverfahren versucht!
Beim Niesen , Husten, Kopf drehen und vor allem falsche bewegung und liegen schlafen entweder rechts odre linke Arm fast ganz ein. Meine fragen sind:
1 kann es sein das sich Bakterien aus einen führen Abzeß( linker Arm dort angesiedelt haben
2 soll ich mir schnellst möglich in einer Klinik behandeln lassen oder warten
Dr. Tobias Weigl
13.04.2020 11:50Hallo, entschuldigen Sie die verspätete Antwort: JA, ich empfehle Ihnen eine ärztliche Abklärung.
Eine Ausbreitung der Bakterien wäre ungewöhnlich. Gerne schauen Sie sich einmal dieses Video von mir zum Abszess an: https://bit.ly/Abszess_Video
Bitte schreiben Sie dann doch einmal was dabei herauskam.
Viele Grüße
Dr. T. Weigl
Horsr Gerhardt, Ffm
26.02.2024 18:02Gibt es erfolgreiche Eingriffe mit einer Ausweitung des
Spinalkanals mit einem Katheter ohne Betäubung?
Ich bin 87 Jahre alt