
Auf einen Blick – Chronisch-entzündliche Darmerkrankungen
Was sind Chronisch-entzündliche Darmerkrankungen (kurz: CED)?
- Wiederkehrende oder dauerhafte Entzündung des Darms (verschiedene Abschnitte betroffen)
- Bekannteste Krankheiten: Morbus Crohn und Colitis ulcerosa
Wieso ist Ernährung wichtig?
- Ernährungsweise kann als Umweltfaktor eine Erkrankung begünstigen
- Ernährung kann durch CED beeinträchtigt werden (während akutem Schub)
- Ernährung kann aber auch lindern/ vorbeugend wirken
Ungesunde Lebensmittel (Auszug)
- Blähende Lebensmittel (z.B. Kohl)
- Säurehaltige Produkte (z.B. Zitrusfrüchte, Orangensaft)
- Schwere oder gebratene Kost
Tipps
Eine darmschonende Ernährung ist grundsätzlich das Ziel. Die konkrete Ernährungsweise hängt aber auch mit den Intervallen zusammen, sodass sich Ihr Speiseplan während eines akuten Schubs von dem einer Ruhephase unterscheidet. Eine Ernährungsberatung oder -therapie kann helfend zur Seite stehen und mit Ihnen individuelle Ernährungsplane ausarbeiten.
Inhalte
- 1 Auf einen Blick – Chronisch-entzündliche Darmerkrankungen
- 2 Was sind Chronisch-entzündliche Darmerkrankungen (kurz: CED)?
- 3 Ernährung – Wie hängen Chronisch-entzündliche Darmerkrankungen damit zusammen?
- 4 Worauf Sie bei einer Ernährung mit Chronisch-entzündlichen Darmerkrankungen achten sollten?
- 5 Fakten-Box
- 6 Aktuelle Forschung – Neuere Informationen zur Entstehung von Morbus Crohn
- 7 Häufige Patientenfragen
- 8 Typisches Patientenbeispiel
- 9 Verwandte Themen
- 10 Quellen
Was sind Chronisch-entzündliche Darmerkrankungen (kurz: CED)?
Chronisch-entzündliche Darmerkrankungen, auch als CED abgekürzt, sind Krankheiten die sich durch wiederkehrende (sog. ‚rezidivierende‘) oder dauerhafte Entzündungen des Darms auszeichnen. Die bekanntesten Vertreter sind:
- Morbus Crohn
- Colitis ulcerosa
Typisch sind die Intervalle, die sich in Ruhephasen (sog. ‚Remissionsphasen‘) und Phasen mit akuten Entzündungen (sog. ‚akuter Schub‘) teilen.
Was passiert bei diesen Erkrankungen?
Bei einer Morbus Crohn-Erkrankung handelt es sich um eine sogenannte Barriere-Erkrankung. Das bedeutet, dass der Körper nicht in der Lage ist auf Bedrohungen wie Bakterien zu reagieren. Körpereigene Immunzellen erkennen Gefahren nicht als solche, sodass sich Krankheiten ungehindert im Darmbereich ausbreiten können. Bei 40 Prozent der Betroffenen kommt es zu Komplikationen wie der Bildung von narbigen Engstellen (sog. ‚Stenosen‘) oder Gangbildungen (sog. ‚Fisteln‘).
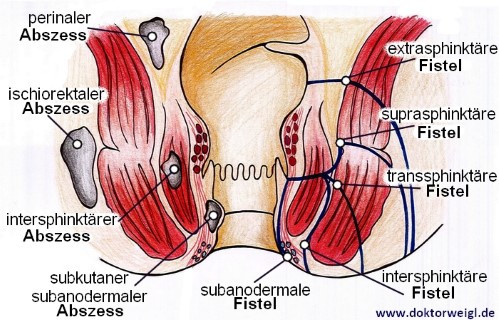
Inwieweit es zu den genannten Komplikationen kommen kann, können Mediziner schwer einschätzen – genauso wenig wie den Gesamtverlauf dieser Krankheit, die in die Kategorie Chronisch-entzündliche Darmerkrankungen fällt.
Morbus Crohn betrifft den gesamten Verdauungstrakt. Die schubweise, auftretenden Entzündungen führen dazu, dass die gesamte Darmwand beeinträchtigt und nicht funktionsfähig ist. Die Erkrankung kann sich aber auch auf Mundschleimhaut, Magen und Dickdarm ausbreiten.
Eine Colitis ulcerosa manifestiert sich in Form von Geschwüren. Diese betrifft, anders als Morbus Crohn, nur den Dickdarm. Die Geschwüre treten im Rahmen des akuten Schubs an der gesamten Darmwand auf und führen zu Blutungen. Die widerkehrenden Entzündungen führen dazu, dass sich die Darmwand nachhaltig verändert: So kann es zu entzündliche Verdickungen in der Darmwand kommen. Die Krankheit breitet sich vom Enddarm zum oberen Darmabschnitt aus. Entstehen kann sie durch Komplikationen wie Blutarmut (sog. ‚Anämie‘), Manifestationen an Gelenken oder der Haut (mehr unter: Symptome).
Chronisch-entzündliche Darmerkrankungen – Ursachen
Die Ursachen von Chronisch-entzündliche Darmerkrankungen sind noch nicht vollständig geklärt. Ärzte und Forscher nehmen aber an, dass vor allem verschiedene Faktoren und ihr Zusammenwirken zu den Erkrankungen führen. Zu den möglichen Ursachen können die Folgenden gehören:
- genetische Prädispositionen
- beeinträchtigtes Immunsystem
- verschiedene externe Umwelteinflüsse wie Rauchen, Infektionen oder Schadstoffe
- psychische Faktoren
- Veränderung der Darmflora
- Ernährung
Die Symptome
Die Symptome der beiden Krankheitsbilder Colitis ulcerosa und Morbus Crohn sind trotz Überschneidungen, wie beispielsweise Durchfall bei akuten Entzündungen im Darm, nicht identisch. Die folgende Tabelle soll einen Überblick über die einzelnen Symptome der beiden CED-Krankheiten geben:
| Morbus Crohn | Colitis ulcerosa |
|---|---|
| unblutiger Durchfall | blutig-schleimiger Stuhl |
| Schmerzen im unteren rechten Bauch | Durchfall |
| Fisteln | linksseitige Bauchschmerzen |
| Gewichtsverlust und Anämie als Folge einer Stoffwechselstörung | Fieberschübe |
| Arthritis | Arthritis |
| Hautveränderungen und -entzündungen | verändertes Hautbild (Pusteln, Blasen, Knoten) |
| Pusteln im Mundraum, Schwellung von Lippen und Mundschleimhaut | Gelbsucht |
Wer ist davon betroffen?
Morbus Crohn und Colitis ulcerosa sind die häufigsten Vertreter der CED – die Zahl der daran erkrankten Menschen ist in Deutschland entsprechend hoch. So leiden laut Schätzungen zwischen 320.000 und 470.000 Menschen an Colitis ulcerosa. Bei Morbus Crohn hingegen sind es um die 400.000 Menschen in Deutschland. Besonders betroffen sind von Morbus Crohn Personen zwischen dem 15. und dem 35. Lebensjahr. Anders als viele glauben, ist Morbus Crohn keine Krankheit älterer Senioren, sondern betrifft vor allem junge Menschen.
Wie kann eine Chronisch-entzündliche Darmerkrankung behandelt werden?
Die Therapieform hängt bei beiden Erkrankungsformen der CED davon ab, ob Sie sich in einer Ruhe- oder Entzündungsphase befinden. Grundsätzlich steht eine multimodale Behandlung im Vordergrund. Das bedeutet, dass Ihr Arzt und Sie nicht nur über bspw. Medikamente gegen die Symptome vorgehen, sondern verschiedene Therapieaspekte verwendet werden.
- Medikamente kommen vor allem bei den Schüben zum Einsatz. Präparate der Glucocorticoid- oder 5-ASA-Gruppe wirken entzündungshemmend und unterdrücken das Immunsystem (Klassiker: Kortison). Auf diese Weise soll die Entzündung aufgehalten werden. Auch für die langfristige Behandlung werden diese Medikamente eingesetzt.
- Um Stress als Faktor zu reduzieren, bieten sich Entspannungstechniken und Sportarten wie im Yoga, autogenem Training oder Meditationsübungen an.
Primär: Linderung der Symptome
Neben diesen beiden Punkten steht auch die Linderung der Symptome und der Folgeerkrankungen im Vordergrund. So kann auf bspw. Mangelerscheinungen mit Nahrungsergänzungsmitteln reagiert werden. Grundsätzlich gilt in der Therapie der Merksatz: „So kurz wie möglich und so lange wie nötig“. Gerade Medikamente wie bspw. Cortison können Nebenwirkungen wie allgemeine Schwäche, Hautveränderungen oder Stammfettsucht mit sich bringen.
In sehr seltenen Fällen kann bei einer Morbus Crohn-Erkrankung eine Operation sinnvoll und nötig sein. Dies wäre der Fall, wenn bspw. der Darm aufgrund der ständigen Entzündungen stark in Mitleidenschaft gezogen wird.
Morbus Crohn ist eine häufige Erkrankung, doch vielen Menschen ist nicht bewusst, was sich dahinter verbirgt und welchen Leidensdruck die Betroffenen häufig haben. Dr. Dr. Tobias Weigl erklärt die Barriereerkrankung auf verständliche Weise in diesem Video-Beitrag!
Weniger bekannt, aber ebenso verbreitet und unangenehm für Betroffene ist Colitis ulcerosa. Auch diese Krankheit fällt unter der Kategorie Chronisch-entzündliche Darmerkrankungen. Natürlich erklärt Dr. Dr. Tobias Weigl auch diese Erkrankung ausführlich und verständlich in einem Video-Beitrag!
Ernährung – Wie hängen Chronisch-entzündliche Darmerkrankungen damit zusammen?
Ernährung und CED hängen auf mehrere Weisen miteinander zusammen.
Auf der einen Seite kann eine Fehl- oder Mangelernährung ein Faktor für die genannten Krankheiten sein. Aufgrund der gestörten Verdauung können Nährstoffe nicht richtig aufgenommen und gespeichert werden. Das kann schwere Folgen mit sich ziehen. Junge Menschen können aufgrund von Nährstoffmängel Wachstumsstörungen aufweisen. Auch Muskel- und Fettmasse können verschwinden. Dies kann zu unnormalem Gewichtsverlust führen.
Ernährung als Ursache?
Mediziner vermuten, dass vorallem Nahrungsmittel und Nahrungsmittelbestandteile, die in westlich-industriellen Gesellschaft häufig gegessen werden, sich negativ auswirken. Darunter fallen Bestandteile wie Zucker, Kohlenhydrate und bestimmte Fettsäuren. Auch ein reduzierter Konsum von Ballaststoffen gilt als Einflussfaktor. Allerdings bedarf es an dieser Stelle noch einige Studien, um konkretere Schlussfolgerungen zu ziehen. Problematisch ist nämlich, dass Lebensmittel subtile Schäden anrichten können und dessen Ursprung nicht leicht aufzufinden ist. Weiterhin haben Mediziner festgestellt, dass die oben genannten Korrelationen bei der Morbus Crohn-Erkrankung stärker sind als bei einer Colitis ulcerosa.
Die Krankheit Morbus Crohn wurde zum ersten Mal im Jahre 1932 von dem Arzt Dr. Burrill Crohn in New York beschrieben. Er und seine Mitautoren beriefen sich bei der Beschreibung auf Aufzeichnungen eines schottischen Arztes, der bereits zu Beginn des 20. Jahrhunderts ähnliches beschrieben hatte. Die Forschung, dass es sich um eine vergleichsweise junge Erkrankung handelt, die mit der modernen (Industrie-)Gesellschaft aufgekommen ist. Den Zusammenhang belegen unter anderem Studien, die eine erhöhte Zahl von Diagnosen von CED in sog. Schwellenländern wie Taiwan feststellen.
Die Entzündungen, insbesondere im Dünndarm bei einer Morbus Crohn-Erkrankung, führen dazu, dass der Körper nicht in der Lage ist, die Nährstoffe aus der Nahrung aufzunehmen oder zu behalten. Verstärkt wird dies durch Beschwerden wie Erbrechen und Durchfall. Da bei einer Colitis ulcerosa der Dünndarm nicht betroffen ist, treten die Mangelerscheinungen wesentlich seltener auf. Da aber auch hier Flüssigkeits- und damit Nährstoffverlust möglich sind, sollten auch hier auf eine ausgewogene Ernährung geachtet werden.
Keine allgemeine Diät vorhanden
Ernährung und CED hängen eng miteinander zusammen, dennoch gibt es keine allgemeingültige Diät für Betroffene von CED. Forscher sind sich aber einig, dass bestimmte Ernährungsweisen durchaus förderlich für den Darmtrakt sind und zur Vorbeugung von Entzündungen wirken können. In Phasen, in denen es potenziell zu Mängelerscheinungen kommen kann, wirkt ein verstärktes Achtgeben auf die Ernährungsweise vorbeugend auf die Beschwerden. Insgesamt kann auf diese Weise die Lebensqualität gefördert werden. Wichtig ist in jedem Fall die Absprache mit dem behandelnden Arzt, um eine optimale Ernährungsweise angepasst an die Bedürfnisse zu modellieren.
Exkurs: Nahrungsergänzungsmittel bei Mangel
Nahrungsergänzungsmittel sind Präparate, die ein oder mehrere Nährstoffe in hoher Dosis enthalten. Sie werden als Tabletten, Pulver oder Kapseln, in der Apotheke oder in Drogerie-Geschäften angeboten. Sie dienen als Ergänzung zur normalen alltäglichen Ernährung. Darin enthaltene Nährstoffe können Vitamine wie Vitamin B12 oder Vitamin D sein, Mineralien wie Calcium oder Spurenelemente wie Zink. Auch Pflanzen- oder Kräuterextrakte sind vertreten. Diese Präparate gehen seit Jahren in Deutschland über die Ladentheke. Viele Konsumenten sind sich jedoch nicht im Klaren, dass die Einnahme solcher Präparate in Absprache mit dem Hausarzt erfolgen sollte. Grund: Bei gesunder Ernährung ist die zusätzliche Einnahme von Nährstoffen überflüssig und kann sogar Überdosierungen nach sich ziehen. Außerdem gelten Nahrungsergänzungsmittel nicht als Medikamente, sondern als Lebensmittel. Deshalb sollten bei einigen Reklamen Vorsicht geboten sein, da trotz der „Versprechungen“ Nahrungsergänzungsmittel keine Krankheiten im engeren Sinne heilen können. Im Gegenteil, einige Wirkstoffe und Präparate können sogar zu Wechselwirkungen mit anderen Medikamenten führen.
Personengruppen mit erhöhtem Bedarf
Es gibt grundsätzlich einige Personengruppen, die allerdings tatsächlich einen erhöhten Bedarf an bestimmten Nährstoffen haben. Das sind bspw. Vegetarier und Veganer, ältere Personen oder schwangere und stillende Frauen. Fallen Sie in eine dieser Personengruppen, sollten Sie dennoch nicht eigenmächtig mit der Einnahme von Präparaten beginnen. Auf unserer Seite können Sie Artikel zu verschiedenen Nahrungsergänzungsmitteln finden. Hier eine Auswahl für weiterführende Informationen zum Thema:
- Glucosamin und Chondroitin als Nahrungsergänzungsmittel – Unfug oder Hilfe bei Arthrose?
- Kalium in Nahrungsergänzungsmitteln – Sinnvoll für Muskeln & Nerven? Was passiert bei einer Überdosierung?
- Fischölkapseln/ Omega-3-Fettsäuren: Helfer gegen Herzkreislauferkrankungen und Krebs?
- Vitamin B12 – Wofür brauche ich das?
- Folsäure (Vitamin B9, Folat) in Lebensmitteln & bei Kinderwunsch – Aufgaben & Folsäure-Mangel
Worauf Sie bei einer Ernährung mit Chronisch-entzündlichen Darmerkrankungen achten sollten?
Eine gute Ernährung sollte an verschiedene Krankheitsphasen angepasst werden. Auf diese Weise können Sie auf Schub- und Ruhephasen reagieren und Ihren Körper damit unterstützen. Grundsätzlich gilt: Ernähren Sie sich verdauungsschonend. Das bedeutet, dass Sie lieber auf gut gewürzte oder angebratene Gerichte verzichten sollten. Obst ist dank der darin enthaltenen Vitamine gesund – essen Sie es aber nicht in Kombination mit (kohlensäurehaltigen) Getränken. Zuckerhaltige Getränke sowie säurehaltige Lebensmittel (Zitrusfrüchte, Orangensaft) sind nicht förderlich. Kohl oder Hülsenfrüchte können aufblähend wirken, also sollten Sie diese ebenfalls von Ihrer Speisekarte streichen.
Weiterhin sollten Sie immer darauf achten, genug zu trinken. Empfohlen werden anderthalb bis zwei Liter.
Schließlich sollten Sie sich bewusst Zeit für Ihr Essen nehmen: Anstelle drei großer Mahlzeiten steigen Sie auf mehrere, kleinere Mahlzeiten am Tag um. Nehmen Sie sich auch die Zeit für die Mahlzeiten und kauen Sie gründlich – dies erleichtert die Arbeit im Darm!
Ernährung bei akutem Schub
Bei einem Schub steht im Vordergrund, den Darmtrakt und den gesamten Verdauungsbereich so wenig wie möglich zu belasten und weitestgehend zu schonen. Lebensmittel, die Sie während eines akuten Schubs gut zu sich nehmen können, sollten weichgegart oder püriert sein. Empfohlene Lebensmittel für diese Phase sind beispielsweise:
- Zwieback und Knäckebrot
- milchbasierte Produkte wie milder Jogurt, Magerquark
- mageres Geflügel oder magerer Fisch
- Brei, bspw. aus Getreideflocken, Obst oder Kartoffeln
Vielen Betroffenen fällt es aber aufgrund der damit auftretenden Symptomen, wie Erbrechen oder Schmerzen, schwer, überhaupt Nahrung aufzunehmen. Gerade während eines Schubes kann es deswegen zu Mangelerscheinungen kommen, die Ihren Körper zusätzlich schwächen. Eine entsprechende Ernährungsweise kann, gerade im Zusammenhang einer Medikamentengabe zur Bekämpfung des Schubs, diese Mängel ausgleichen.
„Während eines akuten Schubs ist es wichtig, dass es nicht zu einer Fehl- oder Mangelernährung kommt! Trinknahrung kann eine Möglichkeit sein, das zu verhindern.“ — Dr. Dr. Tobias Weigl Klick um zu TweetenZu den gängigsten Mängeln gehören Elektrolytmangel, Wassermangel (sog. ‚Dehydratation‘) oder ein Proteinmangel. Dagegen können Sie zusätzlich zu Ihrer festen Ernährungsweise Trinknahrung erhalten. Diese Produkte enthalten bis zu 600 ml und können ergänzend eingenommen werden. Reichen die darüber eingenommenen Nährstoffe nicht aus, können Mediziner auf eine Sondenernährung im Falle eines Krankenhausaufenthalts zurückgreifen. Diese erfolgt über Nacht, sodass bis zu 1000 kcal verabreicht werden können. Ist eine eigenständige Nahrungsaufnahme über den Nahrungstakt nicht möglich, greifen Mediziner im Rahmen eines schweren Schubs zu künstlicher Ernährung über Infusion (sog. ‚parenterale Ernährung‘).
Ruhephase
Im Rahmen einer Ruhephase, also in der Zeit, in der es zu keinen Entzündungen im Darmbereich kommt, sollen Betroffene wieder an Nahrungsmittel herangeführt werden. Dies sollte ohne die Überforderung des Organismus passieren. Um das zu gewährleisten, haben Experten ein Stufenschema entwickelten, was so eine Ernährungsphase unterstützt. Steigern Sie im Laufe dieser Phase die Menge der kleinen Portionen, die Sie zu sich nehmen.
| Stufen | Ernährungsweise |
|---|---|
| Stufe 1 | leichtverdauliche Lebensmittel, viele Kohlenhydrate, wenig Fett und Ballaststoffe |
| Stufe 2 | Vor allem kohlenhydratreiche Lebensmittel, fettarm und wenig Ballaststoffe, wenig Eiweiß |
| Stufe 3 | fettarme und magere Lebensmittel, wenig Ballaststoffe |
| Stufe 4 | leiche Vollkost mit genügend Ballaststoffen |
Eine Ernährung der Stufe vier gilt als gut verträglich und verdauungsschonend. Vermeiden Sie deswegen Lebensmittel, die schwer verdaulich sind, zum Beispiel Speck, Schimmelkäse, Salzheringe, Lachs, Nougat, Schokolade, Alkohol oder Bohnenkaffee. Darunter fallen beispielsweise Gerichte, die angebraten oder frittiert wurden. Eine ideale Vollkosternährung besteht aus den folgenden Anteilen dieser drei Hauptbestandteilen:
- Kohlenhydrate: 55 %
- Fette: 30 %
- Proteine: 15 %
Bleiben weitere Entzündungen aus, können Sie Ihre Ernährungsweise schließlich vollends auf Vollkost stellen. Für entsprechende Ernährungstipps empfehlen wir Ihnen die Leitfäden der Deutschen Gesellschaft für Ernährung e.V., welche nicht nur die 10 Regeln für eine gesunde Ernährung aufgestellt hat, sondern diese graphisch als Pyramide dargestellt.
Bei einer CED sind Komplikationen wie Engstellen im Darm, Fisteln oder Laktoseintoleranz möglich, welche zusätzlich zu aktiven Entzündungen Ihren Alltag belasten. In diesen Sonderfällen empfehlen Ernährungsexperten, auf ballaststoffreiche und faserige Nahrungsmittel zu verzichten. Auch Produkte, die Körper enthalten, sind nicht empfehlenswert.
Lebensmittelunverträglichkeit ausschließen
Innerhalb der Forschung gibt es Diskussionen darüber, ob das Weglassen bestimmter Lebensmittel insgesamt förderlich für den Umgang mit der Krankheit sein könnte. Eine in Cambridge entwickelte Diät, die Eliminationsdiät, sieht das Auslassen von Produkten vor, die Unverträglichkeiten auslösen. Begleitet von medizinisch geschulten Diät- oder Nahrungstherapeuten werden gezielt Lebensmittel dem täglichen Speiseplan zugefügt. Wenn keinerlei Beschwerden auftreten, können Sie das Produkt auch weiterhin essen. Treten jedoch Symptome einer Unverträglichkeit auf, müssen Sie diese Lebensmittel weglassen. Zunächst getestete Lebensmittel sind:
- Huhn
- Reis
- Karotten
- Birne
- Sojamargarine und -milch
- Kartoffeln
Parallel dazu erhalten Sie flüssige Trinknahrung. Um die Wirksamkeit dieses Vorgehens für eine CED nachzuweisen, bedarf es allerdings noch weiterer Tests und Studien.
Ein Beispielrezept – Bananenbrot als alternative zu Knäckebrot und Zwieback
Wer variieren möchte, was Brot- und Backwaren anbelangt, hat mit Bananenbrot eine gesunde Alternative vor sich. Für einen Laib Brot brauchen Sie:
- Vier Bananen
- Drei Eier
- 1 EL braunen Zucker
- 2 EL Kokosöl
- 50 g gemahlene Mandeln
- 100 g Dinkelmehl
- 100 g Hafermilch
- Jeweils 1 TL Salz, Vanille-Pulver, Backpulver und Zimt
Verrühren Sie zunächst Bananen, Eier, Vanille, Zucker und das Fett. Geben Sie die übrigen Zutaten im Anschluss in Ihre Rührschüssel. Achten Sie darauf, den entstehenden Teig gut zu kneten! Füllen Sie den Teig in eine gut eingefettete Kastenform und backen Sie diesen bei 180 Grad 35 Minuten, bis das Brot die gewünschte Bräune erreicht hat!
Fakten-Box
Chronisch-entzündliche Darmerkrankungen und Ernährung
- Ernährung hängt auf drei Arten mit CED zusammen
- Ernährungsweise kann als Umweltfaktor eine Erkrankung begünstigen
- Ernährung kann durch CED beeinträchtigt werden (während akutem Schub)
- Ernährung kann aber auch lindern/ vorbeugend wirken
Mögliche Maßnahmen
- darmschonende Ernährungsweise
- Mängel (bspw. von Vitaminen) vorbeugen
- Genug Flüssigkeit zu sich nehmen
Aktuelle Forschung – Neuere Informationen zur Entstehung von Morbus Crohn
Wie Colitis ulcerosa hängt die Entstehung von Morbus Crohn auch wesentlich von Umweltfaktoren wie Lebensstil oder Ernährung ab. Forscher der Universitäten Mainz und Erlangen-Nürnberg sowie des Helmholtz-Zentrums in München konnten im vergangenen Jahr neue Erkenntnisse vorlegen. Eine Studie hat nun ergeben, dass eine Proteinwechselwirkung im Darm für die Entstehung von Entzündungen im Darm wichtig ist.
Gestörte Wechselwirkung als Ursache
Die untersuchten Proteine CYLK und SMAD7 greifen in den sog. TGF-Beta-Signalweg ein, welcher normalerweise dafür da ist, dass Entzündungen nicht ausbrechen. Der TGF-Beta-Signalweg beschreibt einen Prozess, an dessen Ende die beteiligten Moleküle Zellen formen und verändern können. Dieser Prozess ist Teil bei der Unterdrückung von Entzündungen, da das beteiligte TGF-Beta-Molekül unter anderem immunsuppressiv wirken kann. Forscher haben herausgefunden, dass SMDAD7 als Gegenspieler, als (sog. ‚Antagonist‘) von TGF-Beta fungiert und somit den Signalweg stört. Die Folge: Entzündungen werden nicht gehemmt. Stattdessen werden Immunzellen freigesetzt, die Entzündung fördern. Die Forschungsgruppe vermutet, dass CYLD ebenfalls eine Rolle in diesem Prozess spielen könnte. CYLD ist eigentlich in Bezug auf Krebs bekannt, da es die Entstehung von Tumoren unterdrückt. Beim Fehlen kann das Risiko, an Krebs zu erkranken steigen. Diese Beobachtungen wurden im Rahmen von Darm-Biopsien bei Morbus Crohn- Patienten gemacht. Wechselwirkungen von CYLD und SMAD7 können somit Entzündungen im Darm fördern.
Quelle: Waismann u.a. (2019): Alternative Splice Forms of CYLD Mediate Ubiquitination of SMAD7 to prevent TGFB Signaling and Promote Colitis. In: Gastroentology 156 (2019), S. 692-707.
Häufige Patientenfragen
Kann ich Morbus Crohn und Colitis ulcerosa mit einer darmschonenden Ernährung heilen?
Dr. Dr. T. Weigl
Nein, auf diese Weise ist es nicht möglich. Beide Krankheitsbilder sind nicht heilbar, weder mittels einer schonenden Ernährung noch auf anderem Wege wie beispielsweise Medikamente. Bei optimaler medizinischer Betreuung und entsprechender Veränderung des Lebensstils ist die Lebenserwartung normal.
Sind Nahrungsergänzungsmittel sinnvoll bei Morbus Crohn und Colitis ulcerosa?
Dr. Dr. T. Weigl
Grundsätzlich sind Nahrungsergänzungsmittel in bestimmten Fällen (bspw. im Falle von Schwangerschaft, Alter etc.) eine mögliche Alterative, um zusätzlich benötigte Vitamine oder Mineralstoffe aufzunehmen und so Mängel vorzubeugen. Gerade CED-Krankheiten können aufgrund des Krankheitsbildes Nährstoffmängel nach sich ziehen. Allerdings empfehlen Mediziner, diese, angepasst an Phase und Art der Erkrankung, mithilfe einer individuellen Ernährung zu beheben. Hierfür bietet sich ein Ernährungstherapeut an, welcher den entsprechenden Bedarf kalkulieren kann.
Darf ich bei einer CED-Erkrankung rauchen?
Dr. Dr. T. Weigl
Tabak und Tabakkonsum sind auch unabhängig den hier vorgestellten Erkrankungen nicht empfehlenswert und können sich negativ unter anderem auf das Herz-Kreislauf-System und der Lunge auswirken. Mediziner raten auch in diesem Rahmen davon ab, bei einer Morbus Crohn-Erkrankung weiter zu rauchen. So fördert der in den Zigaretten enthaltene Tabak unter anderem Entzündungen. Grundsätzlich gilt Rauchen zudem als auslösender Trigger bzw. Faktor für eine Morbus Crohn-Erkrankung. Bei einer Colitis ulcerosa scheint es umgekehrt zu sein: Vergleichsweise wenig Raucher erkranken an dieser CED-Erkrankung.
Gibt es einen konkreten Zusammenhang zwischen Zucker und CED?
Dr. Dr. T. Weigl
Mediziner und Statistikern gleichermaßen ist aufgefallen, dass die Erkrankungen wie Colitis ulcerosa und Morbus Crohn mit der Ausweitung des postindustriellen Lebensstils und der damit verbundenen Ernährungsweise vermehrt diagnostiziert wurden und werden. Aufgefallen ist bereits schon früh, dass Betroffene verstärkt Zucker zu sich nehmen. Mediziner sind allerdings bis heute nicht sicher, wie der Zusammenhang genau lautet. Verschiedene Studien konnten den Zusammenhang weder bestätigen noch ablehnen.
Typisches Patientenbeispiel
Tanja ist geschockt: Morbus Crohn! Diese Diagnose hat ihre beste Freundin Irina ihr gerade gestanden. Tanja kennt natürlich den Begriff und weiß, dass die Krankheit unangenehm ist, aber was genau dahinter steckt … „Und kann man das heilen?“, fragt sie dennoch. Irina, die gefasst wirkt, schüttelt den Kopf: „Nein, leider nicht. Aber ich kann selbst versuchen, auf den Verlauf Einfluss zu nehmen.“ Tanja ist verwirrt: „Wie denn?“ Daraufhin erklärt Irina ihr, dass sie von nun ab stark auf ihre Ernährung achten muss – und möchte: „Das bedeutet, dass mit dem ständigen Essengehen geht nicht mehr so einfach.“ Tanja muss ob dieser Aussage doch schmunzeln. „Quatsch, das lösen wir einfach, indem wir zusammen kochen.“ Mit großen Augen sieht Irina ihre beste Freundin an: „Das würdest du? Das wäre super. Zusammen Rezepte ausprobieren macht viel mehr Spaß als alleine nur für sich zu kochen.“ Tanja nickt: „Das habe ich mir auch so gedacht!“
Nachdem Irina mit ihrer Ernährungsberaterin gesprochen hat, haben sie gemeinsam einen entsprechenden Ernährungsplan ausgearbeitet. Ein neues Kochbuch mit Rezepten extra für CED motiviert Irina zusätzlich, ihre Ernährung entsprechend ihrer Krankheit umzustellen. Zum Glück unterstützt sie ihre Freundin so gut!
Verwandte Themen
- Colitis Ulcerosa – Symptome und Behandlung
- Alkoholunverträglichkeit oder Alkoholintoleranz – Warum bin ich so schnell betrunken?
- Morbus Crohn – die mysteriöse Darmkrankheit?
- Die Entzündung (Inflammation) – Ursachen, Symptome und 5 typische Entzündungszeichen
- Gastrointestinale Blutungen – Blutungen in Speiseröhre, Magen und Darm
- Grund für ausbleibende Sättigung gefunden
- Bauchschmerzen – rechts, unten, links, Oberbauch
- Durchfall – ein häufiges Symptom und viele mögliche Ursachen
- Abnorme Gewichtsabnahme – Ungewollter Gewichtsverlust bis hin zu Kachexie
- Reizdarm-Syndrom – Symptome und Behandlung
Haben Sie Erfahrungen mit Chronisch-entzündliche Darmkerkrankungen und Ernährung? Möchten Sie sich bei uns weiter über das Thema erkundigen? Nutzen Sie unsere Kommentarfunktion unten, um von Ihren Erfahrungen zu berichten und sich untereinander auszutauschen!
Die hier beschriebenen Punkte (Krankheit, Beschwerden, Diagnostik, Therapie, Komplikationen etc.) erheben keinen Anspruch auf Vollständigkeit. Es wird genannt, was der Autor als wichtig und erwähnenswert erachtet. Ein Arztbesuch wird durch die hier genannten Informationen keinesfalls ersetzt.Autoren: Dr. Dr. Tobias Weigl und Andrea Lorenz
Lektorat: Schajan Salahijekta
Veröffentlicht: 15.10.2019
Quellen
- Cedhilfe e.V. (2019): Wie ernähre ich mich richtig oder so, dass es mir besser geht.
- Christiane Vetter (2014): Chronisch-entzündliche Darmerkrankungen: Ausblick für Patienten mit Morbus Crohn und Colitis ulcerosa. In: Dtsch Arztebl 2014; 111(29-30): A-1312.
- Deutsches Ärzteblatt (2018): Neue Erkenntnisse zur Entstehung von Morbus Crohn.
- Deutsche Morbus Crohn/ Colitis ulcerosa Vereinigung – DCCV – e.V. (Hrg.) (20): Morbus Crohn & Colitis ulcerosa. Leben, wie ich will. Trias-Verlag, Stuttgart.
- Elisabeth Hütterer und Christoph Gasche (2017) Ernährung bei Morbus Crohn. 100 Rezepte. Maudrich-Verlag, Wien.
- Gudrun Biller-Nagel und Christiane Schäfer (20): Gesund Essen. Morbus Crohn und Colitis Ulcerosa. Über 100 Rezepte bei chronisch-entzündlichen Darmerkrankungen (CED). Trias-Verlag.
- Jan Wehkamp u.a. (2016): Chronisch entzündliche Darmerkrankungen. In: Dtsch Arztebl Int 2016; 113(5): 72-82.
- Jörg Hoffmann u.a. (2009): Chronisch entzündliche Darmerkankungen. Handbuch für Klinik und Praxis. 2., überarbeitete und erweiterte Auflage. Thieme-Verlag, Stuttgart.
- Julia Seiderer-Nack (2013): Morbus Crohn. Colitis ulcerosa. Der große Patientenratgeber. Zuckerschwerdt Verlag, München.
- Jürgen Sartorius (2017): Fluch des besseren Lebens: in den Schwellenländern steigt die Inzidenz für chronisch-entzündliche Darmerkrankungen. In: Medscape.
- Klaus-Peter Zimmer und Burkhard Rodeck (2008): Pädiatrische Gastroenterologie, Hepatologie und Ernährung. Springer-Verlag, Heidelberg/Berlin.
- NDR-Ratgeber (2019): Rezepte bei Morbus Crohn.
- Sven-David Müller und Christiane Weissenberger (20): Ernährungsratgeber Morbus Crohn und Colitis ulcerosa. Genießen erlaubt. 2. Überarbeitete Auflage. Schlüthersche-Verlag, Stuttgart.
- Waismann u.a. (2019): Alternative Splice Forms of CYLD Mediate Ubiquitination of SMAD7 to prevent TGFB Signaling and Promote Colitis. In: Gastroentology 156 (2019), S. 692-707.
- Wolfgang Hartig u.a. (2004): Ernährungs- und Infusionstherapie. Standards für Klinik, Intensivstation und Ambulanz. 8., vollständig neu überarbeitete Auflage. Thieme-Verlag, Stuttgart.









Katherine Fischer
14.04.2020 00:59Danke für den Artikel über Darmerkrankungen. Das ist sehr interessant, wie Sportarten, wie Yoga damit helfen können. Ich habe mich nie wirklich mit dem Thema auseinander gesetzt, aber mein Freund hat letztens davon gesprochen, denn er ist Arzt. Deswegen ist es echt gut, dass ich diesen Beitrag gefunden habe. Sehr hilfreich!