
„Eine ärztliche Untersuchung von Herzrhythmusstörungen ist besonders dann wichtig, wenn ein zu schneller oder zu langsamer Herzschlag ohne erkennbaren Grund auftritt. Dann ist womöglich eine ernstzunehmende Krankheit der Auslöser und muss unbedingt behandelt werden“
— Dr. Tobias Weigl
Von Medizinern geprüft und nach besten wissenschaftlichen Standards verfasst
Dieser Text wurde gemäß medizinischer Fachliteratur, aktuellen Leitlinien und Studien erstellt und von einem Mediziner vor Veröffentlichung geprüft.
Quellen ansehenVon Herzrhythmusstörungen ist im Prinzip jeder einmal während seines Lebens betroffen: So steigt die Herzschlagfrequenz als normale physiologische Reaktion des Körpers etwa während des Sports an, ohne das eine Krankheit dafür verantwortlich ist. Meistens normalisiert sich der Herzschlag dann kurze Zeit später wieder. Wenn das Herz aber ohne erkennbaren Grund zu langsam oder zu schnell schlägt, ist ein Gang zum Arzt dringend erforderlich, um die Ursachen abzuklären, um bspw. einem plötzlichen Herztod vorzubeugen. Im folgenden Artikel werden Ihnen die wichtigsten Formen und Ursachen von Herzrhythmusstörungen sowie die gängigen Diagnose- und Behandlungsmethoden vorgestellt.
Inhalte
- 1 Was sind Herzrhythmusstörungen?
- 2 Welche Formen von Herzrhythmusstörungen gibt es?
- 3 Welche Ursachen haben Herzrhythmusstörungen?
- 4 Welche Symptome haben Herzrhythmusstörungen?
- 5 Wer ist von Herzrhythmusstörungen betroffen?
- 6 Was tut der Arzt? Teil 1: Diagnose
- 7 Was tut der Arzt? Teil 2: Therapie
- 8 Häufige Patientenfragen
- 9 Verwandte Themen
- 10 Quellen
Was sind Herzrhythmusstörungen?
Als Herzrhythmusstörungen (sog. Arrhythmien) werden Herzschlagfrequenzen bezeichnet, die vom normalen Maß abweichen. Bei Ruhebedingungen schlägt das menschliche Herz normalerweise etwa 60 bis 80 mal pro Minute (sog. Sinusrhythmus). Bei körperlicher Anstrengung beschleunigt sich der Puls entsprechend, während beim Schlafen der Puls verlangsamt wird. Als Arrhythmien werden nun solche Abfolgen des Herzschlags bezeichnet, die außerhalb des Sinusrhythmus liegen. Allerdings muss ein zu langsamer oder zu schneller Herzschlag nicht zwangsläufig auf eine bösartige Herzrhythmusstörungen hinweisen: So können etwa der Konsum von Alkohol oder auch Sport für eine höhere Herzfrequenz sorgen. Diese klingt für gewöhnlich nach einiger Zeit aber wieder ab. Gefährlich können Herzrhythmusstörungen vor allem dann werden, wenn sie ohne erkennbaren Grund auftauchen; dann ist unbedingt eine ärztliche Abklärung vonnöten. In der Regel sind Herzrhythmusstörungen ein Symptom, das sich auf eine Grunderkrankung zurückführen lässt.
Pro Jahr sterben in Deutschland je nach Definition zwischen 65.000 bis 200.000 Menschen an einem plötzlichen Herztod (Stand 2014). Von 100 Menschen werden lediglich 8 erfolgreich wiederbelebt. Deshalb müssen Herzrhythmusstörungen unbedingt ernstgenommen werden: Möglicherweise besteht auf kurz oder lang Lebensgefahr.
Welche Formen von Herzrhythmusstörungen gibt es?
Es existieren verschiedene Formen der Herzrhythmusstörungen. Dabei haben sich mehrere Unterscheidungskriterien etabliert, die im Folgenden vorgestellt werden. Im Anschluss werden Ihnen einige wichtige Arten der Herzrhythmusstörungen erläutert.
Wo entsteht die Herzrhythmusstörung?
Es werden zwei Entstehungsorte der Arrhythmie unterschieden:
- ventrikuläre Arrhythmie: Die Ursache der Arrhythmie entsteht in der Herzkammer.
- supraventrikuläre Arrhythmie: Die Arrhythmie entsteht in den Vorhöfen oder im AV-Knoten
Wie wirken sich die Herzrhythmusstörungen auf den Herzschlag aus?
Medizinisch gesehen gibt es zwei Möglichkeiten, wie sich die Arrhythmie auf den Herzschlag auswirkt. Bei einer starken Beschleunigung des Herzschlags spricht man von einer sogenannten Tachykardie: Der Puls liegt deutlich über 100 Schläge pro Minute, was häufig als Herzrasen wahrgenommen wird. Eine Tachykardie muss aber nicht zwangsläufig krankhaft sein, da sie auch bei gesunden Menschen auftreten kann, die bspw. gerade schwere körperliche Arbeiten durchführen oder Sport betreiben. Das Gegenteil der Tachykardie ist die Bradykardie, die einen verlangsamten Herzrhythmus beschreibt. Hier liegt der Puls bei unter 60 Schlägen die Minute. Derartige Pulswerte werden häufiger bei Leistungssportlern gemessen.
Wo genau liegt der Ursprung der Herzrhythmusstörung?
Auch hier werden zwei grundsätzliche Störungen unterschieden. Zum einen kann eine Arrhythmie auf eine Reizbildungsstörung zurückgeführt werden, die in diesem Fall dann im Sinus- oder AV-Knoten liegt. Zum anderen kann auch eine Reizleitungsstörung vorliegen: Die Impulse für den Herzschlag werden nicht korrekt weitergeleitet, wodurch in der Folge Rhythmusstörungen entstehen.
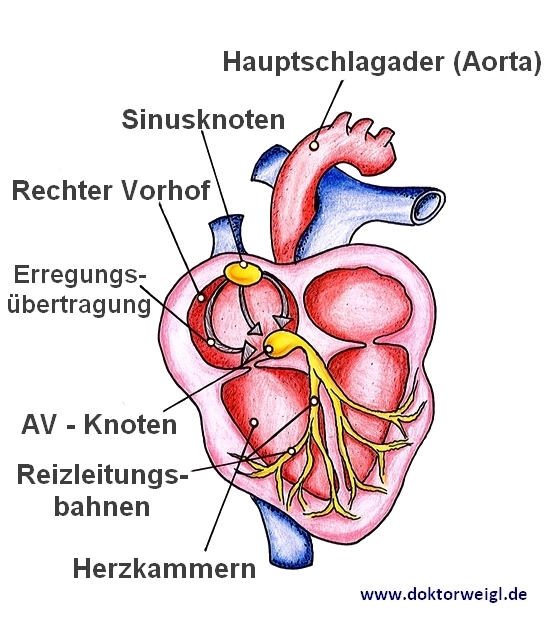
Um zu verstehen, wie Herzrhythmusstörungen funktionieren, ist es hilfreich, zumindest den groben Aufbau des Herzens zu kennen. Ein normales Herz ist in etwa so groß, wie eine geballte Faust und wiegt beim erwachsenen Menschen ungefähr 300 Gramm. Es befindet sich hinter dem Brustbein in der Mitte des Brustkorbs.
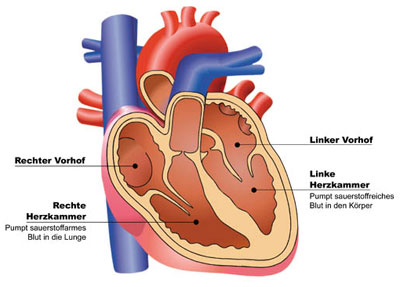
Das Herz selbst wird durch die Herzscheidewand, auch als Septum bezeichnet, in zwei Herzhälften getrennt: die linke und die rechte. In beiden Herzhälften lassen sich zwei spezifische Innenräume finden: Der Vorhof (sog. Atrium) und die Herzkammer (sog. Ventrikel). Dabei wird im Vorhof das Blut angesammelt, das nun durch die beiden Kammern jeweils von dort angesaugt und in den Körper gepresst wird. Die rechte Herzkammer pumpt das sauerstoffarme Blut in die Lunge, die linke Herzkammer transportiert das sauerstoffreiche Blut in den Körper.
Tachykarde Herzrhythmusstörungen
Vorhofflimmern
Das Vorhofflimmern ist die häufigste Herzrhythmusstörung. Tendenziell sind ältere Menschen eher davon betroffen. Das Vorhofflimmern ist eine Form der supraventrikulären Tachykardien, das Herzrasen entsteht also außerhalb der Herzkammer. Ursächlich für das Vorhofflimmern sind sogenannte kreisende elektrische Erregungen, die in größerer Zahl in den Vorhöfen entstehen. Die kreisenden Erregungen gelangen teilweise zu den Herzkammern, was zu einem unregelmäßigen, meist zu schnellen Herzrhythmus führt.
Vorhofflimmern entsteht in vielen Fällen im Laufe des Lebens und tritt zunächst anfallsartig auf. Der Anfall kann wenige Minuten anhalten, aber auch mehrere Tage andauern. Je nach Höhe der Herzfrequenz fallen die Symptome anders aus: manchmal bemerken Betroffene nichts, üblicher sind aber u.a.Herzrasen , Schwindel und Schmerzen in der Brust. Vorhofflimmern ist nicht zwangsläufig lebensbedrohlich, erhöht aber möglicherweise das Risiko, einen Schlaganfall zu erleiden.
ventrikuläre Tachykardie – Kammerflattern und Kammerflimmern
Bei der ventrikulären Tachykardie (VT) handelt es sich um eine gefährliche Form der Herzrhythmusstörungen, die ihren Ursprung in der Herzkammer (ventrikulär) hat und meistens auf eine koronare Herzerkrankung zurückgeführt werden kann. Weniger häufig sind Herzmuskelerkrankungen oder eine Herzmuskelentzündung sowie angeborene Herzfehler die Ursache. Man unterscheidet dabei zwischen zwei Formen der VT, wobei der Übergang fließend ist:
- Kammerflattern – Herzschlagfrequenz von 250 bis 350 Schlägen pro Minute.
- Kammerflimmern – Herzschlagfrequenz über 350 Schlägen pro Minute.
VT sind ein dringender Notfall, der so schnell wie möglich behandelt werden sollte. Es herrscht Lebensgefahr!
In beiden Fällen wird das Herz nicht mehr in geordneten Bahnen, sondern völlig chaotisch erregt, sodass kaum oder sogar überhaupt kein Blut mehr in den Organismus gepumpt werden kann. In der Folge kann der Kreislauf nicht mehr aufrechterhalten werden, es kommt zum Kreislaufstillstand, der, wenn er nicht sofort behandelt wird, zum Tode führt.
AV-Knoten-Reentry-Tachykardie
Die AV-Knoten-Reentry-Tachykardie (reentry: Wiedereintritt) ist eine Form der supraventrikulären Tachykardien. Kennzeichen sind ein abrupter Anfang und Ende der Tachykardie, die Frequenzen zwischen 180-220 Schlägen/min erreichen. Diese Form des Herzrasens ist gutartig, sollte aber dennoch ärztlich untersucht werden. Die Erregung, die vom Sinusknoten ausgeht und durch den Vorhof in den AV-Knoten läuft, dringt nicht nur in die Herzkammern vor, sondern abermals in den Vorhof und erregt diesen wieder. Man spricht auch von einer kreisenden Erregung, die in einer erhöhten Herzfrequenz resultiert.
Sinus-Tachykardie
Die Sinus-Tachykardie bezeichnet einen zu schnellen Herzschlag (über 100 Schläge/min), der vom Sinusknoten ausgeht. Ein solch schneller Herzschlag ist normal bei körperlicher und/oder emotionaler Belastung, damit die Organe mit genügend Blut versorgt werden können. Allerdings kann die Sinus-Tachykardie auch auf Herzerkrankungen wie bspw. die koronare Herzkrankheit (KHK) oder auch auf Drogen- bzw. Medikamentenkonsum hinweisen.
Wolff-Parkinson-White-Syndrom
Das Wolf-Parkinson-White-Syndrom (WPW-Syndrom; der Name geht auf die beiden Entdecker des Syndroms zurück) ist eine Herzrhythmusstörung, die dadurch verursacht wird, dass das Herz durch eine oder sogar mehrere zusätzliche Leitungsbahnen irrtümlich erregt wird. Die elektrischen Impulse für den Herzschlag gehen vom Sinusknoten aus, der diese an den Atrioventrikularknoten sendet. Dieser befindet sich zwischen den Vorhöfen und den Herzkammern. Der AV-Knoten filtert die elektrischen Impulse und leitet sie über zwei Leitungsbahnen an die linke und rechte Herzkammer weiter. Beim WPW-Syndrom existiert bei den Betroffenen nun zwischen Vorhof und den Kammern eine weitere, zusätzliche Leitungsbahn.
Das Problem hierbei ist nun, dass sowohl die Impulse aus dem Sinusknoten als auch aus den Herzkammern auf diese zusätzliche Leitungsbahn treffen. Im Gegensatz zu den beiden anderen Bahnen kann diese die elektrischen Impulse nicht filtern und leitet stattdessen alle an die Muskelzellen der Herzkammern weiter. Hinzukommt aber, dass die zusätzliche Leitungsbahn die Impulse auch zurück in den Vorhof leiten kann. Dann spricht man von einer kreisenden Erregung: das Herz schlägt sehr schnell, aber gleichmäßig. Diese zusätzliche Leitungsbahn ist beim WPW-Syndrom angeboren. Zum häufigsten Symptom gehört dabei Herzrasen, das vor allem ab dem Jugendalter auftritt. Dabei können Frequenzen zwischen 150 bis 240 Schlägen/min erreicht werden. Beschwerden treten aber nicht bei allen auf, die vom WPW-Syndrom betroffen sind. In sehr seltenen Fällen kann dieses Syndrom auch im Säuglingsalter auftreten. Die effektivste Möglichkeit, das WPW-Syndrom zu behandeln, ist die sog. Ablation: die überzählige Leitungsbahn wird aufgespürt und verödet (sog. Katheterablation). Damit wird die fehlerhafte Leitung unterbrochen.
Brachykarde Herzrhythmusstörungen
Sinus-Bradykardie
Die Sinus-Bradykardie bezeichnet einen zu langsamen Herzschlag (unter 60 Schläge/min), der vom Sinusknoten ausgeht. Ein solch langsamer Herzschlag wird bspw. während des Schlafs, aber auch bei Leistungssportlern gemessen und ist im Normalfall ungefährlich. Allerdings kann die Sinus-Bradykardie auch auf Herzerkrankungen wie bspw. die koronare Herzkrankheit oder auch auf Drogen- bzw. Medikamentenkonsum hinweisen. Möglich ist auch das Sick-Sinus-Syndrom als Ursache (s. u.).
AV-Block
Der AV-Block (atrioventrikulärer Block) beschreibt eine gestörte Reizübertragung zwischen den Vorhöfen und den Herzkammern. Die elektrische Erregung, die vom Sinusknoten ausgeht, wird normalerweise über die Vorhofmuskulatur zum AV-Knoten weitergeleitet. Über diesen Knoten wird die elektrische Erregung in die Herzkammer geleitet. Bei einem Block ist diese Weiterleitung gestört: Die Reizübertragung wird entweder verlangsamt oder sogar völlig unterbrochen. Unterschieden werden hierbei drei Schweregrade:
- AV-Block Grad I: Die Reizweiterleitung wird lediglich verzögert
- AV-Block Grad II: Die Reizweiterleitung wird stärker verzögert und/oder teilweise unterbrochen
- AV-Block Grad III: Die Reizweiterleitung ist vollständig unterbrochen
Die Symptome sind abhängig vom Schweregrad des AV-Blocks. Bei einer AV-Blockierung kann der Puls auf unter 40 Schläge pro Minute fallen. Bei einem AV-Block des ersten Grades merken Betroffene in vielen Fällen nichts, während beim zweiten und dritten Grad sogar ein Herzstillstand möglich ist.
SA-Block
Der SA-Block (sinuatrialer Block) bezeichnet Störungen der Erregungsleitung vom Sinusknoten hin zum AV-Knoten. Auch hier wird zwischen drei Schweregraden unterschieden:
- SA-Block Grad I: Die Weiterleitung der elektrischen Erregung auf die Vorhofmuskulatur ist verlangsamt. Problematisch ist dabei, dass diese Störung im normalen EKG nicht zu erkennen ist
- SA-Block Grad II: Die Erregung der Vorhofmuskulatur ist zeitweise unterbrochen
- SA-Block Grad III: Die vom Sinusknoten ausgehende Erregungsweiterleitung ist komplett blockiert
Im Falle eines Ausfalls der Erregungsweiterleitung kann u.a. der AV-Knoten als Taktgeber fungieren, damit das Herz dennoch weiterschlagen kann. Welche Symptome vorliegen, hängt sowohl vom allgemeinen Gesundheitszustand des Patienten ab als auch vom Schweregrad des SA-Blocks. Wie beim AV-Block bemerken Patienten beim ersten Schweregrad häufig nichts. Bei den Schweregraden II und III kann es u.a. zu Schwindel, Herzstolpern oder einem Kreislaufkollaps kommen.
Sick-Sinus-Syndrom
Mit dem Sick-Sinus-Syndrom, auch Sinusknotensyndrom genannt, wird die fehlerhafte Funktion des Sinusknoten bezeichnet. Die Ursachen für dieses Syndrom können vielfältig sein; häufiger tritt es bspw. als Folge einer koronaren Herzkrankheit, einer Herzmuskelentzündung oder auch einer Herzmuskelschwäche auf. Infolge dieser Erkrankungen wird das Gewebe des Sinusknoten beschädigt, weshalb verschiedene Herzrhythmusstörungen auftreten können. Tückisch ist das Syndrom insofern, als dass es sowohl tachykarde als auch bradykarde Phasen gibt, die unregelmäßig auftreten können: manchmal schlägt das Herz dann zu schnell, manchmal zu langsam.
Das Sick-Sinus-Syndrom tritt vor allem im höheren Alter auf und wird ggf. von bereits vorhandenen Rhythmusstörungen begünstigt.
Extrasystolen
Als sogenannte Extrasystolen werden Herzschläge bezeichnet, die zusätzlich zum normalen Herzrhythmus auftreten. Diese zusätzlichen Herzschläge entstehen durch Impulse entweder im Vorhof oder aus der Herzkammer. Dementsprechend wird dann von supraventrikulären oder ventrikulären Extrasystolen gesprochen.
Extrasystolen müssen nichts Schlimmes bedeuten: Sie stören zwar den Sinusrhythmus und werden manchmal u.a. als Herzstolpern wahrgenommen, kommen aber auch bei gesunden Menschen vor. In vielen Fällen muss keine Behandlung erfolgen. Ist der/die Betroffen aber herzkrank oder liegen andere Erkrankungen des Herz-Kreislauf-Systems vor, ist unbedingt eine ärztliche Untersuchung notwendig, um die zugrundeliegende Ursache abzuklären.
Welche Ursachen haben Herzrhythmusstörungen?
Im Folgenden werden Ihnen einige der wichtigsten Ursachen für Herzrhythmusstörungen vorgestellt und erläutert.
Schilddrüsenüber- oder -unterfunktion
Gemeinsam mit anderen Hormondrüsen beeinflusst die Schilddrüse viele lebensnotwendige Stoffwechselprozesse unseres Körpers. Bei einer Über- oder Unterfunktion der Schilddrüse werden zu viele bzw. zu wenige der Hormone Tetrajodthyronin und Trijodthyronin produziert und ausgeschüttet. Davon ist gleichfalls das Herz-Kreislauf-System betroffen, da die Schilddrüsenhormone u. a. auch für die Regulierung des Blutdrucks und des Herzschlags verantwortlich sind. Bei einer Überfunktion ist entsprechend die Herzschlagfrequenz erhöht, was sich etwa durch Herzrasen bemerkbar macht, während bei einer Unterfunktion der Schilddrüse der Herzschlag verlangsamt werden kann. Mehr zur Schilddrüse und ihren Hormonen erfahren Sie an dieser Stelle.
Blutarmut
Ein erhöhter Herzschlag kann in schlimmeren Fällen auch auf Anämie, also Blutarmut zurückgeführt werden. Dabei ist der Sauerstofftransport gestört, sodass die Gewebszellen nicht mehr mit ausreichend Sauerstoff versorgt werden. Der Körper versucht dann, den Sauerstoffmangel auszugleichen, indem er mehr Blut in den Körper pumpt, was zu einer erhöhten Herzschlagfrequenz führt.
Bluthochdruck
Bluthochdruck spielt besonders im Zusammenhang mit Vorhofflimmern eine wichtige Rolle: Mehr als 50% aller Patienten mit Vorhofflimmern leiden an Hypertonie. Denn je höher der Blutdruck ist, desto stärker muss das Herz – genauer gesagt die linke Herzkammer, die das sauerstoffreiche Blut in den Körper transportiert – arbeiten. Der Herzmuskel muss sich langfristig gesehen an diese erhöhten Anforderung anpassen und verdickt sich (sog. Herzmuskelhypertrophie). Diese Mehrbelastung der linken Herzkammer kann sich auf den linken Vorhof des Herzens übertragen, der sich wiederum erweitern kann. Dadurch können krankhafte Veränderungen des Stoffwechsels der Muskelzellen des Vorhofs entstehen. Außerdem können sich Narben in diesem Bereich bilden. In dieser Konstellation entsteht dann das Vorhofflimmern. Diese Rhythmusstörungen lassen sich durch eine Behandlung des Bluthochdrucks meistens nicht rückgängig machen, weiteren krankhafte Veränderung des Herz-Kreislauf-System kann somit aber vorgebeugt werden. Mehr über Bluthochdruck erfahren Sie in diesem Artikel.
Möchten Sie mehr über Bluthochdruck erfahren? Im folgenden Video klärt Dr. Tobias Weigl auf, wie es zur sogenannten Hypertonie kommt und wie sie diagnostiziert und behandelt wird.
Herzmuskelentzündung
Eine Herzmuskelentzündung (sog. Myokarditis) kann im Prinzip durch jegliche Art von Herzmuskelschäden verursacht werden. Häufig sind Infektionen für eine solche Entzündung verantwortlich, ursächlich können aber auch Autoimmunerkrankungen, bestimmte Bakterien wie Streptokokken, eine Blutvergiftung (sog. Sepsis), Kollagenosen oder selten auch Medikamente sein. Herzrhythmusstörungen können dabei ein Symptom einer schwerwiegenderen Herzmuskelentzündung sein: Dann können zusätzliche elektrische Impulse vom Sinusknoten ausgehen. Möglich ist es aber auch, dass diese Impulse verzögert oder sogar überhaupt nicht weitergeleitet werden, weshalb Arrhythmien entstehen.
Eine mitunter lebensgefährliche Herzmuskelentzündung kann auch dann entstehen, wenn Sie gerade mit einem fiebrigen Infekt wie z. B. einem Grippevirus zu kämpfen haben und sich sportlich betätigen. Bei einem leichten Schnupfen ohne Fieber, Halsschmerzen oder Husten ist Sport noch möglich. Vor allem aber bei fiebrigen Virusinfekten sollten Sie die Sportschuhe gegen das Bett eintauschen, da in dieser Situation Sport das Immunsystem belastet und folglich weniger Ressourcen für die Bekämpfung der Krankheitserreger bereit stehen. Auch nach Abklingen der Symptome sollten Sie noch einige Tage regenerieren und erst danach langsam wieder das Training aufnehmen.
Koronare Herzkrankheit
Bei der koronaren Herzkrankheit (kurz: KHK) verschließen bzw. verhärten sich die Herzkranzgefäße durch Ablagerungen in den Blutgefäßen, sodass es zu einer Durchblutungsstörung des Herzmuskels kommt. Dadurch kann in der Folge u. a. der Herzrhythmus gestört werden, da das Herz nicht mehr mit ausreichend Sauerstoff versorgt wird und Teile des Herzgewebes beschädigt werden können, die für den richtigen Rhythmus des Herzschlags verantwortlich sind. Der Puls kann im weiteren Verlauf aus dem Takt geraten und langsamer, unregelmäßig oder schneller schlagen und dann zu Herzrasen führen.
Möchten Sie mehr über die koronare Herzkrankheit und den Herzinfarkt erfahren? Im folgenden Video erklärt Ihnen Dr. Tobias Weigl, welche Ursache(n) die koronare Herzkrankheit hat und wie es im Zuge dessen zu einem Herzinfarkt komme kann.
Diabetes mellitus
Rund 75% aller Diabetiker sterben an kardiovaskulären Erkrankungen. Das ist darauf zurückzuführen, dass Diabetes langfristig die Gefäße verkalkt (sog. Arteriosklerose): Dabei lagert sich nach und nach Plaque an den Gefäßwänden ab, die den Blutfluss behindern, der letztlich die Zellen mit Sauerstoff und Nährstoffen versorgt. Dabei können ebenfalls Herzrhythmusstörungen auftreten, am häufigsten ist das Vorhofflimmern: 35-40% der Diabetiker sind davon betroffen.
Elektrolytenhaushalt
Die Blutsalze (sog. Elektrolyten) Kalium und Magnesium haben für das Herz eine wichtige Bedeutung: Sie stabilisieren u.a. den Herzrhythmus, weswegen ein ausgewogener Kalium- und Magnesiumhaushalt von enormer Wichtigkeit ist. Eine zu hohe oder zu niedrige Konzentration der Blutsalze kann Herzrhythmusstörungen begünstigen. Ein starker Magnesiummangel kann bspw. zu Kammerflimmern führen, während ein deutlich erhöhter Kaliumspiegel den Herzrhythmus verlangsamt und im Extremfall sogar einen Herzstillstand verursacht.
Karotissinus-Syndrom
Im Bereich des Karotissinus‘, der sich an der Halsschlagader befindet, sind bestimmte Druckrezeptoren lokalisiert, die sog. Barorerezeptoren. Diese Druckrezeptoren sind u.a. wichtig für die Regulierung des Blutdrucks und reagieren z. B. auf Veränderung des Drucks innerhalb der Schlagadern. Je nachdem, welcher Reiz vorliegt, versenden diese Rezeptoren elektrische Impulse an das Kreislaufzentrum im Hirn, das wiederum dann die Herz- und Aterientätigkeit anpasst, um den Blutdruck entsprechend anzupassen.
Beim sogenannten Karotissinus-Syndrom funktionieren diese Druckrezeptoren nicht richtig: Sie sind überempfindlich und verschicken bereits bei geringerem äußeren Druck (z. B. durch einen etwas engeren Hemdkragen) entsprechende elektrische Impulse an das Herz, damit der Blutdruck sinkt, obwohl dies physiologisch gar nicht notwendig ist. Dadurch kann eine Bradykardie ausgelöst werden, unter Umständen sogar ein Herzstillstand. Häufige Symptome im Zusammenhang mit diesem Syndrom sind Schwindel und Ohnmacht.
Herzklappenerkrankungen
Auch Defekte bzw. Erkrankungen der Herzklappen können Herzrhythmusstörungen verursachen. Am Ein- und Ausgang der linken und rechten Herzkammer befinden sich jeweils die sogenannten Herzklappen, die die Funktion eines Ein- und Auslassventils innehaben. Sind die Herzkammern gefüllt und kontrahieren, verschließen sich die Klappen am jeweiligen Eingang der Herzkammern. Auf diese Weise wird verhindert, dass das Blut zurück in die Vorhöfe fließt. Dadurch steigt der Druck in den Kammern, wodurch nun die Klappen geöffnet werden, die zur Lungen- und Hauptschlagader führen. Im Laufe des Lebens kommt es ganz natürlich zu Verkalkungen und Ablagerungen an den Herzklappen. Dadurch können Verengungen (sog. Klappenstenosen) oder Undichtigkeiten (sog. Klappeninsuffizienz) entstehen. Aber auch bakterielle Infektionen oder chronische Entzündungen können Herzklappenfehler verursachen. Vor allem bei einer bereits länger bestehenden Mitralklappen-Stenose können Herzrhythmusstörungen auftreten. Die Mitralklappe liegt zwischen der linken Herzkammer und dem linke Vorhof und sorgt dafür, dass das sauerstoffgesättigte Blut aus der linken Herzkammer in den Körperkreislauf gelangt. Zudem sorgt sie dafür, dass kein Blut in den linken Vorhof zurückfließt. Bei einer Mitralklappen-Stenose ist die Öffnung der Klappe verengt, weswegen das Herz schwerer arbeiten muss, damit das Blut in die linke Herzkammer gedrückt werden kann. Auf diese Weise können dann Herzrhythmusstörungen entstehen.
Herzinsuffizienz
Eine Herzschwäche (sog. Herzinsuffzienz) beschreibt im Grunde eine verringerte Pumpfähigkeit des Herzens. Dabei kann es sein, dass das Blut aufgrund der mangelnden Pumpkraft zurück ins Herz fließt, wodurch der Druck in den Blutgefäßen steigt. Möglich ist aber auch, dass die Pumpkraft nicht mehr ausreicht, um den Körper genügend mit sauerstoffreichem Blut zu versorgen. In diesem Fall treten Arrhythmien auf, da das Herz teils erheblich mehr arbeiten muss, um genügend sauerstoffgesättigtes Blut in den Körper zu leiten. Diese verminderte Pumpkraft kann dann zu Herzrhythmusstörungen führen – durch eine erhöhte Schlagfrequenz versucht das Herz, den Bluttransport trotzdem in ausreichender Form aufrechtzuerhalten.
Umgekehrt können Herzrhythmusstörungen aber auch eine Herzinsuffizienz verursachen: Wird das Herz durch Arrhythmien häufig stark belastet, kann sich unter Umständen eine Herzschwäche ausbilden.
Weitere mögliche Ursachen sind
- Stress
- Drogen- und/oder Alkohol-Konsum
- übermäßige Zufuhr von Koffein
- Nebenwirkungen von Medikamenten
Welche Symptome haben Herzrhythmusstörungen?
Herzrhythmusstörungen können eine Vielzahl von Symptomen verursachen. Je nachdem, um welche Herzrhythmusstörungen es sich handelt, können u. a. folgende Symptome auftreten:
- Herzklopfen, Herzrasen, Herzstolpern
- Schmerzen in der Brust
- Schwächeanfälle
- Schwindel
- Atemnot
- Krampfanfälle
- Benommenheit, Verwirrtheit
- Ohnmacht
Wer ist von Herzrhythmusstörungen betroffen?
Prinzipiell ist jeder während seines Lebens von Herzrhythmusstörungen betroffen. Oft sind diese Vorfälle harmlos, da sie bspw. auf Koffein- oder Alkoholkonsum oder Sport zurückzuführen sind und meistens vergleichsweise rasch abklingen. Ernstzunehmende Herzrhythmusstörungen treten häufiger bei Patienten auf, die an Erkrankungen des Herzens leiden. Ebenso sind im Schnitt ältere Menschen deutlich häufiger von Arrythmien betroffen als Jüngere. Zur Risikogruppe gehören daneben auch Patienten, die von Diabetes bzw. Bluthochdruck betroffen sind, da diese unbehandelt auch Herzrhythmusstörungen verursachen können.
Was tut der Arzt? Teil 1: Diagnose
Als erstes wird der Arzt in einem Anamnesegespräch erfragen, welche Symptome bei Ihnen vorliegen und mögliche Vorerkrankungen abklären. Dabei fragt Sie der Arzt u.a.
- wann Symptome wie Herzrasen das erste Mal aufgetreten sind,
- wie häufig die Arrhythmie auftritt,
- ob die Arryhthmie in bestimmten Situationen auftritt
- ob sie plötzlich beginnt und abrupt endet,
- ob es bestimmte auslösende Faktoren gibt, wie z.B. körperliche Belastung oder Alkoholkonsum,
- ob Vor- bzw. Grunderkrankungen wie Diabetes vorliegen,
- wie stark Ihr persönlicher Leidensdruck ist,
- ob es generelle körperliche Beeinträchtigung gibt,
- ob damit verbunden andere Symptome wie Schwindel oder Übelkeit auftreten,
Danach erfolgt die körperliche Untersuchung: Je nach Art der Herzrhythmusstörung kann der Arzt mit einem Stethoskop unregelmäßige Herzschläge bereits wahrnehmen. Ebenfalls werden Puls und Blutdruck gemessen.
Die zentrale Untersuchung bei der Diagnose einer Herzrhythmusstörung ist die Elektrokardiografie (EKG). Bei einer EKG werden die Herzströme aufgezeichnet, wodurch Veränderungen, die das Herz betreffen, identifiziert werden können. Hierfür bringt der Arzt mehrere Elektroden am Körper des Patienten an. Diese Elektroden erfassen nun die elektrische Erregung des Herzens. Diese Herzströme werden aufgezeichnet und im Nachgang vom Arzt ausgewertet. Dabei kann der Arzt das EKG unter verschiedenen Bedingungen einsetzen, da einige Arrhythmien bspw. nur unter Belastung zum Vorschein kommen oder unregelmäßig auftreten:
- Ruhe-EKG: Die Herzströme werden unter Ruhebedingungen gemessen. In der Regel erfolgt ein Ruhe-EKG im Liegen, der Messvorgang dauert einige Minuten.
- Langzeit-EKG: Die Herzströme werden für 24 Stunden aufgezeichnet. Dafür werden dem Patienten Elektroden im Brustbereich angebracht, die mit einem kleinen tragbaren Gerät verbunden sind. Dieses Gerät trägt der Patient um den Hals, der Apparat selbst ist dabei an einem Band befestigt, sodass das Gerät auf Brusthöhe hängt.
- Belastungs-EKG: Unter Belastung werden die Herzströme aufgezeichnet. Dem Patienten werden am freien Oberkörper mehrere Elektroden angeklebt. Dieser muss nun bspw. auf einem Fahrrad radeln. Dieser Vorgang dauert ca. 15 Minuten, wobei die Belastung kontinuierlich gesteigert wird.
In vielen Fällen können mit den verschiedenen Varianten des EKGs Herzrhythmusstörungen diagnostiziert werden. Gelingt es aber bspw. nicht, eine Herzrhythmusstörung während eines 24-Stunden-EKGs aufzuzeichnen, ist eine mögliche Alternative ein implantierbarer oder externer Rhythmusrekorder. Implantierbare Rekorder können bis zu drei Jahre lang den Herzrhythmus eines Patienten aufzeichnen und abspeichern. Hierfür werden die kleinen Geräte mit einem kleinen Eingriff unter die Haut des Patienten implantiert. Bei externen Geräten hat der Patient hingegen die Möglichkeit beim Auftreten von Symptomen ein EKG aufzuzeichnen: In diesen Fällen drückt der Patient den Eventrecorder, die meisten Kontaktelektroden besitzen, 30 sec. oder sogar einige Minuten auf die Haut im Brustbereich. Voraussetzung ist dabei natürlich, dass der Patient nicht das Bewusstsein verliert. Ein solcher Eventrecorder wird dann eingesetzt, wenn bisher ungeklärte Synkopen, also Ohnmachtsanfälle auftreten oder sogenannte kryptogene Schlagfälle, bei denen die Ursache unklar ist.
Je nach Einschätzung des Arztes und abhängig von den Ergebnissen der EKGs kann der Arzt weitere Untersuchungen vornehmen. Dazu gehören u. a.
- Röntgenaufnahme des Brustkorbes: Mit einer Röntgenaufnahme des Brustkorbs kann der Arzt u. a. feststellen, ob eine Vergrößerung des Herzens bzw. Anzeichen einer Herzinsuffizienz vorliegen.
- Echokardiographie (Herzultraschall): Mithilfe eines Herzultraschalls kann der Arzt bessere Einblicke über die Funktion und Form der Herzklappen sowie die Größe des Herzens erlangen. Die Untersuchung wird über die Speiseröhre oder über die Haut erfolgen
- Blutuntersuchung: Da die Elektrolyte Kalium und Magnesium u.a. für die Bildung und Weiterleitung der elektrischen Erregung wichtig sind, kontrolliert der Arzt die Konzentration beider Blutsalze beim Patienten. Die regelmäßige Kontrolle des Blutsalzspiegels ist besonders dann wichtig, wenn der Patient Medikamente wie bspw. Diuretika (Entwässerungsmittel) einnimmt, da diese eine erhöhte Ausscheidung von u. a. Kalium zur Folge haben. Der Normbereich für Kalium liegt bei 3,6–4,8 mmol/l und bei Magnesium bei 0,7–1,05 mmol/l. Da eine Unter- oder Überfunktion der Schilddrüse ebenfalls die Ursache für Herzrhythmusstörungen sein kann, wird bei der Blutuntersuchung auch der TSH-Wert (Thyreotroponin) bestimmt. Aus diesem Wert kann dann geschlossen werden, ob eine Störung der Schilddrüse vorliegt.
- Elektrophysiologische Untersuchung (EPU): Gerade, wenn die bisherigen Untersuchungen keine klare Diagnose der Herzrhythmusstörung zulassen, kann der Arzt eine sogenannte elektrophysiologische Untersuchung durchführen. Hierfür werden biegsame Sonden über die Butgefäße bis hin zum Herzen eingeführt. Bei diesen Sonden handelt es sich um spezielle Elektrodenkatheter, mit denen der Arzt unmittelbar aus dem Herzen EKG-Ableitungen messen kann.
Dabei wird das EPU in mehreren Fällen verwendet: Wurde bspw. bei einem Langzeit-EKG eine Arrhythmie festgestellt, die genauer untersucht werden oder durch eine Katheterablation behandelt werden muss, dient die EPU bei letzterem zum Auffinden des Bereichs des Herzgewebes, der verödet werden muss. Darüber hinaus kann die EPU aber u. a. auch verwendet werden, falls etwa der Verdacht auf das Sick-Sinus-Syndrom besteht oder Ohnmachtsanfälle vorkommen, die bisher nicht geklärt werden konnten.
Liegen die Elektrodenkatheter nun an der entsprechenden Position, kann der Arzt die EKG-Ableitung direkt aus dem Herzen wahrnehmen (sog. intrakardiales EKG). Gegebenenfalls lassen sich so schon Rückschlüsse auf die Herzrhythmusstörungen ziehen. Falls nicht, versucht der Arzt mithilfe von elektrischen Impulsen von außen, die Arrhythmie zu verursachen, damit der Entstehungsort und der konkrete Mechanismus hinter der Störung entdeckt werden können.
Liegt der Verdacht nahe, dass das Herz in irgendeiner Form erkrankt ist, wird normalerweise ein Kardiologe konsultiert. Aber was macht ein Kardiologe überhaupt? Mehr Informationen gibt Ihnen Dr. Tobias Weigl im folgenden Video.
Was tut der Arzt? Teil 2: Therapie
Nicht jede Herzrhythmusstörung ist bösartig und muss zwangsläufig behandelt werden. Ob eine Behandlung notwendig ist, hängt u. a. davon ab, ob die jeweilige Arryhthmie kurz- oder langfristig lebensbedrohlich ist und wie die Beschwerden des Patienten sind. Grundsätzlich gilt, dass die konkrete Behandlung sowohl von der Art als auch von der eigentlichen Ursache der Herzrhythmusstörung abhängt. Je nachdem können die verschiedenen Therapiemaßnahmen auch kombiniert werden. Im Folgenden sollen die zentralen Behandlungsmaßnahmen bei Herzrhythmusstörungen vorgestellt werden.
Medikamentöse Behandlung – Antiarrhythmika
Antiarrhythmika sind eine wichtige Behandlungsmöglichkeit bei Herzrhythmusstörungen. Im Gegensatz zu früher werden diese Medikamente aber deutlich gezielter und kürzer eingesetzt. So wurden Antiarrhythmika (abgesehen von Beta-Blockern) zwischen 2005 und 2014 35% weniger häufig verordnet als zuvor. Das hängt u. a. damit zusammen, dass die Schrittmacher- und Ablationstherapien immer weiter verbessert wurden, sodass eine medikamentöse Behandlung nicht immer notwendig ist. Ebenfalls spielen aber Nebenwirkungen eine Rolle bei dieser Entwicklung: Das Hauptproblem einiger Antiarrhythmika ist, dass sie besonders bei einem vorgeschädigten Herz proarryhthmisch wirken, also eine Rhythmusstörungen unter Umständen sogar befördern. Besonders Medikamente der Antiarrhytmika-Klasse 1 zeigen diese Nebenwirkung: Hierzu zählen Medikamente mit den Wirkstoffen Ajmalin, Prajmalium, Lidocain, Flecainid und Propafenon. Zudem sind die meisten dieser Wirkstoffe negativ inotrop. Das bedeutet, dass die Kontraktionskraft des Herzens – die Kraft, mit der sich das Herz zusammenzieht und das Blut pumpt – verringert wird. Nichtsdestotrotz bleiben Antiarrhythmika eine wichtige Säule der Arrhythmien-Behandlung.
Wie wirken die Antiarrhythmika genau?
Antiarrhythmika werden gegen Tachykardien eingesetzt. Die verschiedenen Wirkstoffe werden dabei in die Klassen I–IV eingeteilt. Welcher Wirkstoff in welche Klasse eingeordnet wird, hängt von seiner jeweiligen Wirkweise ab.
- Klasse I – diese Antiarrhythmika verschlechtern die Erregungsweiterleitung, sodass die Herzfrequenz abnimmt. Ein Wirkstoff dieser Klasse ist bspw. Flecainid, das unter dem Handelsnamen Tambocor® vertrieben wird.
- Klasse II – mit der zweiten Klasse werden Beta-Blocker (z.B. Metoprolol) bezeichnet. Diese blockieren die Beta-Rezeptoren, an denen eigentlich Stresshormone wie Adrenalin und Noradrenalin andocken. Im Normalfall regen diese das Herz an, schneller zu arbeiten, was durch Beta-Blocker verhindert wird. Beta-Blocker werden bei Tachykardien eingesetzt. Ein Wirkstoff ist etwa Propranolol (Dociton®) oder Metoprolol, zu dem Sie in diesem Artikel mehr erfahren. Betablocker gelten – bei Beachtung der Kontraindikationen – allgemein als gut verträglich und sind daher Basisantiarrhythmika für Sinustachykardien, supraventrikuläre paroxysmalen Tachykardien, Vorhofflimmern und ventrikuläre Extrasystolen.
- Klasse III – Antiarrhythmika der Klasse III blockieren Kalium-Kanäle im Herzmuskel und verlängern die Dauer von Aktionspotenzialen. Dadurch schlägt das Herz langsamer. Gleichzeitig wird damit das Herz gegenüber neuen Reizen unempfindlicher, die einen unregelmäßigen Herzschlag fördern könnten (etwa bei den kreisenden Erregungen einer AV-Knoten-Reentry-Tachykardie). Ein Beispiel für einen Wirkstoff dieser Klasse ist Amiodaron (etwa Cordarex®). Bedeutsame Nebenwirkung dieser Substanzklasse ist die Auslösung einer bestimmten Herzrhythmusstörung, die durch die verlängerten Aktionspotenziale hervorgerufen wird und lebensbedrohlich sein kann.
- Klasse IV – diese Antiarrhythmika sind sogenannte Calciumkanalblocker: Sie verringern den Einstrom des Calciums am Sinus- und AV-Knoten, wodurch in diesen Bereichen die Weiterleitung der elektrischen Impulse verzögert wird. In der Folge schlägt das Herz wieder langsamer. Indikationen für diese Klasse sind u. a. die koronare Herzkrankheit und besonders Vorhofflimmern bzw. -flattern. Ein Wirkstoff aus dieser Gruppe ist Verapamil (z. B. Isoptin®).
Möchten Sie mehr zu Beta-Blockern erfahren? Im folgenden Video erklärt Ihnen Dr. Tobias Weigl die Wirkung und Nebenwirkungen dieser wichtigen Wirkstoffgruppe.
Kardioversion
Die Kardioversion wird bei tachykarden Herzrhythmusstörungen eingesetzt und soll den normalen Herzrhythmus wiederherstellen. Eine Kardioversion kann medikamentös erfolgen, in diesem Fall werden dann Antiarrhythmika eingesetzt. Die elektrische Kardioversion erfolgt durch einen Defibrillator (auch Kardioverter genannt). Dabei wird durch das Gerät ein elektrischer Impuls an das Herz gegeben, durch den das zu schnelle Schlagen des Herzens unterbrochen und der Sinusrhythmus wiederhergestellt werden soll. Dabei kann ein Defibrillator implantiert werden (s. u.) oder auch unmittelbar – etwa bei einem Herzstillstand – eingesetzt werden, um den Patienten wiederzubeleben.
Herzschrittmacher
Je nach Einschätzung der Ärzte kann auch eine Schrittmachertherapie bei Herzrhythmusstörungen vonnöten sein. In diesem Fall wird ein Herzschrittmacher implantiert, der dann als eine Art künstlicher Taktgeber fungiert: Bei Bedarf stimuliert das Gerät mit elektrischen Geräten die Herzmuskulatur, damit der Herzschlag wieder einsetzt. Dabei können Herzschrittmacher sowohl bei brachykarden als auch bei tachykarden Herzrhythmusstörungen eingesetzt werden: Bei einem zu langsamen Herzrhythmus regt der Schrittmacher das Herz wieder entsprechend an, bei zu schnellem Herzschlag sendet das Gerät bestimmte Impulse, um den Rhythmus des Herzens wieder zu normalisieren. In diesen Fällen spricht man von einem implantierbaren kardioverten Defibrillator (s. u.).
Wo und wie wird der Herzschrittmacher eingesetzt?
Im Normalfall wird der Schrittmacher unterhalb des Schlüsselbeins eingesetzt, entweder unter die Haut oder unter einen Muskel. Das Kabelsystem des Geräts – die Schrittmachersonden – wird durch die Venen zum Herz gelegt. Die Spitze der Elektrode wird im Vorhof befestigt. Möglich ist es aber auch, dass die Elektrode in der Herzkammer angebracht wird. Je nach Schrittmachersystem gibt es auch zwei Elektroden, die befestigt werden müssen: Diese können dann den Vorhof und die Herzkammer getrennt mit elektrischen Impulsen stimulieren.
Die Implantation des Schrittmachers stellt nur einen kleinen Eingriff der, der nur mit einem wenige Tage langen Aufenthalt im Krankenhaus verbunden ist oder teilweise sogar ambulant vorgenommen werden kann. Laut der Richtlinie für die Schrittmachertherapie der Deutschen Gesellschaft für Kardiologie – Herz- und Kreislaufforschung e. V. und der European Society of Cardiology treten bei der Erstimplantation eher wenig Komplikationen auf. Am häufigsten treten dabei Blutungen (in 2,9–9,5% der Fälle) und Komplikationen mit den Elektrodensonden (3,6% der Fälle) auf.
Nach dem Einsetzen des Geräts und im weiteren Verlauf der Schrittmachertherapie sind regelmäßige Kontrollen durch den Arzt notwendig, um bspw. mögliche Komplikationen frühzeitig zu erkennen.
Die erste Implantation eines vollständigen Schrittmachersystems gelang 1958 den beiden Schweden Åke Senning und Rune Elmqvist.
Implantierbarer Kardioverter-Defibrillator (ICD)
Der ICD wird bei (schwerwiegenderen) tachykarden Herzrhythmusstörungen verwendet, meistens bei ventrikulären Tachykardien. Das Gerät besteht dabei u. a. aus mehreren Elektroden, die dauerhaft in der rechten Herzhälfte platziert sind und einem Steuerungsaggregat, das mit diesen Elektroden verbunden ist und unter der Brust implantiert ist. Dieses Gerät verzeichnet den Herzrhyhtmus kontinuierlich, ähnlich wie ein Herzschrittmacher. Treten tachykarde Rhythmusstörungen auf, normalisiert das ICD den Herzrhythmus wieder.
Der ICD funktioniert dabei so: Bei schwächeren Arrhythmien gibt das Gerät schwache Impulse ab, die der Patient nicht wahrnimmt, die Rhythmusstörungen aber beenden können. Bei gravierenden Herzrhythmusstörungen hingegen, etwa beim Kammerflimmern, sendet das Gerät starke elektrische Impulse, um den Vorfall zu beenden. Dies nimmt der Patient dann bspw. als Stoß oder Schag im Brustbereich wahr. Die Implantation des ICD erfolgt ähnlich wie bei einem Herzschrittmacher. Regelmäßige Kontrollen durch den Arzt sind auch hier notwendig.
Katheterablation
Die Katheterablation ist mittlerweile ein fester Bestandteil des Therapiekonzepts bei tachykarden Herzrhythmusstörungen. Dabei werden u. a. fehlerhafte Leitungsbahnen (wie z.B. beim Wolff-Parkinson-White-Syndrom) oder Bereiche im Gewebe des Herzmuskels, die weitere Erregungen auslösen bzw. weiterleiten, verödet. Gemäß der Leitlinien zur Katheterablation von der Deutschen Gesellschaft für Kardiologie – Herz- und Kreislaufforschung e. V. ist das derzeitige Standardverfahren die Hochfrequenzstromablation. Bei diesem Verfahren wird über die Katheterspitze präzise Hitze an das entsprechende Gewebe abgegeben. Auf diese Weise verödet der Arzt entsprechende Gewebestellen.
Wie läuft eine Katheterablation ab?
Eine Katheterablation wird bei örtlicher Betäubung durchgeführt, der Patient ist also bei Bewusstsein. Falls Bedarf besteht, gibt der Arzt Ihnen Schmerz- und Beruhigungsmittel. Bevor der eigentliche Eingriff stattfindet, prüft der Arzt die Herzrhythmusstörung und ihren Entstehungsort in der EPU. Während des Eingriffs setzt der Arzt dann über den Ablationskatheter winzige Narben im Herzgewebe. Dadurch soll die Entstehung bzw. die Reizweiterleitung der Impulse unterbunden werden, die die Herzrhythmusstörung verursachen. Wie lange der Vorgang dauert, lässt sich nicht genau vorhersagen. In der Regel verläuft die Ablation ohne Komplikationen. Nach dem Eingriff entfernt der Arzt die Katheter aus dem Herzen und versorgt die entsprechende Stelle mit einem Druckverband. Dieser soll Nachblutung verhindern und verbleibt ca. 6–12 Stunden dort. Währendessen muss der Patient unbedingt Bettruhe einhalten, um zu verhindern, dass der Verband verrutscht.
Häufige Patientenfragen
Welche Nebenwirkungen können Antiarrhythmika verursachen?
Dr. T. Weigl:
Wie die allermeisten Arzneimittel verursachen Antiarrhythmika auch unerwünschte Nebenwirkungen. Es gilt: Keine Wirkung ohne Nebenwirkung. Welche konkret auftreten können, hängt auch davon ab, welches Antiarrhythmikum Sie einnehmen müssen. Einige Nebenwirkung, die möglicherweise auftreten, sind u. a.
- Durchfall und/oder Erbrechen
- Koliken
- Blähungen
- Fieber
- Zittern
- Krampfanfälle
- gelegentliche Sehstörungen
- erektile Dysfunktion
- Leberfunktionsstörungen
- Appetitlosigkeit
Diese Auflistung wirkt natürlich abschreckend. Dabei müssen Sie sich aber vor Augen führen, dass die Nebenwirkungen zum einen nicht zwangsläufig auftreten müssen und zum anderen Ihnen mit dem jeweiligen Medikament geholfen wird. Wichtig ist es aber, dass Sie ihren Arzt über aufgetretene Nebenwirkungen informieren.
Möchten Sie mehr über Nebenwirkungen von Arzneimitteln wissen? Im folgenden Video erklärt Ihnen Dr. Tobias Weigl, welche Medikamente am häufigsten Probleme verursachen.
Kann ich etwas gegen Herzrhythmusstörungen tun?
Dr. T. Weigl:
Bis zu einem gewissen Grad kann man als Betroffene/r etwas gegen die Arrhythmien tun, indem man Faktoren vermeidet, die Rhythmusstörungen begünstigen oder sogar auslösen. Grundsätzlich sind eine gesunde Ernährung und ausreichend Bewegung natürlich förderlich, aber auch der Verzicht – oder zumindest ein geringerer Konsum – auf Zigaretten, Alkohol oder Koffein können Arrhythmien vorbeugen oder zumindest die Wahrscheinlichkeit des Auftretens verringern. Wichtig in diesem Zusammenhang ist auch ein ausreichender und erholsamer Schlaf. Ein weiteren Faktor, dem man als Patient meistens gut beeinflussen kann, ist der Elektrolytenhaushalt: Kalium und Magnesium sollten in ausreichender Menge zugeführt werden.
Wann sollte ich bei Herzrhythmusstörungen zum Arzt?
Dr. T. Weigl:
Zunächst einmal müssen Herzrhythmusstörungen nicht zwangsläufig etwas Schlimmes bedeuten. Im Grunde hat jeder Mensch in seinem Leben irgendwann einmal einen unregelmäßigen Herzschlag, ohne, dass dies überhaupt bemerkt wird. Dabei ist es aber nicht immer ganz so leicht, im Einzelfall eine klare Grenze zu ziehen: Wann sind Herzrhythmusstörungen wirklich bedrohlich und wann normal und unbedenklich? Häufiger sind Herzrhythmusstörungen allerdings auf eine Herzkrankheit oder andere Erkrankungen wie eine Schilddrüsenüber- oder unterfunktion zurückzuführen. Fällt dem Patienten also auf, dass der Herzschlag Unregelmäßigkeiten aufweist, ist es unerlässlich, einen Arzt aufzusuchen: Nur dieser kann nach einer gründlichen Untersuchung entscheiden, wie schwerwiegend die Arrhythmie ist. Dringender wird es für den Patienten, wenn Symptome wie Schwindel auftreten; dann sollte zügig der Arzt kontaktiert werden.
Verwandte Themen
- Langsamer Puls
- Bluthochdruck (= Hypertonie)
- Herzinfarkt
- Herzrasen
- Herzwerte wie Troponin oder CK-MB
- Stechen im Herz
- Koronare Herzkrankheit (KHK)
- Blut – Aufgaben und Bestandteile
- Blutarmut (= Anämie)
- Was macht ein Internist?
- Der Betablocker Metoprolol – Dosierung, Wirkung & Nebenwirkungen
Sind Sie oder einer Ihrer Familienangehörigen von Herzrhythmusstörungen betroffen? Was waren die Ursachen? Wie gehen Sie damit um? Nutzen Sie unsere Kommentarfunktion unten für den Austausch untereinander und mit uns!
Die hier beschriebenen Punkte (Krankheit, Beschwerden, Diagnostik, Therapie, Komplikationen etc.) erheben keinen Anspruch auf Vollständigkeit. Es wird genannt, was der Autor als wichtig und erwähnenswert erachtet. Ein Arztbesuch wird durch die hier genannten Informationen keinesfalls ersetzt.Autoren: Dr. Tobias Weigl und Sebastian Mittelberg
Redaktion: Christopher Keck
Veröffentlicht: 09.01.2019
Quellen
- Klaus Aktories et al. (Hg.) (2017): Allgemeine und spezielle Pharmakologie und Toxikologie. 12. Auflage. Elsevier, München.
- AMWF online. Das Portal der wissenschaftlichen Medizin (Hg.) (2013): Leitlinie: Tachykarde Herzrhythmusstörungen.
- apotheken-umschau.de (2017) (Hg.): Herzkatheter: Formen, Ablauf, Risiken.
- Bischoff Dagmar (2017): Elektrophysiologische Untersuchung (EPU), in: apotheken-umschau.de.
- Dagmar Bischoff (2017): Katheterablation korrigiert Herzrhythmus, in: apotheken-umschau.de.
- Johannes Brachmann et al. (2014): Eventrecorder: Arrhythmiesuche zwischen Neurologie und Kardiologie, in: Deutsches Ärzteblatt 111/39.
- Diedrich Bühler und Maria-Anna Schoppmeyer (2017): Was ist ein Herzschrittmacher?, in: Die Techniker-Krankenkasse.
- Bundesverband für Gesundheitsinformation und Verbraucherschutz – Info Gesundheit e.V. (Hg.): Herzrhythmusstörungen.
- Deutsche Herzstiftung e. V. (2010) (Hg.): Herzrhythmusstörungen: Kalium- oder Magnesiummangel können sie auslösen oder verstärken.
- Deutsche Herzstiftung (Hg.) Herzrhythmusstörungen – Daten & Fakten.
- Deutsche Herzstiftung e. V. (Hg.): Aus dem Takt – Herzrhythmusstörungen heute.
- Deutsches Schilddrüsenzentrum (Hg.): Schilddrüse und Herz.
- Deutsches Zentrum für Herz-Kreislauf-Forschung e.V. (2015) (Hg.): Medikamente gegen Herzrhythmusstörungen: Seltener, gezielter und kürzer.
- Deutsches Zentrum für Herz-Kreislauf-Forschung e.V. (Hg.): Herzrhythmusstörungen.
- diabetes-informationsdienst-münchen.de (Hg.): Diabetes und Herz.
- Hans-Reiner Figulla und Alexander Lauten (2014): Herzklappenerkrankungen: Symptome, Diagnose und aktuelle Therapieverfahren, in: herzstiftung.de
- Johannes Martin Hahn (2013): Checkliste Innere Medizin. Thieme, Stuttgart.
- Gerhard Hindricks und Philipp Sommer (2012): Herzrhythmusstörungen. In: Notfallmedizin up2date 7, S. 243–254.
- Martina Hoffschulte (2018): Was sind Herzrhythmusstörungen? In: Die Techniker Krankenkasse.
- internisten-im-netz.de (Hg.): Bluthochdruck: Auswirkungen.
- internisten-im-netz.de (Hg.): Was ist eine Schilddrüsenüberfunktion?
- Klinisches Wörterbuch Pschyrembel Online.
- Kompetenznetz Vorhofflimmern e.V. (2018) (Hg.): Patienteninformation Vorhofflimmern. 4. aktualisierte Auflage.
- Thorsten Lewalter und Berndt Lüderitz (2010): Herzrhythmusstörungen. Diagnostik und Therapie. 6. völlig neu bearbeitete und erweiterte Auflage. Springer, Heidelberg.
- Thomas Lüscher und Jan Steffel (2014): Herz-Kreislauf. 2. überarbeitete Auflage. Springer, Heidelberg.
- Öffentliches Gesundheitsportal Österreichs (Hg.): Herzrhythmusstörungen.
- vorhofflimmern.de (Hg.): Vorhofflimmern und Diabetes.
- Ernst Mutschler et al. (2013): Mutschler Arzneimittelwirkungen. 10. Ausgabe, Wissenschaftlicher Verlagsgesellschaft mbH, Stuttgart.










Georg Rangsacker
05.02.2019 11:24Ich werde bald meinen ersten Termin bei einem Top Herzchirurgen unserer Uniklinik haben und bereits mich gerade darauf vor. Da ich seit meiner Kindheit an unregelmäßig auftretenden Herzrhythmusstörungen leide, wird mir jetzt bald ein Herzschrittmacher eingesetzt. Am meisten bin ich schon gespannt darauf, welches Modell mir eingesetzt wird ob für Vorhofflimmern, Kammerflimmern oder beides.
Michaela
11.02.2019 06:45Bei mir treten seit kurzem Extrasystolen auf und ich warte derzeit auf die Auswertung des Langzeit EKG.
Ihr Artikel war bisher mit Abstand der Informativste, den ich bisher darüber gelesen habe.
Vielen Dank dafür!
Dr. Tobias Weigl
12.02.2019 13:03Vielen Dank, das freut mich natürlich sehr zu hören. Es war auch viel Arbeit und einige kardiologischen Kollegen haben diesen Artikel auch mit Rat & Tat unterstützt.
Viele Grüße und ich wünsche Ihnen alles Gute
Dr. T. Weigl
Estefania Garosz
09.12.2019 07:19Ich habe vor kurzem ein Langzeit EKG durchführen lassen und warte derzeit auf die Ergebnisse. Wie Sie beeits anführen, werden die Herzströme über einen vollen Tag dabei aufgezeichnet. Ich denke, dass dies aufschlussreich in der Diagnose sein kann. Vielen Dank für diesen informativen und umfassenden Beitrag!
Svenja Miess
11.12.2019 13:56Wie Sie bereits erwähnen, sind Herzrhythmusstörungen ohne sportliche Betätigung ernst zu nehmen. In meiner Familie kamen häufiger Erkankungen am Herz vor. Meine Großmutter lebte lange Zeit mit einer Herklappenerkrankung. Ich denke, dass in unsere Familie eine Art Veranlagung für Probleme mit dem Herzen vorhanden sein könnte, weshalb sich für mich der Besuch beim Arzt bei kleinsten Symptomen bereits als sinnvoll erweist. Vielen Dank für den Beitrag!
Joachim Hussing
17.04.2020 19:51Ich wusste nicht, dass Defekte der Herzklappen zu Herzrhythmusstörungen führen können. Mein Vater weiß seit einiger Zeit von einem Defekt in einer seiner Herzklappen, aber ich bin mir nicht sicher, ob er sich bewusst ist, welche Probleme das verursachen kann. Ich werde diesen Artikel mit ihm teilen und ihm vorschlagen, sich mit einem Arzt zu treffen.
Ulrike Best
27.12.2022 14:53Ich danke für diese sehr speziellen Informationen. Ich habe sehr ausgeprägtes Vorhofflimmern, an dem
man angeblich überhaupt nichts mehr ändern kann Heute Morgen war es besonders schlimm,, erst
gegen Mittag hat es sich wieder normalisiert, muss dazu sagen, dass ich Schmerzpat. bin und mit
anderen Schmerzmittel arg aufpassen muss. Auch bin ich nicht wirklich fit im Umgang mit dem Computer,
ich beherrsche nur das Notwendigste ( bin 80 Jahre) Für praktische Ratschläge wäre ich unendlich dankbar
und möchte auch gerne wissen, ob ich einem speziellen Verbund beitreten kann, bei welchem ich dann
auch spezielle Fragen stellen kann und auch die Kostenfrage möchte ich gerne geklärt wissen,
So, das waren ersteinmal viele Fragen, ich bedanke mich recht herzlich und verbleibe
mit Dank, U. Best
Gerlinde Rust
24.01.2023 16:41Sehr geehrter Herr Dr. Weigl,
als treue und interessierte Hörerin/Seherin, Ihrer sehr guten und sehr verständlichen, sowie aufschlussreichen YouTube – Videos, würde ich doch sehr gerne einmal in einem Video, Ihre
Stellungnahme über das „Strophanthin“ erfahren.
Habe gerade das Buch von Eberhard J. Wormer „Comeback eines Herzmittels“ gelesen.
Ich bin davon sehr beeindruckt. Leider zeigt es doch einmal wieder, dass die Pharmaindustrie, jahrzehntelange, natürliche und sehr gut wirkende Arzneien verbieten bzw. verdrängen, damit nur sie immer mehr und mehr Gewinne machen können und nicht immer zu Gunsten der Patienten.
Sicher kann man auch Ärzte finden, die hinter diesem Strophanthin stehen, diese leider nur Privatpatienten damit versorgen, so meine Recherche. Dabei könnte doch solch ein segenreiches Medikament, jedem Patienten zur Verfügung stehen, wenn man es nur wollte.
Ich bin 72 Jahre, leichte Herzrhythmusstörungen, von mir nur merkbar durch EKG von meinem Arzt und Bluthochdruck welcher durch Valsartan 1x 40mg morgens uns abends gut eingestellt ist, daneben noch Torasemid auch 5mg morgens und abends. Seit ich dieses Bisoprolol nicht mehr nehme, geht es mir wesentlich besser und kann auch wieder besser schlafen. Doch auch da, würde das Strophanthin sehr hilfreich sein. Leider kann ich mir als Rentnerin mit niedrigem Einkommen, keine teuren Behandlungen so wie Medikamente zum Selbstkostenpreis erlauben und hoffe, dass ich es noch erlebe, wenn Strophanthin für ALLE, sein Comeback feiern wird…
mit freundlich Grüßen
Gerlinde Rust aus Berlin