
Auf einen Blick: Was ist ein Schlaganfall?
- plötzlicher Ausfall bestimmter Hirnregionen
- häufige Ursache: veränderte Blutgefäße
- gilt als „vollendeter“ Schlaganfall, wenn die Erscheinungen länger als 24 Stunden auftreten
- häufigste Form: ischämischer Schlaganfall (80–85 Prozent)
Wer bekommt einen Schlaganfall?
- deutschlandweit etwa 270.000 Betroffene pro Jahr
- Wahrscheinlichkeit verdoppelt sich ab einem Alter von 55 Jahren alle 10 Jahre
- Männer und Frauen
- es gibt viele Risikofaktoren, u. a.: Bluthochdruck, Vorhofflimmern, Zuckerkrankheit, Übergewicht
Symptome/Anzeichen (Auszug)
- plötzlich auftretend: Schwäche, Taubheitsgefühl, Lähmungserscheinungen, unsicherer Gang, Sprachstörungen, Ausfall des Gesichtsfelds, Schwindel, starke Kopfschmerzen
- oft einseitig
Behandlung (Auszug)
- in der Notsituation: schnellstmögliche stationäre Unterbringung und Lebensrettung (beste Therapieerfolge in den ersten 3 Stunden)
- Therapie abhängig von Ursache (Gerinnsel oder Blutung)
- Gerinnsel wird schnell mit Medikamenten oder Eingriff via Katheter behandelt
- Blutung muss schnell gestoppt werden, ggf. mittels OP
- nach dem Schlaganfall: wenn möglich Rehabilitation, wenn nicht dann Unterbringung in Pflegeeinrichtung
Tipp
- Risikofaktoren meiden:
- Blutdruckwerte senken
- körperlich aktiv sein
- kochsalzarm essen
- Übergewicht abbauen
- Ernährung anpassen, um erhöhte Zucker- oder Cholesterinwerte zu vermeiden
- Vorsorgeuntersuchungen
Inhalte
- 1 Auf einen Blick: Was ist ein Schlaganfall?
- 2 Was ist ein Schlaganfall?
- 3 Die Symptome: Welche Beschwerden verursacht ein Schlaganfall?
- 4 Wer ist am ehesten betroffen?
- 5 Was tut der Arzt? Teil 1: Die Diagnose eines Schlaganfalls
- 6 Fakten-Box
- 7 Was tut der Arzt? Teil 2: Die Behandlung eines Schlaganfalls
- 8 Aktuelles aus der Forschung – Mehr Schlaganfälle bei Vegetariern
- 9 Wie sind die Aussichten für Schlaganfall-Patienten?
- 10 Häufige Patientenfragen
- 11 Typisches Patientenbeispiel
- 12 Verwandte Themen
- 13 Quellen
Von Medizinern geprüft und nach besten wissenschaftlichen Standards verfasst
Dieser Text wurde gemäß medizinischer Fachliteratur, aktuellen Leitlinien und Studien erstellt und von einem Mediziner vor Veröffentlichung geprüft.
Quellen ansehen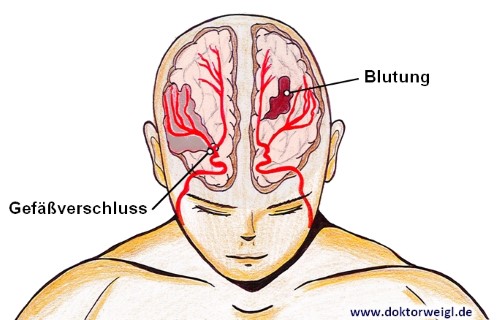
20 Prozent aller Betroffenen versterben innerhalb der ersten 4 Wochen nach dem Schlaganfall, weitere 37 im Jahr darauf. Ein Schlaganfall ist eine Notfallsituation und erfordert schnellstmögliche Behandlung. Denn die besten Behandlungserfolge können die Ärzte innerhalb der ersten 3 Stunden erzielen. Man unterscheidet je nach Ursache zwischen einem häufigen ischämischen und einem selteneren hämorrhagischen Schlaganfall. Abhängig von der Form des Schlaganfalls, die in einer schnellen Diagnostik ausgemacht werden muss, erfolgt dann eine angemessene Therapie, möglicherweise durch die Gabe bestimmter Medikamente oder sogar einen Eingriff.
Waren Sie von einem Schlaganfall betroffen oder haben Angehörige/Freunde, die einen Schlaganfall erlitten haben? Informieren Sie sich im folgenden Artikel gerne weiter und teilen Sie Ihre Erfahrungen mit uns und anderen Lesern im Kommentarbereich unter dem Artikel.
Was ist ein Schlaganfall?
Wenn sich ein Schlaganfall ereignet, fallen bestimmte Regionen in unserem Gehirn plötzlich aus. Dieser Umstand macht sich durch mehrere Beschwerden bemerkbar, bspw. plötzlich einsetzende starke Kopfschmerzen, Schwindel oder Lähmungserscheinungen, oft einseitig. Beispielsweise werden Sie während eines Schlaganfalls wohl nicht richtig Lächeln können, weil eine Gesichtshälfte gelähmt wird und der entsprechende Mundwinkel beim Lächeln unten bleibt. Auf die Symptome gehen wir im entsprechenden Kapitel später aber noch genauer ein.
Im folgenden Video erklärt Dr. Dr. Tobias Weigl den Schlaganfall und vor allem, auch worauf Sie dabei achten müssen, denn es gibt gewisse „Vorboten“. Mehr dazu und noch vieles mehr im Video.
Wieso ereignet sich aber ein solcher Schlaganfall? Es gibt zwei wesentliche Ursachen für einen Schlaganfall, nämlich zum einen eine Durchblutungsstörung des Gehirns – dann spricht der Mediziner von einem ischämischen Schlaganfall – und zum anderen Blutungen in das Gehirngewebe hinein – dann liegt ein sogenannter hämorrhagischer Schlaganfall vor.
Der ischämische Schlaganfall
In 80–85 Prozent der Fälle ist eine Durchblutungsstörung für das Erleiden eines Schlaganfalls verantwortlich. Diese ist wiederum die Folge verengter Blutgefäße, bspw. durch Ablagerungen an den Arterien-Innenwänden oder Blutgerinnsel. In der Folge kommt es zu einer Unterversorgung der jeweiligen Hirnregion mit Sauerstoff und Nährstoffen, sodass die Bereiche geschädigt werden und Nervenzellen absterben. Wie stark diese Schädigung letztlich ausfällt, hängt vor allem davon ab, wie groß die geschädigten Arterien sind und wie hoch ihre Anzahl ist.
Außerdem kann auch ein sogenannter Thrombus für die verringerte Durchblutung bzw. regelrechte Verstopfung der Gehirnarterien verantwortlich sein. Dieser auch als Pfropf oder Blutgerinnsel bekannte „Klumpen“ besteht aus Thrombozyten. Das sind Zellen, deren Aufgabe u. a. darin besteht, verletze Gefäßwände zu verschließen. Löst sich nun ein solcher „Klumpen“, kann er mit dem Kreislaufsystem wandern. Er gelangt so in Gefäße, die zu eng für ihn sind, sodass er dort stecken bleibt und diese verschließt – z. B. im Gehirn.
Risikofaktoren für das Entstehen eines ischämischen Schlaganfalls
Es gibt eine große Menge Risikofaktoren, die einen ischämischen Schlaganfall begünstigen können. Davon gelten einige als nicht-beeinflussbar und andere als beeinflussbar.
Risikofaktoren, auf die wir keinen Einfluss haben, sind:
- Alter; das Risiko für einen Schlaganfall verdoppelt sich ab dem 55. Lebensjahr alle 10 Jahre
- Geschlecht; das Schlaganfallrisiko ist bei Männern im Vergleich zu Frauen um 24–30 Prozent erhöht
- familiäre Veranlagung
Beeinflussen können wir aber folgende Risikofaktoren:
- arterieller Bluthochdruck (4–5-fach erhöhtes Risiko)
- Vorhofflimmern (5–16-fach erhöhtes Risiko)
- die Zuckerkrankheit Diabetes mellitus
- zu wenig Bewegung
- Übergewicht
- verengte Arteria carotis communis; paarige Arterie, die links und rechts des Halses verläuft
- Alkoholmissbrauch
- Rauchen
- Polyglobulie; krankhafte Vermehrung roter Blutkörperchen
- psychosoziale Belastungsfaktoren wie Stress, Depressionen oder belastende Ereignisse im Leben
- die „Pille“, wenn sie lange eingenommen wurde
- Herzerkrankungen mit Risiko für Embolien (Gefäßverstopfungen), bspw. Herzrhythmusstörungen oder Herzinfarkt
Der hämorrhagische Schlaganfall
Bei der hämorrhagischen Form des Schlaganfalls kommt es zu Blutungen in das Gehirngewebe. Etwa 20 Prozent aller Schlaganfälle sind das Ergebnis solcher Einblutungen. Man unterscheidet hier noch einmal zwischen einer Intrazerebralen Blutung und einer Subarachnoidalblutung. Gemeinsam haben sie aber den Umstand, dass sie ebenso wie der ischämische Schlaganfall dazu führen, dass es zu einer Sauerstoffunterversorgung des Gehirns kommt.
Eine Intrazerebrale Blutung kann bspw. das Ergebnis zu hohen Blutdrucks sein, sodass die Gefäße im Gehirn diesem nicht mehr standhalten können. Sie geben nach und das Blut fließt schließlich in das Gehirngewebe hinein. Dies kann aber auch passieren, wenn die Gefäße z. B. durch eine Atherosklerose vorgeschädigt sind und daher leichter reißen. Des Weiteren können auch Gefäßaussackungen (sog. ‚Aneurysmen‘) zu Blutungen in das Gehirn führen. Wenn diese reißen, können sie sich anschließend in das Hirngewebe ergießen.
Subarachnoidalblutungen sind eher selten, sie sind in bis zu 5 Prozent der Fälle Grund für einen Schlaganfall. Hier fließt Blut in den Raum zwischen Gehirn und Hirnhaut, wo es dann zu einem Druck im Gehirn kommt, der das Absterben von Nervenzellen verursacht.
Einteilung des Schlaganfalls
In der Medizin gibt es grundsätzlich zwei Arten, auf die sich Schlaganfälle einteilen lassen, nämlich nach Verlauf und nach Morphologie, also Form.
Bei der Einteilung gemäß Verlauf unterscheidet man zwischen einer sogenannten transitorischen ischämischen Attacke (kurz: TIA) und dem oben genannten ischämischen Schlaganfall.
Die TIA beschreibt eine vorübergehende Episode, in der sich neurologische Ausfälle bzw. Dysfunktionen ergeben. Dies passiert infolge einer Minderdurchblutung des zentralen Nervensystems. Es lassen sich dann im MRT keine Läsionen, also Verletzungen, erkennen und in der Regel dauert der Anfall einige Minuten. Die Zeit ist heute allerdings nicht mehr maßgeblich für diese Definition. Die TIA äußert sich durch vielfältige Beschwerden, zu denen Störungen der Motorik, Sprache, Sensibilität, Koordination und des Sehens gehören. Auslöser für die TIA sind wahrscheinlich kleinste Embolien, die sich durch Verengung der Arteria carotis interna, der inneren Halsschlagader, gebildet und abgelöst haben. Das Risiko für einen weiteren Schlaganfall innerhalb der nächsten 90 Tage nach einer TIA beträgt 10 Prozent, etwa 50 Prozent ereignen sich in den nächsten zwei Tagen.
Im Verlauf eines ischämischen Schlaganfalls, der hier als Episode neurologischer Ausfälle bzw. Dysfunktionen infolge absterbenden Gewebes des zentralen Nervensystems definiert ist, kommt es zunächst kaum zu Beschwerden. Die Symptome sind nur gering ausgeprägt und neurologische Einschränkungen nicht vorhanden. Dann spricht der Mediziner von einem minor stroke. Dieser kann sich im weiteren Verlauf, meist innerhalb weniger Stunden, zu einem sogenannten progressive stroke entwickeln, bei dem dann die neurologischen Defizite zunehmen.
Mehrere Areale können betroffen sein
Eine andere Einteilung des Schlaganfalls geschieht gemäß seiner Morphologie, also seiner Form.
So beschreibt bspw. ein Territorialinfarkt ein keilförmig von abgestorbenem Gewebe betroffenes Areal, das sich in Richtung Hirnrinde ausdehnt. Ein solcher Infarkt ist meist auf eine größere Arterie zurückzuführen, die entweder durch eine Embolie verschlossen oder von Atherosklerose betroffen ist.
Sogenannte hämodynamisch-bedingte Infarkte hingegen sind das Ergebnis unzureichender Durchblutung und betreffen vor allem die Kapillargebiete des Gehirns. Kapillaren beschreiben die kleinsten, haarfeinen Verästelungen von Blutgefäßen, die hier durch einen Blutdruckabfall oder ein verringertes Herzzeitvolumen nicht mehr genügend Blut für die Versorgung ihres jeweiligen Gebiets bekommen.
Ein weiterer, letzter Punkt sind die sogenannten lakunären Infarkte. Diese haben einen Durchmesser von maximal 1,5 cm, treten vereinzelt oder zahlreich auf und finden sich am häufigsten in drei Bereichen des Gehirns, nämlich am Hirnstamm, am Thalamus (größter Teil des Zwischenhirns) und in den Basalganglien. Letztere finden sich unter der Großhirnrinde in der weißen Substanz.
Die Symptome: Welche Beschwerden verursacht ein Schlaganfall?
Ein Schlaganfall kann viele verschiedene Beschwerden verursachen, kündigt sich aber in knapp einem Drittel der Fälle vor seinem tatsächlichem Eintreten schon durch einige Warnzeichen an. Diesen sollten Sie also besondere Beachtung schenken, auch wenn die Symptome recht schnell wieder abklingen. Ein Besuch im Krankenhaus ist dann auf jeden Fall notwendig, auch wenn die Beschwerden vergangen sind. Zu den Vorboten eines Schlaganfalls zählen:
- auf eine Körperhälfte bezogen: kurz andauerndes Gefühl von Lähmung, Taubheit oder Schwäche
- Sprachstörungen, die kurz andauern; dies schließt sowohl das Sprachverständnis als auch die eigene Fähigkeit, Sprache auszudrücken, ein
- vorübergehende Erblindung auf einem Auge, Sehstörungen
- unsicherer Gang, Schwindel, Störungen des Gleichgewichts, Stürze
- starke Kopfschmerzen, die plötzlich einschießen
- kurzzeitige Desorientierung und Bewusstseinsstörung
Achtung!
Noch einmal soll an dieser Stelle betont werden: Diese Warnzeichen sollten ernstgenommen werden, auch wenn sie nach Eintreten nur Stunden oder gar Minuten andauern. Kontaktieren Sie bei Verdacht auf Schlaganfall direkt den Notarzt via 112 und gehen nicht den Umweg über Ihren Hausarzt. Erwähnen Sie am Telefon, dass Sie einen Schlaganfall im Verdacht haben. Je schneller Sie im Krankenhaus ankommen, desto besser stehen Ihre Chancen in Bezug auf Überleben und auch Erholung!
Der Schlaganfall nach den Warnzeichen
Im Ernstfall, wenn sich dann also ein Schlaganfall ereignet, sorgt die Minderdurchblutung im Gehirn dafür, dass viele verschiedene Beschwerden eintreten können. Kennzeichnend für einen Schlaganfall ist vor allem, dass diese neurologischen Ausfälle plötzlich eintreten. Oft sind dies ein unsicherer Gang, Sensibilitätsstörungen sowie Lähmungserscheinungen. Betroffene neigen dann zu Stürzen und haben oft Lähmungen, die sich vor allem nur in einer Körperhälfte ereignen. Diese Lähmungen können – je nachdem, wie stark der Schlaganfall letztlich ausfällt, nur das Gesicht (einseitig herunterhängender Mundwinkel) oder gar die ganze Körperhälfte betreffen.
Von einem Schlaganfall Betroffene können außerdem weitere Beschwerden entwickeln. Dazu gehören:
- Sehstörungen (Doppeltsehen, einseitige Erblindung)
- Schwindel
- Schluckstörungen
- Sensibilitätsstörungen und Taubheitsgefühle
- Sprachstörungen
- Bewusstseinsstörungen (Wortfindungsstörungen, gestörtes Namensgedächtnis, gestörte Ausdrucksweise)
- starke Kopfschmerzen, ggf. begleitet von Übelkeit und Erbrechen
Welche Beschwerden sich letztlich ereignen, hängt von der Stärke, dem Ausmaß und dem betroffen Areal im Gehirn ab.
In der Frühphase eines Schlaganfalls können sich auch einige Komplikationen ereignen. So ist es bspw. möglich, dass sich ein Hirnödem bildet. Ödeme sind Flüssigkeitsansammlungen. Dies führt dann zu einem erhöhten Hirndruck. Weitere mögliche Komplikationen sind Blutungen oder epileptische Anfälle.
Wer ist am ehesten betroffen?
Allgemein lässt sich sagen, dass sich deutschlandweit jährlich etwa 270.000 Schlaganfälle ereignen. Anders ausgedrückt sind das 250 Betroffene auf 100.000 Einwohner. Am häufigsten ist der weiter oben erklärte ischämische Schlaganfall mit bis zu 85 Prozent aller Anfälle. In Deutschland leben aktuell etwa 700.000 Menschen mit einer Behinderung durch einen Schlaganfall.
Die Wahrscheinlichkeit, einen Schlaganfall zu erleiden, verdoppelt sich ab dem 55. Lebensjahr alle 10 Jahre.
Dies macht sich auch in einer jüngeren Erhebung des Robert-Koch-Instituts bemerkbar. Dieser zufolge gaben 1,7 Prozent der Frauen und 1,5 Prozent der Männer an, in den vergangenen 12 Monaten einen Schlaganfall oder dauerhaft Beschwerden durch einen vorangegangenen Schlaganfall gehabt zu haben. Außerdem ging aus der Erhebung hervor, dass die Wahrscheinlichkeit für einen Schlaganfall bei Unter-55-Jährigen weniger als 1 Prozent betrug, während diese Wahrscheinlichkeit bei Über-75-Jährigen auf über 6 Prozent anstieg.
Auffällig an der Erhebung: Frauen der unteren Bildungsgruppe haben drei Mal so häufig (3,6 Prozent) wie Frauen der mittleren Bildungsgruppe (1,2 Prozent) und sechs Mal so häufig wie Frauen der oberen Bildungsgruppe (0,6 Prozent) angegeben, im letzten Jahr einen Schlaganfall oder chronische Beschwerden infolge eines Schlaganfalls gehabt zu haben. Derlei Unterschiede waren bei Männern nur minimal zu beobachten.
Was tut der Arzt? Teil 1: Die Diagnose eines Schlaganfalls
In der Regel findet auch bei einem Schlaganfall eine Anamnese statt, also eine Erfragung der wichtigsten Informationen durch den Arzt. Da Betroffene unter Umständen nicht ansprechbar sind, kann hier auch eine Fremdanamnese erfolgen, sodass bspw. Angehörige oder schlicht Personen, die bei dem Ereignis dabei waren, befragt werden.
Diese Anamnese beinhaltet bei Schlaganfall u. a. die Erfragung des genauen Zeitpunkts, zu dem sich die ersten Beschwerden geäußert haben. Außerdem wichtig sind neurologische Ausfälle, die sich schon früher ereignet haben.
Wenn der Zeitpunkt bestimmbar ist, schaut der Arzt, ob sich der Betroffene noch im sogenannten „Thrombolysezeitfenster“ befindet. Dies ist wichtig für die Therapie, die wir im nächsten Kapitel erörtern. Wenn der Zeitpunkt des Ereignisses nicht bestimmt werden kann, wird der Arzt nach dem letzten Zeitpunkt erkundigen, zu dem die Beschwerden nicht vorlagen und diesen als Beginn der Beschwerden annehmen.
Außerdem wird der Arzt sich nach dem Verlauf der Beschwerden erkundigen (Haben diese sich plötzlich ereignet oder sind sie stetig schlechter geworden?) und auch die genaue Situation erfragen, in der man auf das Ereignis aufmerksam geworden ist. Erklärt der Betroffene oder die Begleitperson dann bspw., dass dem Patienten etwas abrupt aus der Hand gefallen ist (Bsp.: Löffel in die Suppe), deutet das auf einen plötzlichen Beginn hin.
Weitere Informationen, die der Arzt erfragt, beschäftigen sich mit den Medikamenten, die der Betroffene regelmäßig einnimmt und weiteren wichtigen Basisinformationen wie Alter, Gewicht, Mobilität vor dem Schlaganfall, bestehende Vorerkrankungen, Vorliegen einer Patientenverfügung. Außerdem erkundigt sich der Arzt nach Gegenanzeigen, die eine Thrombolyse-Behandlung verbieten würden.
FAST – schnell handeln
Im Anschluss an die Befragung wird der Arzt eine körperliche Untersuchung vornehmen. Diese ist zielgerichtet neurologisch und beinhaltet unter anderem das Screening FAST. Dieses untersucht:
- Facial expression: Der Arzt wird den Betroffenen bspw. bitten, zu lächeln oder die Wangen aufzuplustern und kann so feststellen, ob (einseitige) Veränderungen der Mimik und somit Lähmungserscheinungen vorliegen.
- Arm Weakness: Hier wird der Betroffene bspw. darum gebeten, bei verschlossen Augen beide Arme vor sich zu halten. Das bezeichnet man auch als sogenannten Armhalteversuch. Auf diese Weise kann er beobachten, ob der Betroffene Problem damit hat, einen Arm oben zu halten.
- Speech Difficulties: Der Arzt sagt einen simplen Satz auf und bittet Betroffene, diesen zu wiederholen. Daran kann er erkennen, ob Probleme beim Sprachverständnis oder der Ausdrucksweise vorliegen.
- Time is brain: Trifft eines der drei Kriterien (F, A, S) zu, ist dies für den Arzt ein Hinweis auf einen Schlaganfall, sodass schnelles Handeln erforderlich ist. Er wird den Betroffenen dann so schnell wie möglich in ein Krankenhaus überweisen und dort bildgebende Verfahren veranlassen.
Ebenso Teil der körperlichen bzw. klinischen Untersuchung ist die Begutachtung sowie Erfassung bestimmter Gefährdungen (Verschlucken, viel Speichel im Rachen, Erbrechen, verminderte Reaktionsgeschwindigkeit). Außerdem wird der Arzt grob den Behinderungsgrad des Betroffenen einstufen und insgesamt die Schwere der neurologischen Ausfälle beurteilen.
„Schnelles Handeln ist bei Schlaganfall das A und O! Denn je schneller der Patient in Behandlung kommt, desto besser die Überlebenschancen sowie die Aussichten nach überstandenem Schlaganfall.“ — Dr. Dr. Tobias Weigl
Wichtige Skalen
Um dies tun zu können, benötigt der Arzt eine Art Leitfaden, in diesem Fall bestimmte Skalen und Scores. Wichtig ist in der Notsituation vor allem der NIHSS (kurz für: National Institutes of Health Stroke Scale), mit dem sich schnell die Schwere der neurologischen Ausfälle beurteilen lässt. Mit dieser Skala werden diverse Funktionsbereiche getestet. Kann der Patient Aufforderungen folgen? Kann er sich orientieren? Weiß er Monat und Alter? Kann er Worte auf einer vorgefertigten Liste vorlesen? Empfindet er Schmerzen an bestimmten Stellen oder hat sein Empfinden dort ausgesetzt? Insgesamt werden dabei 13 Funktionsbereiche untersucht und mit Punkten versehen, je nach Schwere der erhobenen Ausfälle. Letzten Endes erhält der Arzt dann eine Punktzahl, die Aufschluss über die allgemeine Schwere des Schlaganfalls gibt. Es gilt: Eine höhere Punktzahl geht auch mit schwereren Defiziten einher.
Es gibt noch einige weitere Skalen und Scores, die bei der Diagnose bzw. der Nachsorge zum Tragen kommen. Auf diese gehen wir zum gegebenen Zeitpunkt in diesem Artikel aber noch ein.
Gut zu wissen!
Was sich bis hierhin für Sie vielleicht kompliziert liest, müssen die jeweiligen Ärzte in kürzester Zeit abrufen. Wenn sich die Patienten noch im bereits erwähnten Thrombolysezeitfenster befinden, also potenziell noch mit diesem Verfahren behandelt werden können, dürfen Anamnese und Untersuchung nicht länger als 5 Minuten dauern!
Bildgebung vor allem durch Computertomografie
Besteht ein Verdacht auf Schlaganfall, der sich durch die vorangegangenen Untersuchungen ergeben hat, muss letztlich herausgefunden werden, was für eine Art Schlaganfall vorliegt, was also seine Ursache ist. Denn für die spätere Therapie maßgeblich ist, ob ein ischämischer oder ein hämorrhagischer Schlaganfall stattgefunden hat, ob also eine Durchblutungsstörung oder Einblutungen in das Hirngewebe für die Sauerstoffunterversorgung verantwortlich sind.
Besondere Bedeutung kommt hier der Computertomografie (kurz: CT) zu, die spätestens 25 Minuten nach dem Eintreffen des Patienten durchgeführt werden sollte und als wichtigste Untersuchung bei Verdacht auf Schlaganfall gilt. Mit diesem Verfahren lassen sich das Gehirn und seine Gefäße darstellen, sodass der Arzt erkennen kann, was die Ursache für den Schlaganfall ist. Mit diesem Verfahren will der Arzt vor allem eine Hirnblutung ausschließen, da nur diese mit Sicherheit im CT nachgewiesen werden kann. Anzeichen eines ischämischen Schlaganfalls lassen sich dagegen erst frühestens 2 Stunden seit dem Beginn der Beschwerden erkennen.
In der Regel ist die Ursache damit geklärt. Für weitere Untersuchungen stehen aber natürlich auch noch weitere bildgebende Verfahren zur Verfügung, bspw.:
- Magnetresonanztomografie (kurz: MRT); genauer als CT, dafür aber zeitintensiver und für einige Patienten ungeeignet
- Angiografie; Darstellung der im Hirn gelegenen Arterien unter Zuhilfenahme von Kontrastmittel
- Ultraschall; Beurteilung des Ausmaßes der Verengung derjenigen Blutgefäße, die das Gehirn versorgen, Beurteilung von Veränderungen des Herzens (Blutgerinnsel können auch bei Herzrhythmusstörungen, genauer Vorhofflimmern, entstehen und in Richtung Gehirn wandern)
Labor und Lumbalpunktion
Für die Laboruntersuchung bei Schlaganfall ist vor allem die Blutuntersuchung maßgeblich. Besondere Bedeutung bekommen hier die Konzentration der roten und weißen Blutkörperchen sowie die Blutplättchen. Letztere beeinflussen wesentlich die Blutgerinnung und somit die Bildung von Gerinnseln. Über das Blut lassen sich zudem Rückschlüsse auf möglicherweise vorliegende Entzündungen ziehen. Des Weiteren werden der Blutzucker, die Konzentration von Kalium und Natrium und auch Werte von Nieren und Leber bestimmt.
Eine Unterform des hämorrhagischen Schlaganfalls ist die weiter oben erwähnte Subarachnoidalblutung, bei der Blut in den Raum zwischen Gehirn und Hirnhaut gelangt. Dort kommt es zu einem Druck im Gehirn, der das Absterben von Nervenzellen verursacht. Wenn der Arzt eine solche Blutung als Ursache im Verdacht hat, muss er diesen mithilfe einer sogenannten Lumbalpunktion abklären. Dazu entnimmt er mit einer sehr feinen Nadel Liquor (diese Flüssigkeit umgibt das zentrale Nervensystem) und schaut, ob dieser blutig oder rosa, rot oder gelb verfärbt ist. Mit dieser Methode kann er auch andere Veränderungen des Liquors feststellen und bspw. Hinweise auf Entzündungen oder Tumoren finden.
Fakten-Box
Schlaganfall
- deutschlandweit etwa 270.000 Betroffene pro Jahr
- Wahrscheinlichkeit verdoppelt sich ab einem Alter von 55 Jahren alle 10 Jahre
- Männer häufige betroffen als Frauen
- viele Risikofaktoren, u. a.: Bluthochdruck, Vorhofflimmern, Zuckerkrankheit, Übergewicht
Mögliche Symptome
- oft einseitige Beschwerden
- Schwäche
- Taubheitsgefühl
- Lähmungserscheinungen
- unsicherer Gang
- Sprachstörungen
- Ausfall des Gesichtsfelds
- Schwindel
- starke Kopfschmerzen
Was tut der Arzt? Teil 2: Die Behandlung eines Schlaganfalls
Vorab soll noch einmal betont werden: Je schneller Schlaganfall-Patienten behandelt werden, desto besser! Behandlungsmaßnahmen in der ersten Stunde bzw. auch in den ersten 3 Stunden nach dem Schlaganfall zeigen die beste Wirkung. Dies erhöht bei Betroffenen die Chancen für nur wenige bleibende Schäden oder Beeinträchtigungen. Da bei Schlaganfall also immer Lebensgefahr besteht, wird er auch immer als Notfall betrachtet und als solcher gehandhabt.
Es ist also eventuell notwendig, den Betroffenen intensivmedizinisch zu betreuen, sodass seine Vital-Parameter und weitere Werte dauerhaft überwacht werden. Diese Überwachung umfasst Blutdruck, Herzfrequenz, Atmung, Zuckerwerte, Körpertemperatur, Nierenfunktion, Hirnfunktion, Elektrolyt- und Wassergleichgewicht sowie den Säuren-Basen-Haushalt.
Viele der bereits im Rahmen der Diagnose besprochenen Punkte überschneiden sich mit der Behandlung, da es sich wie gesagt um eine Notfallsituation handelt, in der schnelles Handeln das A und O ist.
Im Anschluss kommt es darauf an, zu welchem Ergebnis der Arzt in der Untersuchung gekommen ist. Denn danach richtet sich dann die weitere Therapie. Zunächst werden wir uns hier der häufigsten Form des Schlaganfalls widmen, nämlich dem ischämischen Schlaganfall.
Gut zu wissen!
In immer mehr Krankenhäusern gibt es sogenannte Stroke Units (von engl. stroke ‚Schlaganfall und unit ‚Einheit‘). Das sind Organisationseinheiten bzw. Stationen, die speziell auf die Behandlung von Schlaganfällen ausgelegt sind. Auf diesen Stationen kann die optimale Therapie eines Schlaganfalls erfolgen, da sie über die wichtigsten Überwachungsverfahren für Kreislauf, Herz und Gehirn verfügen. Es gibt dort sogenannte Monitoring-Betten und auf Schlaganfälle spezialisierte Ärzte sowie Pflegekräfte. Es hat sich erwiesen, dass Behandlungen auf solchen Stationen in der Notfallsituation zu einem besseren Ergebnis führen als Behandlungen auf einer „normalen“ Station.
Medikamente und Operation bei ischämischem Schlaganfall möglich
Haben die Ärzte also im CT oder MRT eine Blutung ausgeschlossen, können sie erwägen, eine sogenannte rekanalisierende Behandlung einzuleiten. Unter einer Rekanalisation versteht man die Wiederöffnung eines Gefäßes. Hier sorgt diese Wiederöffnung dafür, dass dieses Gefäß wieder durchblutet werden kann. Die Ärzte stellen dazu zunächst fest, ob sich der Betroffene noch im sogenannten Thrombolysezeitfenster (auch Lysefenster) befindet (<4 ½ Stunden seit Beginn des Ereignisses). Ist dies der Fall, können sie das entsprechende Verfahren, die Thrombolysetherapie (auch Lyse-Therapie), einleiten – allerdings nur dann, wenn der Patient sich auch unabhängig von dem Zeitraum dazu eignet und keine Hirnblutung vorliegt! Einfach gesagt bekommt der Patient dabei über eine Infusion Medikamente verabreicht, die das Gerinnsel, den Thrombus, auflösen sollen, sogenannte Thrombolytika (mit dem Wirkstoff Alteplase). Diese Medikamente können die Ärzte auch direkt an ihren Wirkort transportieren, und zwar mit dünnen Schläuchen, die durch die Gefäße bis zum Gerinnsel geführt werden.
Eine weitere Möglichkeit, das Gerinnsel zu entfernen, besteht darin, dies mit einem operativen Eingriff zu tun. Das passiert vor allem dann, wenn die großen Gefäße, die das Hirn versorgen, verstopft sind. Wird dieser Eingriff gewählt, findet vorher dennoch die Behandlung mit Medikamenten statt, wenn sie zulässig ist. Allerdings warten die Ärzte nicht den Wirkeintritt ab, da sie so kostbare Zeit verschwenden würden. Bei dem Eingriff wird ein sogenannter Stent Retriever über die Oberschenkelarterie in der Leiste eingeführt, mit dessen Hilfe man sich über die Gefäße den Weg bis hin zum Gerinnsel bahnt. Er wird dann verschlossen an dem Gerinnsel vorbeigeführt und anschließend geöffnet, sodass der Operateur das Gerinnsel sozusagen „herausziehen“ kann. Dieser Vorgang muss ggf. wiederholt werden, bis der Blutfluss wiederhergestellt ist.
Gut zu wissen!
Lediglich bis zu 10 Prozent der Betroffenen von ischämischen Schlaganfällen eignen sich für interventionelle Behandlungsverfahren, also Vorgehensweisen, bei denen aktiv Eingriffe am erkrankten Gewebe vorgenommen werden.
Was aber passiert, wenn die Ursache eine Hirnblutung ist?
Bei einer Blutung in das Hirngewebe hinein muss anders vorgegangen werden. Denn das zusätzliche Blut im Schädelinneren sorgt dafür, dass sich dort der Druck erhöht, wodurch Nervengewebe geschädigt wird. Es kann vor diesem Hintergrund sein, dass sofort eine Operation erfolgen muss, bei der das überschüssige Blut entfernt wird. Gleichzeitig wird der Operateur natürlich auch versuchen, die Blutungsursache zu beheben.
Nach dem Schlaganfall – Die Frühphase
Ist der eigentliche Schlaganfall überstanden, werden Betroffene zunächst noch einige Zeit im Krankenhaus verbringen. Dort werden sie – im besten Fall auf einer Stroke Unit, also einer auf Schlaganfälle spezialisierten Station – in der sogenannten Frühphase versorgt.
Oberste Priorität haben hier die Vermeidung von Rückfällen und anderen Komplikationen. Zu diesem Zweck werden Schlaganfall-Patienten weiterhin streng überwacht und es werden stets notwendige Anpassungen einzelner Werte vorgenommen. So streben Ärzte bspw. bestimmte leicht erhöhte Blutdruckwerte an, wenn ein Patient einen ischämischen Schlaganfall erlitten hat. Damit wollen sie dafür sorgen, dass die unterversorgten Areale im Gehirn wieder durchblutet werden. Des Weiteren werden stets die Atemfrequenz, die Sauerstoffsättigung, die Herzfrequenz, Blutzuckerwerte sowie Entzündungszeichen überwacht, um schnellstmöglich auf Veränderungen reagieren zu können.
Außerdem werden hier möglicherweise noch bestimmte Tests gemacht bzw. Skalen abgefragt, die der Einschätzung wesentlicher Aspekte dienen. Dazu kämen bspw. die folgenden zum Einsatz:
- mRS (kurz für: modified Rankin Scale); für eine Einschätzung des Grades der Behinderung nach dem Schlaganfall
- GUSS (kurz für: Gugging Swallowing Screen); zur Bewertung der Schluckstörung der Patienten
- TICI (Thrombolysis In Cerebral Infarction Scale); zur Erfassung des Behandlungserfolgs
Nach dem Schlaganfall – Die Rehabilitation
Noch im Krankenhaus selbst beginnt meist die frührehabilitative Behandlung. In diesem Rahmen werden Patienten physiotherapeutisch, ergotherapeutisch und logopädisch betreut. Dies soll dazu dienen, noch erhaltene Fähigkeiten nicht zu verlernen bzw. Verlerntes wieder zu erlernen. Wie lange Betroffene weiterhin im Krankenhaus bleiben müssen, hängt von dem individuellen Fall ab.
Im Anschluss an die Versorgung im Krankenhaus geht es dann in spezialisierten Einrichtungen weiter. In diesen Rehabilitationskliniken halten sich Betroffene dann über einen Zeitraum von in der Regel 4–6 Wochen auf – je nachdem, wie stark sie beeinträchtigt sind. Dies dient der Wiedererlangung bestimmter Fähigkeiten und außerdem auch dazu, zu lernen, mit den möglicherweise bleibenden Schäden umzugehen. Das können Sprach- oder Bewegungsstörungen, Lähmungen oder psychische Veränderungen sein. Ein spezialisiertes Team aus entsprechenden Ärzten, Therapeuten und Sozialarbeitern übernimmt hier die Betreuung.
Der Behandlungserfolg hängt entscheidend mit der Motivation des jeweiligen Patienten zusammen – Fortschritte werden vor allem dann erzielt, wenn Patienten bei den Übungen aktiv mitwirken. Möglicherweise steht ihnen aber eine sogenannte reaktive Depression im Weg, die dann entsprechend mit Medikamenten behandelt wird.
Hinzu kommen dann noch bspw. Laufübungen, bei denen Betroffene, die nach dem Schlaganfall zunächst an den Rollstuhl gebunden sind, im Rahmen einer Laufband-Therapie wieder laufen lernen. Ähnliche Übungen, bei denen therapeutisch Bewegungsabläufe sozusagen erzwungen werden, führen auch zu einer verbesserten Beweglichkeit.
Aktuelles aus der Forschung – Mehr Schlaganfälle bei Vegetariern
Vegetarier leben insgesamt gesünder als Fleischesser – das haben bis heute mehrere Studien belegen können. Ihr Risiko für Herz-Kreislauf-Erkrankungen ist deutlich geringer. Dies konnte Tammy Tong von der Universität Oxford jüngst noch einmal nachweisen. Allerdings kam dabei auch zutage, dass Vegetarier ein erhöhtes Risiko für Schlaganfälle haben. Die Ergebnisse finden sich in der Fachzeitschrift The British Medical Journal.
Im Jahr 1993 wurde eine britische Gruppe von 48.188 Teilnehmer zu ihren Essgewohnheiten befragt – 16.354 davon gaben an, dauerhaft vegetarisch zu leben. Dieselbe Gruppe wurde 2010 erneut zu ihren Essgewohnheiten befragt. Dies nahm Erstautorin Tammy Tong zum Anlass, zu untersuchen, wie sich langjähriger Fleischverzicht auf die Rate von Herz-Kreislaus-Erkrankungen auswirkt.
Basierend auf den Daten konnte die Forscherin ermitteln, dass bei den Vegetariern im Vergleich zu den Fleischessern ein deutlich geringeres Herz-Kreislauf-Risiko bestand. Sie hatten ein um 22 Prozent vermindertes Risiko für eine ischämische Herzerkrankung, waren seltener von erhöhtem Blutdruck oder Diabetes betroffen, befanden sich seltener aufgrund chronischer Erkrankung in Behandlung und hatten auch geringere Cholesterin-Werte.
Die Sache mit dem Schlaganfall
Tatsächlich konnte das Team um Tong aber auch beobachten, dass die Vegetarier im Vergleich zu den Fleischessern ein um 20 Prozent erhöhtes Risiko für einen hämorrhagischen Schlaganfall aufwiesen. Warum das so ist? Bisher ist die Ursache unklar und es werden Vermutungen angestellt. Möglicherweise hängt das erhöhte Risiko damit zusammen, dass Vegetarier schlechter mit bestimmten Vitaminen (D, B12) versorgt sind.
Insgesamt muss aber festgehalten werden: Vegetarische Ernährung senkt das Herz-Kreislauf-Risiko.
Quelle: Tammy Y. N. Tong u. a. (2019): Risks of ischaemic heart disease and stroke in meat eaters, fish eaters, and vegetarians over 18 years of follow-up: results from the prospective EPIC-Oxford study. In: The British Medical Journal 2019; 366:14879.
Wie sind die Aussichten für Schlaganfall-Patienten?
Das kommt vor allem auf die Ursache für den Schlaganfall sowie das Ausmaß der Schädigung im Gehirn an. Etwa 20 Prozent der von einem Schlaganfall Betroffenen sterben innerhalb einer Woche nach dem Ereignis. Rund 50 Prozent tragen durch den Schlaganfall einen so starken Schaden davon, dass sie fortan pflegebedürftig sind. Auch hier muss noch einmal betont werden: Je schneller der Betroffene in Behandlung kommt, desto größer die Chancen auf eine angemessene Erholung. Die Folgen können sich dann vollständig oder teilweise zurückbilden. Des Weiteren hängt die Prognose auch vom Alter ab. Je jünger der Patient, desto besser die Aussichten, vor allem hinsichtlich möglicher Behinderungen. Gerade für alte Menschen bestehen schlechte Aussichten auf eine mögliche Rückbildung von Beeinträchtigungen.
Die Prognose wird natürlich auch beeinflusst durch bereits bestehende Erkrankungen und wird außerdem zunehmend schlechter, wenn sich durch den Schlaganfall verursachte Ausfälle nicht bessern. Dies umfasst u. a. Zustände der Verwirrung, Abwesenheit, aber auch das Unvermögen, Stuhlgang und Wasserlassen zu kontrollieren (s. Inkontinenz).
Oft wird beobachtet, dass sich Ausfälle nach einem Schlaganfall zu Beginn der Behandlung stark verbessern. Allerdings erreicht diese Besserung nach mehreren Wochen häufig einen Stillstand. Nichtsdestoweniger darf man bei der Behandlung nicht nachlassen – Verbesserungen, wenn auch kleine und in kleinen Schritten, können auch nach einem Jahr noch erzielt werden. Und um den Umgang mit der Erkrankung bzw. ihren Folgen zu erlernen, gibt es zahlreiche Angebote. In vielen Städten oder Gemeinden gibt es sogenannte Pflegebratungsstellen, die kostenlos Unterstützung anbieten und außerdem existieren viele Selbsthilfegruppen, in denen sich Schlaganfall-Patienten über ihre Erfahrungen austauschen können. Des Weiteren können auch Angehörige Pflegekurse besuchen, in denen sie lernen, wie Schlaganfall-Betroffene zu versorgen sind.
Häufige Patientenfragen
Kann man durch einen Schlaganfall eine Depression bekommen?
Dr. Dr. T. Weigl
Ja, das ist auf jeden Fall möglich und betrifft etwa ein Drittel aller Schlaganfall-Patienten. Wichtig ist hier, die Depression als behandlungsbedürftig von „normaler“ Trauer und Niedergeschlagenheit zu trennen. Für diese Form gibt es übrigens auch eine eigenständige Bezeichnung, nämlich PSD, aus dem Englischen für „Post-Stroke-Depression“. Auf welchen Umstand genau diese Form der Depression zurückzuführen ist, lässt sich nicht eindeutig sagen. Zum einen kann sie körperlichen Ursprungs sein, da bei einem Schlaganfall Schäden am Gehirn entstehen, die sich auch auf die Gefühle auswirken können. Zum anderen kann die Depression aber natürlich auch entstehen, weil wir so auf die sowohl körperlichen als auch geistigen Einschränkungen und somit auf den Verlust unserer Eigenständigkeit reagieren.
Woran erkenne ich einen Schlaganfall?
Dr. Dr. T. Weigl
Knapp zusammengefasst: Sie bemerken oft einseitige Veränderungen, die schlagartig auftreten. Dazu gehören bspw. Lähmungen (Arm hängt schlaff herab, Besteck entgleitet der Hand, Sie stolpern, Mundwinkel hängt herab), Schwierigkeiten beim Sprechen (Nuscheln, Wortfindungsstörungen), Sehstörungen (einseitige Erblindung, Doppelt-Sehen), Gleichgewichtsstörungen, starke Kopfschmerzen sowie allgemeine Beschwerden wie Verwirrung, Übelkeit und Schwindel.
Kann man einem Schlaganfall vorbeugen?
Dr. Dr. T. Weigl
Ja, und zwar vor allem, indem Sie Risikofaktoren vermeiden bzw. reduzieren. Senken Sie Ihren Blutdruck und vermeiden Sie erhöhte Zucker- sowie Cholesterinwerte, achten Sie auf eine ausgewogene Ernährung mit wenigen tierischen und stattdessen mehr pflanzlichen Fetten und beugen Sie so letztlich Gefäßverkalkungen vor. Außerdem können bereits eingetretene Veränderungen der Gefäße, bspw. Verengungen, auch in Untersuchungen ausgemacht werden, bspw. Mittels Ultraschall. Dann können entweder entsprechende Medikamente gegeben werden oder es erfolgt möglicherweise sogar eine Operation. Wichtig ist, dass auch nur kurze Durchblutungsstörungen behandelt werden. Denn diese erhöhen die Wahrscheinlichkeit für das Auftreten eines Schlaganfalls. Ein Medikament, das der Gerinnsel-Bildung entgegenwirken kann, ist bspw. ASS.
Kann man nach einem Schlaganfall auch vergesslich werden?
Dr. Dr. T. Weigl
Ja, das ist tatsächlich auch der Fall. Statistisch entwickeln 30 Prozent der Schlaganfall-Patienten in den 5 Jahren nach dem Ereignis sogar eine Demenz. Dies ist für die Behandler dann ein Hinweis auf ein funktionell schlechtes Ergebnis. Mehr zum Thema können Sie unserem Artikel „Demenz – Symptome, Verlauf und Medikamente“ entnehmen.
Sind Kinder genauso für die Folgen eines Schlaganfalls gefährdet wie Erwachsene?
Dr. Dr. T. Weigl
Vorab erst einmal: Jährlich sind deutschlandweit etwa 300 Kinder von einem Schlaganfall betroffen. Vermutlich ist die Zahl um einiges höher, da eine Diagnose oft schwerer fällt. Denn häufig fallen Schlaganfälle bei Kindern vor allem dadurch auf, dass sie bspw. ein Bein beim Gehen nachziehen oder anders als üblich sprechen. Problem: Dadurch, dass das „Kinderhirn“ noch nicht in Gänze ausgereift ist, können sich Schäden an diesem möglicherweise sogar erst Jahre später durch Beschwerden bemerkbar machen. Allerdings sind die Heilungschancen bei Kindern größer als bei Erwachsenen – nur etwa ein Zehntel der Betroffenen trägt durch einen Schlaganfall bleibende Schäden davon.
Typisches Patientenbeispiel
Gerd freut sich auf dem Heimweg in der Bahn schon auf Zuhause – heute gibt es Hühnersuppe. Die haben er und seine Frau gestern Abend schon aufgesetzt und jetzt sollte sie ordentlich durchgezogen sein, sodass er nur noch schnell die Nudeln kochen und die frische Petersilie hacken muss – das Fleisch hat Petra schon vom Knochen gelöst. Das hat sie ihn bereits per Kurznachricht mit einem Haufen sich überschwänglich freuender Smileys wissen lassen.
Den Kopf über der heißen Schüssel Suppe im kalten Winter, inhaliert Gerd fast schon zu genießerisch die Dämpfe und wünscht seiner Frau noch schnell einen guten Appetit, bevor er so richtig zulangt. Das ganze Spektakel dauert auch nur etwa 5 Minuten, da muss Gerd lächeln, während er sich auf den Weg in die Küche macht und noch einmal die Schüssel füllt. „Lass mir auch noch was übrig!“, ruft Petra ihm hinterher, wohlwissend, dass die Suppe sicher auch für die nächsten drei Tage reicht.
Zurück am Tisch langt Gerd weiter zu – bis ihm abrupt der Löffel aus der Hand fällt und heiße Suppe auf den Tisch und seine Hand schwappt. Davon merkt er allerdings nichts mehr und seine Frau guckt ihn zweifelnd an. „Ist alles in Ordnung? Schmeckt dir die Suppe doch nicht oder wieso hängt dein Mundwinkel so runter?“ Ungefähr im selben Moment schießen Gerd starke Schmerzen durch den Kopf und er nuschelt noch mehr als er sagt: „ …ot …uuuf ….“. Petra wählt ohne zu zögern die 112.
Im Krankenhaus ging alles ganz schnell, Gerd kam auf eine sogenannte Stroke Unit – eine Station für Schlaganfall-Patienten! Jetzt heißt es erstmal abwarten. Scheinbar waren die beiden aber verhältnismäßig schnell vor Ort, sodass gute Aussichten für die Behandlung bestehen.
Verwandte Themen
- Aktuelles aus der Forschung – Weniger Stürze nach Schlaganfall durch Entspannung
- Erhöhter Hirndruck – Unser Gehirn stößt an Grenzen
- Top 10 der häufigsten Todesursachen in Deutschland
- Taubheitsgefühl (Hypästhesie) – Taubheit in den Armen, in den Beinen, im Gesicht
- Durchblutungsstörung im Gehirn – Sauerstoffmangel mit Folgen
- Schwindel – wenn sich alles dreht | Ursachen und Behandlung
- Vaskuläre Demenz – geistige Einschränkung nach Schlaganfall
- Sehstörungen – Flimmern, Lichtblitze, schwarze Punkte & Doppeltsehen – Ursachen, Erkrankungen & Therapie
- Kopfschmerzen – Ursachen | Symptome | Was tun?
- Was macht ein Neurochirurg? – Neurochirurgie
- Was macht ein Neurologe? Aufgaben der Neurologie
- Das Herz: Motor unseres Kreislaufs – Aufbau, Funktion und mögliche Erkrankungen
- Bluthochdruck (Hypertonie) – Symptome | Diagnose | Therapie
- Das Gehirn – Aufbau, Funktion und häufige Erkrankungen im Überblick
- Top 10 der häufigsten Todesursachen in Deutschland
Haben Sie Erfahrungen mit Schlaganfällen? Möchten Sie sich bei uns weiter über diesen medizinischen Notfall erkundigen? Nutzen Sie unsere Kommentarfunktion unten, um von Ihren Erfahrungen zu berichten und sich untereinander auszutauschen!
Autor: Dr. Dr. Tobias Weigl, Tobias Möller
Lektorat: Christopher Keck
Datum: 14.09.2019
Quellen
- Berufsverband Deutscher Neurologen e. V. (BDN) u. a.: Was ist ein Schlaganfall? In: neurologen-und-psychiater-im-netz.de.
- Deutsches Ärzteblatt (2019): Vegetarier und Pescetarier erleiden seltener Herzinfarkte, Vegetarier aber mehr Schlaganfälle. In: aerzteblatt.de.
- Deutsche Gesellschaft für Allgemeinmedizin und Familienmedizin (DEGAM) (Hrsg.) (2012): DEGAM-Leitlinie Nr. 8 – Schlaganfall. omikron publishing, Düsseldorf.
- Hans-Christoph Diener (Hrsg.) (2004): Schlaganfall. Georg Thieme Verlag, Stuttgart.
- Angela Fehr u. a. (2017): Gesundheitsberichterstattung des Bundes – Gemeinsam getragen von RKI und Destatis. In: Journal of Health Monitoring 2017 2/1.
- Institut für Qualität und Wirtschaftlichkeit im Gesundheitswesen (IQWig) (Hrsg.) (2017): Schlaganfall. In: gesundheitsinformation.de.
- Nik Koneczny, Jana Isfort (2012): DEGAM Leitlinie Schlaganfall – Patienteninformation. In: awmf.org.
- Gerhart Tepohl (2017): Hirninfarkt. In: internisten-im-netz.de.
- Tammy Y. N. Tong u. a. (2019): Risks of ischaemic heart disease and stroke in meat eaters, fish eaters, and vegetarians over 18 years of follow-up: results from the prospective EPIC-Oxford study. In: The British Medical Journal 2019; 366:14879.









Was denkst Du?