
Nierenkrebs ist eine vergleichsweise seltene Krebserkrankung: Rund 2 Prozent aller bösartigen Tumoren, die diagnostiziert werden, sind Nierenzellkarzinome, die häufigste Art von Nierenkrebs. Wird die Erkrankung früh erkannt, ist eine Behandlung und auch eine Heilung gut möglich. Deutlich schlechter sehen die Prognosen aus, wenn Nierenkrebs erst in einem fortgeschrittenen Stadium entdeckt wird.
— Dr. Dr. Tobias Weigl
Von Medizinern geprüft und nach besten wissenschaftlichen Standards verfasst
Dieser Text wurde gemäß medizinischer Fachliteratur, aktuellen Leitlinien und Studien erstellt und von einem Mediziner vor Veröffentlichung geprüft.
Quellen ansehenInhalte
- 1 Was ist Nierenkrebs?
- 2 Wie entsteht Nierenkrebs?
- 3 Welche Symptome verursacht Nierenkrebs?
- 4 Wer kann von Nierenkrebs betroffen sein?
- 5 Welche Risikofaktoren für Nierenkrebs gibt es?
- 6 Nierenkrebs auf einen Blick
- 7 Was tut der Arzt? Teil 1: Diagnose von Nierenkrebs
- 8 Was tut der Arzt? Teil 2: Behandlung von Nierenkrebs
- 9 Wie sieht die Nachsorge bei Nierenkrebs aus?
- 10 Aktuelle Forschung – kombinierte Immuntherapie mit zwei Checkpointblockern vorteilhaft
- 11 Häufige Patientenfragen
- 12 Verwandte Themen
- 13 Quellen
Was ist Nierenkrebs?
Nierenkrebs ist zunächst ein Sammelbegriff für unterschiedliche Krebsarten, die in der Niere auftreten können. In den meisten Fällen von Nierenkrebserkrankungen liegt ein sogenanntes Nierenzellkarzinom vor, das manchmal auch nur Nierenkarzinom genannt wird. Bei 100 Nierenkrebsdiagnosen sind 96 von einem Nierenzellkarzinom betroffen, weshalb der Artikel sich auf diese Nierenkrebsform beschränkt. Dieser Nierentumor bildet sich auf den Zellen der Harnkanälchen und dort meist in der Nierenrinde. In den allermeisten Fällen treten Nierentumoren nur einseitig auf. Beidseitige Erkrankungen der Nieren sind äußerst selten und machen nur knapp 2 Prozent der Nierenkrebserkrankungen aus.
Nierenkrebs ist im Vergleich zu anderen Krebsarten recht selten: In Deutschland erkranken schätzungsweise rund 9.500 Männer und etwa 5.500 Frauen jährlich an Nierenkrebs. Dagegen wird Hautkrebs in Deutschland etwa 300.000 Mal pro Jahr bei Betroffenen erstdiagnostiziert.
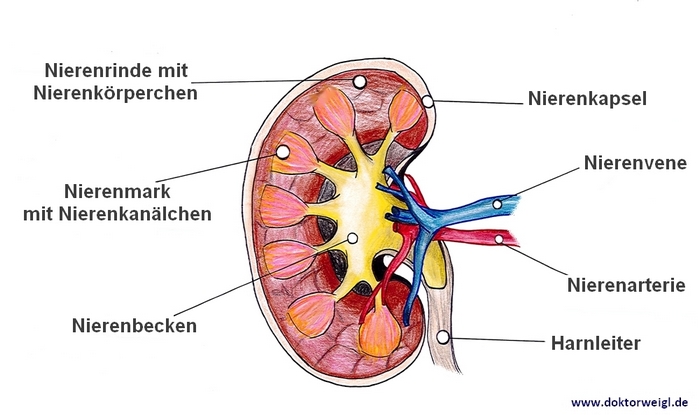
Wie entsteht Nierenkrebs?
‚Krebs’ meint allgemein eine große Gruppe von Erkrankungen, deren Hauptmerkmal das Heranwachsen von bösartigen Geschwülsten ist. Diese Geschwülste bilden sich, wenn sich körpereigene Zellen völlig unkontrolliert vermehren. Eine solche Geschwulst bezeichnet man als Tumor. Von Krebs spricht man nur dann, wenn ein Tumor bösartig (sog. ‚maligne’) ist. Bösartig bedeutet, dass diese Tumoren in umliegendes Gewebe einwachsen, dieses befallen und zerstören. Ein großes Problem ist zudem, dass Krebszellen aus Tumoren dazu in der Lage sind, sich aus ihrem eigentlich Zellverband zu lösen und sozusagen „auf Wanderschaft“ zu gehen. So können sie bspw. über Blut- oder Lymphbahn in andere Körperregionen gelangen und dort abseits des eigentlichen Tumors ansiedeln. So können Tochtergeschwülste, sogenannte Metastasen (gr. für ‚Übersiedlung‘) entstehen. Mehr Allgemeines über Krebs erfahren Sie in unseren beiden Artikeln zum Thema:
- „Krebs Teil 1 – Definition, Entstehung, Risikofaktoren und Vorsorge“
- „Krebs Teil 2 – Von der Diagnose zur Therapie: allgemeine Erläuterungen zu Klassifikation und Staging“
Wie genau nun Nierenkrebs bzw. Nierenkarzinome entstehen, ist bisher noch nicht bekannt. Wie bei anderen Arten von Krebs beginnt die Erkrankung damit, dass sich das Erbgut einer Zelle, also die DNA, verändert. Nachweisen konnte man bestimmte Schädigungen an den Chromosomen 3, 8 und 11. Teilweise konnten Ärzte auch feststellen, dass einzelne Chromosomen in gesunden Zellen dreifach und nicht – wie es eigentlich sollte – doppelt vorhanden waren. Wie die konkreten Entstehungsmechanismen im Detail aussehen, muss in Zukunft noch geklärt werden.
Um Krebs ranken sich verschiedene Mythen und oft steht bspw. die Frage im Raum, ob Krebs wirklich vererbbar ist. Diesen Mythen und Fragen nimmt sich Dr. Tobias Weigl im folgenden Video an.
Welche Symptome verursacht Nierenkrebs?
Eine frühzeitige Nierenkrebsdiagnose stellt sich häufig problematisch dar, denn Nierenkrebs verursacht lange Zeit keine oder nur unspezifische Beschwerden. Oft wird Nierenkrebs nur zufällig entdeckt, meist im Rahmen einer Ultraschalluntersuchung des Bauchraumes. Bei mehr als 50 Prozent der Betroffenen ist das der Fall. Es gibt einige Symptome, die bei einer Nierenkrebserkrankung auftreten können; aber längst nicht jeder Patient weist ebendiese Symptome auf. Zudem sind die Beschwerden oft relativ unspezifisch und weisen nicht zwangsläufig auf Nierenkrebs hin. Vorsichtshalber sollten Sie ihren Arzt aufsuchen, wenn u. a. folgende Symptome bei Ihnen auftreten:
- Ihr Urin ist rötlich bis braun verfärbt. Dies ist auf Blut im Urin zurückzuführen (sog. ‚Markhämaturie’).
- Ihre Lymphknoten sind geschwollen.
- Wasseransammlungen in den Beinen (sog. ‚Ödeme’).
- Sie haben dauerhaft Schmerzen in den Flanken, ohne dies auf eine Ursache zurückführen zu können.
- Schmerzen im Rückenbereich, die in Wellen auftreten (sog. ‚Koliken’), deren Ursache Sie ebenfalls nicht zuordnen können.
- Sie leiden unter Gewichtsverlust (ohne erkennbaren Grund).
- Sie haben niedrigen bzw. hohen Blutdruck.
- Sie fühlen sich ständig abgeschlagen.
- Sie haben Fieber.
- Blutarmut (sog. ‚Anämie’).
- Sie haben Darmbeschwerden.
- Muskel- und Knochenschmerzen.
- Sie haben häufiger keinen Appetit.
- Bei Männern sollten zudem neu entstandene Krampfadern im linken Hodensack hellhörig machen.
Allgemein ist es bei Nierenbeschwerden ein Problem, dass die Erkrankungen schleichend auftreten und sowohl nicht sofort bemerkt als auch unter Umständen fehlgedeutet werden. Wenn Sie sich über Nierenschmerzen und ihre Ursachen informieren möchten, informieren Sie sich in unserem Artikel „Nierenschmerzen & Nierenkolik – Ursachen, Diagnose und Behandlung“ gerne weiter.
60–90 Prozent der Krebspatienten leiden unter Tumorschmerzen. Rund ein Drittel ist schon zu Beginn der Erkrankung von Tumorschmerzen betroffen, im weiteren Krankheitsverlauf sind es bis zu 90 Prozent. Im folgenden Videobeitrag erklärt Dr. Tobias Weigl, was genau Tumorschmerzen sind und wie sie entstehen.
Wer kann von Nierenkrebs betroffen sein?
Im Durchschnitt erkranken Männer im Alter von 68, Frauen im Alter von 72 Jahren an Nierenkrebs. Tatsächlich steigt die Zahl der Neuerkrankungen, was aber auch darauf zurückzuführen ist, dass durch die verbesserte Ultraschalltechnik Tumoren früher erkannt werden. Bei rund einem Viertel der Betroffenen wird der Nierenkrebs aber erst diagnostiziert, wenn er schon weiter fortgeschritten ist. Jüngere Menschen können prinzipiell auch an Nierenkrebs erkranken, sind aber eher selten betroffen.
Die Diagnose „Krebs“ zu bekommen, ist wahrscheinlich für fast alle Menschen ein Schreckensszenario. Dabei wissen viele nicht, was genau Krebs ist und welche Risikofaktoren Krebs begünstigen können. Auf diese und andere Fragen geht Dr. Tobias Weigl im folgenden Video ein.
Welche Risikofaktoren für Nierenkrebs gibt es?
Wenngleich Nierenkrebs nur einen kleinen prozentualen Anteil aller Krebsdiagnosen ausmacht, gibt es mehrere Risikofaktoren, die das Risiko einer Nierenkrebserkrankung erhöhen können. Dazu zählen u. a.:
- Missbrauch von bestimmten Schmerzmitteln (sog. Nicht-steroidale Antiphlogistika, v. a. das nicht mehr zugelassene Schmerzmittel Phenacetin)
- Bluthochdruck
- Übergewicht
- höheres Lebensalter
- Rauchen – geschätzt wird, dass sich das Risiko bei Männern durch Rauchen um etwa 53 Prozent und bei Frauen um rund 22 Prozent erhöht
- eine erworbene zystische Nierenerkrankung
- chronische Niereninsuffizienz
- zu geringe Flüssigkeitsaufnahme
- eine vorangegangene Nierentransplantation
- vermutet wird zudem, dass eine zu geringe körperliche Aktivität das Erkrankungsrisiko steigern könnte
Neben dieser Auflistung gibt es noch eine Reihe erblich bedingter Risikofaktoren. Rund 4 Prozent der Nierenkrebserkrankungen gehen auf erblich bedingte Vorbelastungen zurück. Dazu zählt u. a. das Birt-Hogg-Dubé-Syndrom (kurz: BHDS). Symptome dieses Syndroms sind neben Nierentumoren vor allem charakteristische Hautveränderungen, sogenannte Fibrofollikulome. Als Ursache werden bestimmte Genmutationen vermutet. Im Zusammenhang mit Nierenkrebs wird aber vor allem das Von-Hippel-Lindau-Syndrom (kurz: VHLS) genannt. Aufgrund einer Genmutation können Tumoren, vor allem auf der Netzhaut und im Kleinhirn, aber auch in der Niere auftreten. BHDS und VHLS sind aber eher selten: In Deutschland erkranken rund 2.500 Personen jährlich an VHLS.
Es wird zudem vermutet, dass Blei, Asbest, Kadmium und aromatische Kohlenwasserstoffe möglicherweise einen Einfluss auf die Entstehung von Nierenkrebs haben, womit bestimmte Berufsgruppen ein erhöhtes Erkrankungsrisiko hätten. Dies konnte aber bisher noch nicht eindeutig belegt werden.
Nierenkrebs auf einen Blick
- Sammelbegriff für Krebsarten, die in den Nieren auftreten können
- in den allermeisten Fällen ist es ein Nierenzellkarzinom
- wird im Vergleich zu anderen Krebsarten recht selten diagnostiziert
wichtige Symptome
tückisch, da die Symptome nicht bei jedem Betroffenen auftreten müssen
- rötliche Verfärbung des Urins
- Flankenschmerzen
- Koliken im Rückenbereich
- Bluthochdruck
wichtigste Risikofaktoren
- Bluthochdruck
- Übergewicht
- höheres Lebensalter
- bestimmte Nierenerkrankungen (z. B. chronische Niereninsuffizienz)
- Schmerzmittelmissbrauch
Was tut der Arzt? Teil 1: Diagnose von Nierenkrebs
Im ersten wichtigen Schritt wird der Arzt ein intensives Patientengespräch mit Ihnen führen, das sogenannte Anamnesegespräch. Dabei wird er Sie u. a. nach folgenden Dingen fragen:
- Welche Beschwerden haben Sie konkret?
- Wie lange bestehen die Beschwerden schon?
- Klingen die Beschwerden zeitweise ab oder sind sie dauerhaft?
- Liegen noch andere Erkrankungen vor, z. B. Bluthochdruck?
- Welche Medikamente nehmen Sie ein? (Dies ist vor allem in Bezug auf Neben- und Wechselwirkungen mit anderen Medikamenten wichtig. Deshalb müssen Sie hier auch andere, ergänzende Mittel wie Johanniskraut angeben)
- Gab/gibt es in Ihrer Familie Fälle von Nierenkrebs?
- Welchen Beruf üben Sie aus?
Nach dem Gespräch erfolgt eine gründliche körperliche Untersuchung, in deren Rahmen der Arzt den Bauch nach Knoten abtastet und bei Männern nach einem Krampfaderbruch am Hoden sucht. Denn dieser kann möglicherweise auf das Vorliegen eines Tumors der Niere hindeuten.
Entscheidend bei der Diagnose von Nierenkrebs sind mehrere unterschiedliche radiologische Untersuchungsverfahren. Diese Untersuchungen sollen dazu dienen, u. a. folgende Fragen zu beantworten:
- Liegt wirklich Nierenkrebs vor?
- Wie groß ist der Tumor?
- Wurden bereits andere Körperregionen davon befallen?
- Wie aggressiv ist der Tumor?
- Sind umliegende Lymphknoten ebenfalls betroffen?
Damit kann eingeschätzt werden, in welchem Stadium sich der Krebs befindet, wodurch die nachfolgende Behandlung dann entsprechend geplant werden kann.
Ultraschalluntersuchung
Bei einer Ultraschalluntersuchung kann der Arzt innere Organe wie Leber, Milz oder eben auch die Nieren betrachten. Einige Veränderungen, die sich so erkennen lassen, können auf einen Tumor hinweisen; selbst kleine Tumoren können relativ gut sichtbar gemacht werden. Unter Umständen kann es aber nötig sein, dass ein Kontrastmittel gespritzt werden muss, um deutlichere Ergebnisse zu bekommen.
Im Falle einer Ultraschalluntersuchung wird Sie der Arzt wahrscheinlich darauf hinweisen, dass Sie am Untersuchungstag keine aufblähende Nahrung zu sich nehmen (also etwa kohlensäurehaltiges Wasser). Das hat damit zu tun, dass die Ultraschallwellen bspw. die Luft im Darm nicht durchdringen können und dann keine eindeutigen Bilder liefern können. Bei der Untersuchung selbst liegen Sie auf dem Rücken und der Arzt fährt mit einer Sonde ihren Bauch ab, wodurch die Organe dann auf einem Bildschirm sichtbar werden.
Computertomographie (CT)
Bei einer Computertomographie „zerteilt“ die Röntgenstrahlung den Körper in kleine Schichten, die schnittweise erfasst werden können. Ein Computer analysiert diese Daten und kann eine Art Querschnitt des Körpers zeigen. Auf den Bildern, die der Computer liefert, kann man den Tumor, seine Größe und seine Lage erkennen. Die Computertomographie liefert damit auch Hinweise, ob der Tumor mit einer Operation entfernt werden kann und wie umfangreich ein solcher Eingriff vermutlich sein wird. Hinsichtlich der Ausdehnung des Tumors ist das CT das Standardverfahren. Zudem lassen sich mit dieser Methode bspw. auch innere Organe, vergrößerte Lymphknoten, aber auch Metastasen genau abbilden. Ein CT ist auch dann angezeigt, wenn man mit der Ultraschalluntersuchung keine genauen Ergebnisse erzielen konnte oder der Verdacht besteht, dass sich Knochenmetastasen gebildet haben.
Magnetresonanztomographie (MRT)
Die Magnetresonanztomographie (auch Kernspintomographie genannt) erzeugt mithilfe eines Magnetfeldes und Wasserstoffprotonen ein genaues Bild des Körpers. Dadurch lassen sich Aussagen zu den erkennbaren Gewebestrukturen machen, die möglicherweise von Metastasen befallen sind. Der Patient bekommt ggf. ein in der Regel gut verträgliches Kontrastmittel, wodurch bestimmte Veränderungen deutlicher sichtbar werden können. Das MRT wird bei der Nierenkrebsdiagnose meistens dann eingesetzt, wenn bspw. folgende Umstände eintreten:
- Der Patient verträgt das Kontrastmittel nicht.
- Die Nierenfunktion des Patienten ist bereits stärker eingeschränkt.
- Es ist möglich, dass der Tumor in die untere Hohlvene oder in die Nierenvene eingewachsen ist.
- Die Computertomographie hat keinen klaren Befund geliefert.
Positronen-Emissions-Tomographie (PET)
Mit der Positronen-Emissions-Tomographie können Stoffwechselvorgänge in unserem Körper sichtbar gemacht werden. Das hat folgenden Hintergrund: Aufgrund ihres schnellen Wachstums benötigen Krebszellen viel Energie und nehmen daher zügiger als anderes, gesundes Gewebe Traubenzucker oder Sauerstoff auf. Durch das PET können daher solche Unterschiede gut sichtbar gemacht werden. Für die Untersuchung werden Ihnen bestimmte, chemisch veränderte Moleküle gespritzt, die im Körper bei vielen Stoffwechselprodukten eine wichtige Rolle spielen. Diese Teilchen dienen als sogenannte Tracer (von engl. to trace ‚ausfindig machen’): Sie sind mit einem geringfügig radioaktiven Material beladen, wodurch ihr „Weg“ im Körper durch das PET nachvollzogen werden kann. Diese Technik eignet sich besonders dazu, Metastasen besser erkennen zu können. Allerdings reicht das PET allein nicht aus, um Krebs identifizieren zu können, da auch entzündetes Gewebe die Tracer im höheren Maße anreichern. PET ist kein Standardverfahren.
Knochenszintigraphie
Bei einer Knochenszintigraphie wird Ihnen ein schwach radioaktiver Stoff (etwa Technicum-99-m) in Ihre Vene gespritzt. Diese Substanz reichert sich in Knochenzellen an, die einen erhöhten Stoffwechsel haben – dadurch lassen sich Veränderungen im Knochenstoffwechsel feststellen. Nachgewiesen werden diese Veränderungen mit einer speziellen Kamera. Allerdings reicht die Knochenszintigraphie meistens nicht aus, um einen Tumor aufzuspüren, da die Ergebnisse bspw. auch auf akute Entzündungen hinweisen können. Bei Auffälligkeiten sind weitere Untersuchungen vonnöten, bspw. ein CT oder eine Kombination aus CT und PET.
Nierenszintigraphie
Im Grunde funktioniert die Nierenszintigraphie wie die Knochenszintigraphie: Dem Patienten wird eine geringe Menge einer radioaktiven Substanz in die Venen gespritzt. Mit dem Blut fließt die Substanz in die Niere und wird dort gemeinsam mit dem Harn ausgeschieden. Dabei sendet die Substanz eine Strahlung aus, die mit einer Kamera aufgenommen wird. Auf diese Weise lassen sich sowohl die Durchblutung als auch die Ausscheidungsleistung einer Niere feststellen. Ebenfalls lassen sich so auch zum Beispiel Gefäßverengungen feststellen.
Angiographie
Mithilfe einer Angiographie können die Blutgefäße im Körper sichtbar gemacht werden. Für die Untersuchung wird Ihnen ein dünner Katheter in die Beinarterie eingeführt und bis in die Nierenarterie geschoben. Mithilfe eines Kontrastmittels, das Ihnen gespritzt wird, können Tumorgefäße und Nierenarterien bildlich dargestellt werden. Da für die Angiographie ein kleiner Eingriff nötig ist, hat sie gegenüber der CT und dem MRT an Bedeutung verloren. Bei unklaren Ergebnissen dieser beiden Standardverfahren wird die Angiographie aber weiterhin herangezogen. Zudem kann sie ggf. wichtige Information darüber liefern, wie sich die Gefäßversorgung der tumorbefallenen Niere gestaltet. Dies kann hinsichtlich einer Operation wichtig sein.
Nierentumorbiopsie
Unter Umständen kann es angezeigt sein, Proben von verdächtigen Bereichen zu entnehmen. Meistens wird die Probe unter lokaler Betäubung und mithilfe eines CT oder eines Ultraschalls entnommen. Diese Proben werden im Labor untersucht und können möglicherweise weitere Hinweise liefern, die hinsichtlich einer Behandlung des Tumors wertvoll sind.
Eine Krebsdiagnose ist heute kein endgültiges Todesurteil mehr! Gerade Nierenkrebs wird – auch wenn es noch häufiger zufällig erkannt wird – durch die besseren Untersuchungsmöglichkeiten oftmals frühzeitig erkannt und kann entsprechend gut behandelt werden. Das zeigt auch die Statistik: Erhalten Patienten die Diagnose Nierenkrebs in einem frühen Stadium, leben nach 5 Jahren immer noch 9 von 10 Betroffenen.
Was tut der Arzt? Teil 2: Behandlung von Nierenkrebs
Welche Behandlungsweise für Sie im Falle einer Nierenkrebserkrankung sinnvoll ist, können nur die behandelnden Ärzte entscheiden. Dies hängt u. a. davon ab, wie groß bspw. der Tumor ist oder ob es bereits Tochtergeschwülste, also Metastasen, gibt.
Operation bei Nierenkrebs
Bei kleineren, noch nicht metastasierenden Tumoren ist es sinnvoll, diese operativ zu entfernen. Ziel ist es, den Tumor so zu entfernen, dass die Niere erhalten werden kann (sog. ‚Nierenteilresektion’). Der Teil der Niere, der vom Tumor befallen ist, soll hierzu entfernt werden. Dies geschieht mit einem kleinen Sicherheitsabstand, es wird also noch ein kleiner Rand vom gesunden Nierengewebe entfernt.
Falls sich bereits Metastasen in anderen Organen gebildet haben, ist es möglicherweise sinnvoll, die Niere zu entfernen. Dann spricht man von einer lindernden, sogenannten palliativen Nierenentfernung: Dies kann die Lebenszeit des Betroffenen verlängern oder das Wiederauftreten von Tumoren hinauszögern. Hinzu kommt, dass sich so die Lebensqualität der Betroffenen verbessern lässt, da sich so mögliche Blutungen, Harnstauungen oder auch Schmerzen beseitigen lassen. Liegen nur einzelne Metastasen vor (etwa in der Lunge), sollten auch diese entfernt werden, um die Symptome der Patienten zu lindern und die Überlebenszeit zu erhöhen.
Kältetherapie, Hitzebehandlung und Embolisierung
Liegen nur kleinere Nierentumoren vor und ist ansonsten zum Beispiel das Operationsrisiko für den Patienten zu hoch, kann eine Kältetherapie (sog. ‚Kryotherapie’) das Mittel der Wahl sein. Dabei soll mit einer Gefriersonde der entsprechende Bereich kältebehandelt werden. Der Tumor tritt in rund 5–10 Prozent der Fälle nach der Kältetherapie wieder auf.
Die Radiofrequenzablation (kurz: RFA) funktioniert prinzipiell genau wie die Kyrotherapie und ist in den gleichen Fällen das Mittel der Wahl. Statt mit Kälte wird aber mit Hitze gearbeitet. Kleine, bis zu 4 cm große Tumoren werden durch eine Sonde erhitzt, wodurch die Krebszellen abgetötet werden sollen. Allerdings liegt bei größeren Tumoren die Chance, dass diese wieder auftreten, bei rund 17 Prozent, weshalb in diesen Fällen die RFA nicht eingesetzt wird oder mit einer Tumorembolisierung kombiniert wird.
Im Falle einer Embolisierung wird gezielt ein Blutgefäß, das einen Tumor versorgt, oder die Nierenarterie bspw. mit Alkohol mit einem sog. Gewebekleber (etwa Histoacryl) verstopft. Das Prinzip ist also das gleiche wie z. B. bei einer Lungenembolie. Die Embolisierung wird größtenteils palliativ genutzt, etwa bei stark geschwächten Patienten, bei denen Tumoren bluten, oder bei starken Schmerzen. Bei größeren Tumoren kommt sie ggf. auch in Kombination mit der Radiofrequenzablation zum Einsatz. Seltener wird die Embolisierung verwendet, um bei äußerst großen Tumoren Blutungen, die während der Operation auftreten, zu verhindern. Das Problematische an der Embolisierung ist – und darum wird sie auch eher palliativ eingesetzt –, dass bei einem Großteil der Patienten die Krebserkrankung dennoch voranschreitet.
Strahlentherapie bei Nierenkrebs
Die Strahlentherapie soll Krebszellen abtöten. Ionisierende Strahlen greifen die Krebszellen in ihrem Kern an: Durch die Bestrahlung soll die DNA der Krebszellen so stark beschädigt werden, dass die bösartigen Zellen sich nicht mehr weiter ausbreiten können. Die Strahlung kann ihre Wirkung nur dort entfalten, wo sie auf das Gewebe treffen. Problematisch ist bei der Strahlentherapie allerdings, dass durch eine zu starke Bestrahlung auch gesundes Gewebe beschädigt werden kann. Bei Nierenkarzinomen ist die Strahlentherapie aber wenig effektiv: Diese sprechen nur schlecht auf eine derartige Behandlung an. Stattdessen kann eine Strahlentherapie erwägt werden, wenn bspw. Knochenmetastasen vorliegen. So können Schmerzen gelindert oder ggf. das erneute Auftreten nach einer Operation verhindert werden. Dann hat die Strahlentherapie einen eher palliativen Charakter.
Chemotherapie bei Nierenkrebs
Mithilfe bestimmter Medikamente, die man als ‚Zytostatika’ bezeichnet, sollen die Krebszellen angegriffen und zerstört werden. Zytostatika greifen in die Zellteilung der Krebszellen ein und sorgen dafür, dass diese nicht mehr wachsen können. Leider bringen Sie diverse Nebenwirkungen wie Haarverlust, Übelkeit und Erbrechen sowie eine erhöhtes Infektionsrisiko mit sich. Hinsichtlich einer Nierenkrebserkrankung hat sich zudem gezeigt, dass eine Chemotherapie nur bei vergleichsweise wenigen Patienten einen Behandlungserfolg erzielt hat. Dass Zytostatika bei Nierenkrebs eine derart schlechte Erfolgsquote verzeichnen (unter 5 Prozent der Behandelten), wird auf das sogenannte MDR-Gen (Multi-Drug-Resistance-Gen) zurückgeführt: Rund 80 Prozent aller Nierenzellkarzinome produzieren dieses Gen, das die Zellen des Tumors größtenteils unempfindlich gegenüber einer chemotherapeutischen Behandlung macht. Dementsprechend ist eine Chemotherapie bei Nierenkrebs nur in sehr wenigen Fällen sinnvoll.
MTX ist ein wichtiges Medikament, das sowohl bei der Behandlung von Krebs als auch bei Autoimmunerkrankungen eingesetzt wird. Wie genau MTX wirkt und wann es eingesetzt wird, erfahren Sie im folgenden Videobeitrag von Dr. Tobias Weigl.
Immuntherapie bei Nierenkrebs
Eine Immuntherapie ist eine Behandlungsmöglichkeit, die das körpereigene Immunsystem nutzt, um Erkrankungen zu bekämpfen. Bei Krebs soll der eigene Körper so die Krebszellen erkennen und angreifen. Bei Nierenkrebs spielt dabei die zytokinbasierte Immuntherapie eine größere Rolle. Durch die Gabe von bspw. Interferon alpha soll das Immunsystem im Kampf gegen die Krebszellen unterstützt werden. In den Tumoren lassen sich nämlich körpereigene Abwehrzellen finden (sog. ‚T-Lymphozyten‘), die auf diese Weise unterstützt werden. Je höher die Dosis, desto effektiver ist die Wirkung; allerdings treten dabei auch verstärkt Nebenwirkungen wie
- Fieber,
- Gewichtsverlust,
- erhöhte Leberwerte,
- Schüttelfrost,
- Muskelschmerzen,
- Gelenkschmerzen,
- Depressionen (selten) sowie
- Störungen des Herzmuskels
auf. Um derartigen Nebenwirkungen vorzubeugen bzw. deren Ausmaß zu verringern, wird Interferon alpha bspw. mit Interleukinen angereichert. Bei einer solchen Kombinationstherapie kann man vergleichbare Behandlungsergebnisse erreichen, durch die geringen Dosen treten aber weniger bzw. weniger starke Nebenwirkungen auf.
Seit wenigen Jahren gibt es zudem eine weitere Form der Immuntherapie, die auch schon bei Hautkrebs gute Erfolge erzielen konnte, die sogenannte Checkpoint-Inhibition. Problematisch ist nämlich, dass Krebszellen bestimmte Moleküle ausstoßen, die die körpereigene Immunabwehr hemmen, wodurch unser Körper die Krebszellen nicht attackieren kann. Die sogenannten Checkpoint-Hemmer, bspw. Nivolumab, verhindern genau diesen Mechanismus und ermöglichen es unserem Immunsystem, gegen die Krebszellen vorzugehen. Beim schwarzen Hautkrebs wird diese Variante der Immuntherapie schon mit Erfolg eingesetzt; seit 2016 ist Nivolumab auch für fortgeschrittenem Nierenkrebs zugelassen.
Zielgerichtete medikamentöse Therapie (targeted therapy)
Die sogenannten zielgerichteten Therapien richten sich spezifisch gegen bestimmte Tumoreigenschaften, die für das Krebszellenwachstum verantwortlich sind. Sie werden meistens dann eingesetzt, wenn die Krebserkrankung bereits fortgeschritten ist. Heilen lässt sich die Erkrankung damit im Regelfall leider nicht, jedoch kann die zielgerichtete Therapie verhindern, dass die Krankheit weiter voranschreitet und somit die Überlebenszeit Betroffener verlängern. Zudem können Beschwerden gelindert werden.
Wie genau funktioniert aber die zielgerichtete Therapie? Dabei versucht man, an verschiedenen Stellen die Wachstumssignale für die Krebszellen zu blockieren. Dafür gibt es verschiedene Ansatzpunkte:
- Rezeptoren: Bestimmte Eiweiße (sog. ‚monoklonale Antikörper’) binden an Rezeptoren, an denen normalerweise Wachstumsfaktoren der Krebszellen binden würden. Dadurch können keine Wachstumssignale mehr weitergeleitet werden – die Krebszellen können sich nicht mehr teilen und damit auch nicht mehr vermehren. Ein Beispiel für ein solchen Wirkstoff ist Trastuzumab.
- Aktivierung des Immunsystem gegen den Tumor: Wenn die schon erwähnten monoklonalen Antikörper an die Tumorzellen binden, kann dadurch möglicherweise eine Immunreaktion des Körpers ausgelöst werden. Dieser Effekt kann zusätzlich zur obigen Rezeptorblockade auftreten.
- Signalübertragungsketten: Bestimmte Enzyme (sog. ‚Kinasen’) geben innerhalb der Zelle Wachstumssignale weiter. Diese Kinasen können ebenfalls blockiert bzw. gehemmt werden. Ein Medikament, das so wirkt, ist z. B. Imatinib.
- Unterbindung der Nahrungszufuhr: Ab einer bestimmten Größe braucht der Tumor mehr Blutgefäße. Dies regen die Tumorzellen durch die sogenannte Angiogenese an. Den hier entscheidenden Wachstumsfaktor nennt man vaskulären Endothelwachstumsfaktor (kurz: VEGF). Die Unterbindung dieses Wachstumsfaktors kann durch sogenannte A-Hemmer erreicht werden.
- Blockade des Proteasoms: Beim Stoffwechselprozess der Tumorzellen entstehen überflüssige Proteinmoleküle, die durch das sogenannte Proteasom entfernt werden. Wird dieser Enzymenkomplex gestört und damit die „Müllabfuhr“ beeinträchtigt, kann sich die Zelle nicht mehr teilen. Medikamente, die dies bewerkstelligen, nennt man Proteasom-Hemmer. Ein Wirkstoff ist z. B. Bortezomib.
- Unterbindung der tumoreigenen Reparaturvorgänge: Krebszellen können – wie auch normale, gesunde Zellen – bestimmte Schädigungen reparieren. Verantwortlich dafür ist u. a. das PARP-Enzym, das die Reparaturmaßnahmen in Gang setzt. Diese Mechanismen können durch PARP-Hemmer wie Olaparib blockiert werden.
Nebenwirkungen einer zielgerichteten medikamentösen Therapie können bspw. Bluthochdruck, tumorbedingte Müdigkeit (sog. ‚Fatigue’) oder Hautablösungen sein. In schweren, aber eher seltenen Fällen können auch Schilddrüsenfunktionsstörungen auftreten.
Wann wird welcher Wirkstoff verwendet?
Das hängt u. a. von der Prognose einer metastasierten Nierenkrebserkrankung ab. Dabei wird häufig der sogenannte „Motzer-Score“ herangezogen, mit dem diese Prognose anhand bestimmter negativer Risikofaktoren beurteilt werden kann. Dazu zählen u. a. folgende Umstände:
- der Karnofsky-Index ist kleiner als 80 Prozent – dieser Index ist eine Skala, die die Einschränkung bspw. der Selbstversorgung und Selbstbestimmung bei Krebspatienten bewertet
- eine Nierenentfernung wurde nicht durchgeführt
- es liegt zwischen der Krebsdiagnose und der einsetzenden Metastasenbildung weniger als ein Jahr
- der Serumkalziumwert liegt oberhalb von 10 mg/dl
- der Leberwert LHD beträgt mehr als das 1,5-fache des Normalwerts
- der Hämoglobinwert liegt unterhalb des Normalbereichs
Anhand dieser Kriterien werden Nierenkrebspatienten in eine niedrige, mittlere oder hohe Risikogruppe eingestuft. Diese Einstufung gibt dann wiederum Aufschluss darüber, mit welchen Wirkstoffen die Behandlung vorgenommen wird. So werden Patienten mit niedrigem und mittlerem Risiko zunächst etwa mit monoklonalen Antikörpern behandeln (z. B. Bevacizumab), während bei Patienten der höheren Risikogruppe tendenziell eher der Wirkstoff Temsirolismus verwendet wird. Welche Wirkstoffe jeweils eingesetzt werden, richtet sich aber auch nach anderen Erkrankungen, auftretenden Nebenwirkungen und nach Effekt des Wirkstoffs.
Wie sieht die Nachsorge bei Nierenkrebs aus?
Es ist wichtig, dass Sie sich regelmäßig Nachsorgeuntersuchungen unterziehen. So kann früh erkannt werden, ob der Nierenkrebs wieder auftritt. Zudem können Begleit- und/oder Folgeerkrankungen diagnostiziert und behandelt werden.
Außerdem ist es für die Patienten wichtig, sich wieder zu rehabilitieren, damit man wieder in einen normalen Berufs- und Lebensalltag zurückkehren kann, sofern dies möglich ist. Für diesen Fall existieren spezielle Rehabilitationskliniken. Für eine derartige Behandlung muss ein entsprechender Antrag gestellt werden. Voraussetzung dafür ist allerdings, dass Sie sich selbst kleiden und waschen können. Zudem sollten sie soweit mobil sein, dass Sie sich selbstständig über die Station bewegen können.
Sowohl während als auch nach der Erkrankung kann es sinnvoll sein, sich einer Selbsthilfegruppe anzuschließen. Auf diese Weise können Sie sich mit Gleichgesinnten, die eine ähnliche Situation durchleben oder durchleben mussten, austauschen. Eine wichtige Adresse für Patienten mit Nierenkrebs ist „Das Lebenshaus e. V.“.
Aktuelle Forschung – kombinierte Immuntherapie mit zwei Checkpointblockern vorteilhaft
In einer Studie, die 2018 im New England Journal of Medicine veröffentlicht wurde, konnte nachgewiesen werden, dass die kombinierte Immuntherapie zweier Checkpointblocker – Nivolumab und Ipilimumab – im Vergleich zu einer zielgerichteten Therapie mit einem Tyrosinkinasehemmer effektiver ist.
1.096 Patienten mit Nierenkrebs im fortgeschrittenen Stadium und einer schlechteren Prognose haben dabei zufällig entweder die kombinierten Checkpointblocker erhalten (550 Patienten), während die anderen mit der zielgerichteten Therapie behandelt wurde (546 Patienten). Im weiteren Verlauf hat sich dabei folgendes Bild ergeben: Nach 18 Monaten lebten von den Patienten, die die kombinierte Immuntherapie erhalten hatten, noch ca. 75 Prozent. Bei der mit der zielgerichteten Therapie behandelten Kohorte waren es 60 Prozent. In dieser Gruppe waren nach 26 Monaten sogar rund die Hälfte der Patienten verstorben. In der Immuntherapie-Gruppe wurde das sogenannte mediane Gesamtüberleben während der Beobachtungszeit der Studie nicht erreicht; das bedeutet, dass während dieser Zeit weniger als die Hälfte der Patienten verstorben waren. Tatsächlich konnte der Tumor bei 9 Prozent der Immuntherapie-Behandelten nicht mehr nachgewiesen werden, während dies in der anderen Gruppe lediglich auf 1 Prozent zutraf.
Problematisch waren zumindest teilweise die Nebenwirkungen: Rund 50 Prozent der Patienten, die mit der kombinierten Immuntherapie behandelt wurden, erlitten Nebenwirkungen. Bei 22 Prozent musste aufgrund dieser sogar die Behandlung abgebrochen werden.
Die Studienergebnisse legen nahe, dass die Immuntherapie bei der Krebsbehandlung in Zukunft immer wichtiger werden könnte. Weitere vergleichende Studien müssen nun die Ergebnisse bestätigen.
Quelle: Robert J. Motzer et al. (2018): Nivolumab plus Ipilimumab versus Sunitinib in Advanced Renal-Cell Carcinoma. In: New England Journal of Medicine 378/14, S. 1277–1290.
Häufige Patientenfragen
Gibt es Vorsorgeuntersuchungen bei Nierenkrebs?
Dr. T. Weigl
Derzeit wird in Deutschland keine flächendeckende Nierenkrebsvorsorge angeboten. Das hat zum einen damit zu tun, dass Nierenkrebs eine eher seltene Krankheit ist. Zum anderen wäre der Aufwand für eine regelmäßige Untersuchung aller Gesunden sehr hoch. Profitieren würden zudem nur die wenigsten davon. Bei Patienten, die bereits unter chronischen Nierenschäden leiden oder bei denen in der näheren Verwandtschaft Fälle von Nierenkrebs aufgetreten sind, werden angesichts des höheren Erkrankungsrisikos allerdings vorsorgende Untersuchungen durchgeführt.
Verläuft Nierenkrebs zwangsläufig tödlich?
Dr. T. Weigl
Nein. Wie bei allen Krebsarten ist es auch bei Nierenkrebs außerordentlich wichtig, dass der Tumor frühzeitig entdeckt wird. Tatsächlich werden drei Viertel aller Tumoren in einem frühen Stadium entdeckt. Das relative 5-Jahres-Überleben bei Frauen und Männern, bei denen ein Nierenkarzinom festgestellt wurde, liegt bei 77 Prozent.
Kann man Nierenkrebs vorbeugen?
Dr. T. Weigl
Optimalerweise stellen Sie das Rauchen ein. Wenn Sie nicht völlig aufhören möchten, sollten Sie zumindest die Menge, die Sie rauchen, reduzieren. Tatsächlich konnte zudem nachgewiesen werden, dass es einen Zusammenhang zwischen Übergewicht und dem Auftreten von Nierenkrebszellen gibt. Wie dies im Detail aussieht, ist noch offen, es steht aber fest: Falls Sie übergewichtig sein sollten, ist es angeraten, Gewicht zu verlieren. Häufiger liest man außerdem, dass die Ernährungsweise das Nierenkrebsrisiko beeinflussen würde. Auch dies ist bisher noch nicht eindeutig belegt, wobei eine schlechte Ernährung häufig mit Übergewicht einhergeht. Einige Untersuchungen haben zusätzlich nahegelegt, dass körperliche Aktivität das Erkrankungsrisiko verringern könnte.
Verwandte Themen
- Blutkrebs (Leukämie) – Anzeichen, Formen und Heilung
- Darmkrebs Früherkennung & Vorsorge – Ursachen, Risikofaktoren bei Krebs im Darm
- Knoten in der Brust: Brustkerbs (Mammakarzinom) – Ursachen, Therapie, Vorsorge
- Knubbel am Hals: Halslymphknoten – Was bedeuten Schwellung & Schmerzen? Krebs?
- Analkarzinom/Analkrebs/Analtumor – Symptome und Behandlung
- Magenkarzinom – Woran erkenne ich Magenkrebs? Symptome & Ursachen
- Speiseröhrenkrebs | Speiseröhrentumor | Ösophaguskarzinom
- Aktuelle Forschung – Bewegungstherapien helfen beim krebsbedingten Fatigue-Syndrom mehr als Medikamente
- Krebs Teil 1 – Definition, Entstehung, Risikofaktoren und Vorsorge
- Krebs Teil 2 – Von der Diagnose zur Therapie: allgemeine Erläuterungen zu Klassifikation und Staging
- Aktuelle Forschung – Wie Adipositas Krebs verursacht
- Fischölkapseln/ Omega-3-Fettsäuren: Helfer gegen Herzkreislauferkrankungen und Krebs?
- Helfen Bor und Borax gegen Krebs, Arthrose und mehr? Die Wahrheit über Bormangel
- Aktuelle Forschung – Die Arzneimittel mit den häufigsten Nebenwirkungen
- Hautkrebs – Risikofaktoren, Diagnose & Behandlung
- Nierenversagen & Niereninsuffizienz – Ursache, Symptome und Therapie
- Nierenschmerzen & Nierenkolik – Ursachen, Diagnose und Behandlung
- Kreatinin – Was sagen Kreatininwerte über die Nierenfunktion aus?
Sind oder waren Sie an Nierenkrebs erkrankt? Wie sind Sie damit umgegangen? Nutzen Sie unsere Kommentarfunktion unten für den Austausch untereinander und mit uns!
Die hier beschriebenen Punkte (Krankheit, Beschwerden, Diagnostik, Therapie, Komplikationen etc.) erheben keinen Anspruch auf Vollständigkeit. Es wird genannt, was der Autor als wichtig und erwähnenswert erachtet. Ein Arztbesuch wird durch die hier genannten Informationen keinesfalls ersetzt.
Autoren: Dr. Tobias Weigl und Sebastian Mittelberg
Lektorat: Tobias Möller
Veröffentlicht: 11.03.2019
Quellen
- Daniela Christmann (2017): Nierenkrebs – Früherkennung. In: krebsgesellschaft.de
- Deutsche Krebsgesellschaft und Deutsche Krebshilfe (Hg.) (2016): Nierenkrebs im frühen und lokal fortgeschrittenen Stadium. Patientenleitlinie zur Behandlung des nicht metastasierten Nierenzellkarzinom.
- Deutsche Krebsgesellschaft und Deutsche Krebshilfe (Hg.) (2016): Nierenkrebs im metastasierten Stadium. Patientenleitlinie zur Behandlung des metastasierten Nierenzellkarzinom.
- Deutsche Krebshilfe und Deutsche Krebsgesellschaft (Hg.) (2017): Nierenkrebs. Antworten. Hilfe. Perspektiven.
- Gerd Herold et al. (2012): Innere Medizin. Eigenverlag.
- internisten-im-netz.de (Hg.): Nierenkrebs: Ursachen & Risikofaktoren.
- internisten-im-netz.de (Hg.): Was ist Nierenkrebs?
- Johannes Mann (2014): Nierenerkrankungen. Was ihre Nieren schützt und stärkt, 2. Auflage. Trias-Verlag, München.
- Katrin von Kieseritzky (2018): Kombinierte Immuntherapie bei Nierenkrebs. In. krebsgesellschaft.de.
- krebsinformationdienst.de (Hg.): Szintigraphie.
- krebsinformationsdienst.de (2018) (Hg.): Zielgerichtete Krebstherapie: Wie funktionieren sie?
- krebsinformationsdienst.de (Hg.): Positronen-Emissions-Tomographie.
- Robert J. Motzer et al. (2018): Nivolumab plus Ipilimumab versus Sunitinib in Advanced Renal-Cell Carcinoma. In: New England Journal of Medicine 378/14, S. 1277–1290.
- Robert-Koch-Institut (2016) (Hg.): Bericht zum Krebsgeschehen in Deutschland 2016.










Was denkst Du?