
Auf einen Blick: Leistenschmerzen
Welche Ursachen haben Leistenschmerzen?
- viele verschiedene Ursachen möglich
- häufige Ursache: Überlastung
Wen kann es erwischen?
- Sportler; Risikosportarten: Fußball, Hockey, Tennis, Rugby
- abhängig von der Ursache unterschiedlich; Männer sind z. B. 9-mal häufiger von Leistenhernien betroffen als Frauen
Wie werden Leistenschmerzen behandelt?
- zum Teil völlig unterschiedlich, da ursachenorientiert
- generell gilt: erst „normale“ Maßnahmen, dann später OP in Erwägung ziehen
- in einigen Fällen kann notfallmäßig OP nötig sein, bspw. bei Eileiterschwangerschaft oder „Blinddarmentzündung“
- abhängig von der Ursache stehen viele Medikamente zur Verfügung
Inhalte
- 1 Auf einen Blick: Leistenschmerzen
- 2 Leistenschmerzen und ihre möglichen Ursachen
- 3 Was tut der Arzt? Teil 1: Die Diagnose von Leistenschmerzen
- 4 Was tut der Arzt? Teil 2: Die Behandlung
- 5 Fakten-Box – Leistenschmerzen
- 6 Aktuelles aus der Forschung – „Blinddarmentzündung“ mit Antibiotika behandeln?
- 7 Häufige Patientenfragen
- 8 Typisches Patientenbeispiel
- 9 Verwandte Themen
- 10 Quellen
Leistenschmerzen bzw. Schmerzen in der Leistengegend können qualvoll sein und uns in unserer Funktionalität einschränken. Die Schmerzen können viele unterschiedliche Ursachen haben. Eine Ursache, die größtenteils Männer betrifft, ist die sogenannte Leistenhernie, vielleicht besser bekannt als Leistenbruch. Und auch Sportler, vor allem Fußball-, Eishockey-, Tennis- und Rugbyspieler, haben bisweilen gar chronische Schmerzen in der Leiste. Wir gehen im Folgenden auf die wesentlichen Aspekte von Leistenschmerzen ein und erläutern beispielhaft, wie diese behandelt werden.
Leistenschmerzen und ihre möglichen Ursachen
Eingangs haben wir bereits erwähnt, dass es für Leistenschmerzen viele verschiedene Ursachen gibt. Die Schmerzen in der Leiste ergeben sich dadurch, dass die dort liegenden Nervenstränge gereizt werden, bspw. der Nervus ilioinguinalis.
Dafür können bspw. Entzündungen verantwortlich sein. In diesem Zusammenhang wäre z. B. die Sehnenansatzentzündung (sog. ‚Tendinose‘) zu erwähnen. Daneben gibt es aber noch einige weitere schmerzauslösende Ursachen, auf die wir im Folgenden weiter eingehen. Wir erheben keinen Anspruch auf Vollständigkeit, wollen aber viele verschiedene Möglichkeiten als in Frage kommende Verursacher vorstellen.
Auf Ursachen und Behandlungsmöglichkeiten von Leistenschmerzen geht Dr. Dr. Tobias Weigl auch im nachfolgenden Video ein. Er erörtert darin u. a., warum einfache Übungen oft nicht helfen und v. a. ursachenorientiert behandelt werden muss.
Leistenhernie
Eine Hernie könnte man grob als Eingeweidebruch übersetzen. Durch das Bauchfell, das normalerweise den gesamten Bauchraum auskleidet und fast alle Organe ganz oder in Teilen umschließt, treten die Eingeweide hervor. Der sogenannte Bruchsack – das ist der Inhalt der Hernie – enthält Bauchfett, Bauchfell und ggf. Teile von Magen und Darm. Dieser dringt durch das Bauchfell und erzeugt dann eine nach außen sichtbare Wölbung, in diesem Fall im Leistenbereich. Es kann sein, dass Betroffene keine Beschwerden haben, aber es wird auch von – vor allem belastungsabhängigen – Schmerzen, Druckgefühlen, Brennen oder Ziehen berichtet. Je nachdem, was den Inhalt des Bruchsacks bildet, kann es zu Verdauungsproblemen, einem angeschwollenen Hodensack oder Übelkeit und Erbrechen kommen. Begünstigend für das Entstehen einer Hernie sind u. a. eine zu schwache Bauchmuskulatur sowie ein schwaches Bindegewebe, am häufigsten sind Männer betroffen.
Varikozele
Mit diesem Begriff bezeichnet man Krampfadern im Hodensack, die sich entlang eines Samenstrangs bilden. In den meisten Fällen verursachen diese Krampfadern keine Beschwerden, es kann aber zu Schwellungen, Spannungsgefühlen oder Schmerzen im Hoden kommen.
Spermatozele
Hierbei handelt es sich um eine Zyste im Nebenhoden. Diese ist mit Spermien gefüllt und verursacht in der Regel kaum Beschwerden, kann aber selten schmerzhaft sein.
Lymphadenopathie
Dieser Begriff beschreibt die Schwellung von Lymphknoten. Lymphknoten sind Teil unseres Immunsystems und fungieren einerseits als Filterstation für Bakterien, Viren, Krebszellen und weitere Fremdkörper. Andererseits aktivieren sie unser Immunsystem und sorgen dafür, dass sich Lymphozyten bilden und vermehren. Diese Lymphknoten finden sich auch in der Leistengegend (sog. ‚Inguinalregion‘) und können bei Schwellungen Schmerzen verursachen, gerade wenn sie Opfer einer Entzündung (sog. ‚Lymphadenitis‘) werden. Diese Schwellungen sind häufig die Folge von Infektionen, können aber auch auf schwerwiegendere Erkrankungen wie Krebs zurückzuführen sein. Wir haben uns dem Thema in dem Artikel „Die Lymphknoten der Leiste – Was bedeuten Schwellung und Schmerzen?“ noch genauer gewidmet.
Außerdem hat Dr. Dr. Tobias Weigl sich in einem Video im Detail mit geschwollenen Lymphknoten auseinandergesetzt und erklärt, ob es nun gefährlich ist, wenn wir einen Knubbel hinterm Ohr, am Hals oder in der Leiste ertasten.
Hodentorsion
Mit diesem Begriff beschreibt man die Verdrehung von Hoden und Samenstrang innerhalb des Hodensacks. Die Folge ist eine Minderdurchblutung, es kommt zu Hoden- und Unterbauchschmerzen. Es handelt sich hierbei um einen medizinischen Notfall, da schon nach 6 Stunden Organverlust sowie ein Absterben des betroffenen Gewebes (sog. ‚Nekrose‘) drohen.
Nierenkolik
Als Nierenkolik beschreibt man den Umstand heftigster krampf- und anfallsartiger Schmerzen in den Nieren, die plötzlich auftreten. Diese Schmerzen können bis in die Bereiche von Leiste und Oberschenkel ausstrahlen und gehen mit diversen anderen Beschwerden wie Übelkeit und Erbrechen, Angst oder Unruhe einher. Hierbei handelt es sich um einen direkt abklärungsbedürftigen medizinischen Notfall.
Harnverhalt
Grob handelt es sich hierbei um das Unvermögen, die Blase zu entleeren. Ein akuter Harnverhalt, der durch bspw. Infektionen oder Medikamente hervorgerufen werden kann, ist mitunter sehr schmerzhaft. Patienten leiden an Unterbauchschmerzen und ihr Unterbauch ist vorgewölbt. Außerdem schwitzen sie und sind unruhig. Der Harnverhalt ist ein medizinischer Notfall.
Appendizitis
Hierbei kommt es zu einer Entzündung des Wurmfortsatzes des Blinddarms, umgangssprachlich auch bekannt als „Blinddarmentzündung“. Bei der Erkrankung kommt es zu Schmerzen im rechten Unterbauch, oft gepaart mit weiteren Symptomen wie Fieber, Erbrechen und einem allgemeinen Krankheitsgefühl.
Extrauteringravidität
Mit diesem Begriff bezeichnet der Mediziner eine Schwangerschaft außerhalb der Gebärmutter. Diese ereignet sich am häufigsten in den Eileitern. Das kann passieren, wenn sich an den Eileitern bspw. durch bereits stattgefundene Operationen oder Infektionen Verwachsungen ergeben haben, an denen befruchtete Eizellen dann regelrecht „hängenbleiben“. Bei Betroffenen bleibt häufig die Regelblutung aus und es kommt zu Unterbauchschmerzen. Da dieser Zustand für Patientinnen potenziell lebensbedrohlich ist, wird bei der Diagnose von unklaren Bauchschmerzen bei Frauen immer eine solche Schwangerschaft in die Überlegungen miteinbezogen.
Sport
Bei jungen Menschen zwischen 15 und 40 Jahren, die zudem sportlich aktiv sind, kommt es meist durch Überanstrengung oder traumatische Adduktoren-Verletzungen zu Leistenschmerzen. Auch Verletzungen des Schambeins oder des sogenannten geraden Bauchmuskels sowie Nerveneinklemmungen können für Schmerzen in der Leiste sorgen. Im Spitzensport stellen Leistenschmerzen mit bis zu 18 % aller Sportverletzungen beim Fußball, Eishockey, Rugby und Tennis ein großes Problem dar. Sie sind häufig die Folge von wiederholten, abrupt rotierenden Bewegungen mit schnellen Richtungswechseln. Aber auch in der breiten Masse, im sogenannten Breitensport, stehen bis zu 5,6 % aller Sportverletzungen im Zusammenhang mit Leistenschmerzen.
Während ihrer aktiven Laufbahn haben etwa 60 % aller professionellen Fußballer mindestens einmal Leistenbeschwerden. Nach Brüchen und Verletzungen des Kreuzbands sind Leistenbeschwerden der dritthäufigste Grund für Ausfallzeiten im Profifußball.
Andere Ursachen für Leistenschmerzen
Weiterhin können noch andere im Beckenbereich oder unteren Rücken zu findende Ursachen für Schmerzen in der Leistengegend verantwortlich sein, da sie dorthin ausstrahlen. Das können bspw. degenerative Veränderungen der Lendenwirbelsäule wie ein Wirbelgleiten oder Arthrose von Hüfte (sog. ‚Coxarthrose‘) oder Wirbelsäule (sog. ‚Spondylarthrose‘) oder andere Veränderungen der Muskulatur und des Skelettes sein. Auch organische Ursachen wie Probleme mit dem Eierstock, Erkrankungen des Dickdarms (bspw. Sigma-Divertikulitis), Nierensteine und Abszesse kommen infrage.
Chronische Leistenschmerzen sind in der Regel die Folge von operativen Eingriffen in diesem Bereich. Beispielhaft zu nennen wären die Vasektomie, die Operation der Leistenhernie oder Eingriffe an der Wirbelsäule.
Was tut der Arzt? Teil 1: Die Diagnose von Leistenschmerzen
Wir haben bisher feststellen können, dass Leistenschmerzen zahlreiche Ursachen haben können. Um festzustellen, welche genau für die Schmerzen verantwortlich ist, kommen daher auch viele verschiedene Diagnoseverfahren zum Einsatz.
In der Regel reichen drei wesentliche Schritte aus, um akute Leistenschmerzen sicher zu identifizieren, nämlich die Anamnese, die klinische Untersuchung sowie die Bildgebung.
Zuvor muss der Arzt aber abklären, ob es sich bei den Beschwerden nicht um einen Notfall handelt, der einer sofortigen Überweisung in die chirurgische Notaufnahme bedarf. Dazu zählen:
- Hodentorsion
- Harnverhalt
- Nierenkolik
- „Blinddarmentzündung“
- Sigmadivertikulitis
- Schwangerschaft außerhalb der Gebärmutter
- Abszess
Kann der Arzt all diese Umstände erfolgreich ausschließen, wird er die Untersuchung ganz normal fortsetzen, beginnend mit dem Anamnesegespräch. Dabei handelt es sich um das Gespräch zwischen Arzt und Patient, in dem wichtige Fragen in Bezug auf die Schmerzen sowie den Patienten im Allgemeinen geklärt werden. Der Arzt wird sich bspw. erkundigen, wie lange die Schmerzen bereits bestehen und ob sich möglicherweise Unfälle ereignet haben, die eine Erklärung für die Schmerzen sein können.
Im nächsten Schritt erfolgt dann die klinische Untersuchung. Diese umfasst bspw. die Sicht-Inspektion, aber auch das Abtasten der betroffenen Körperregionen. Der Arzt wird z. B. die Leistenregion abtasten und dort nach Erweiterungen oder Vorwölbungen fühlen. Außerdem tastet er das Schambein ab und schaut, ob dies eine Schmerzreaktion beim Patienten auslöst. 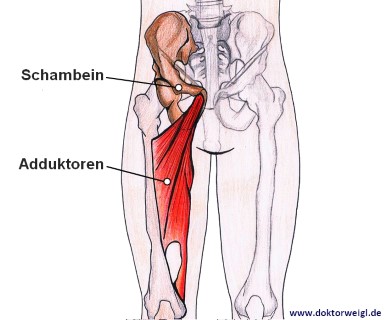 Des Weiteren wird er die Beweglichkeit des Hüftgelenks untersuchen. Kann er die Schmerzen klar zuordnen, wird er zunächst eine leichte Behandlung anstreben, nach dem sogenannten Wait-and-Watch-Prinzip. Darauf gehen wir im folgenden Kapitel genauer ein. Wenn diese Behandlung aber nicht die gewünschten Erfolge zeigt, muss ein weiterer Diagnoseschritt erfolgen.
Des Weiteren wird er die Beweglichkeit des Hüftgelenks untersuchen. Kann er die Schmerzen klar zuordnen, wird er zunächst eine leichte Behandlung anstreben, nach dem sogenannten Wait-and-Watch-Prinzip. Darauf gehen wir im folgenden Kapitel genauer ein. Wenn diese Behandlung aber nicht die gewünschten Erfolge zeigt, muss ein weiterer Diagnoseschritt erfolgen.
Magnetresonanztomographie gibt Aufschluss
Um länger als 6 Wochen bestehende Leistenschmerzen richtig zuordnen zu können, wird der Arzt die bildgebende Diagnostik veranlassen. Dann kommt vor allem die sogenannte Magnetresonanztomographie (kurz: MRT) zum Einsatz, mithilfe derer sich die Weichteile untersuchen lassen. Der Mediziner bezeichnet diejenigen Anteile des Körpers, die weder aus Knochen oder Knochen bestehen noch Organe sind, als Weichteile. Mithilfe dieser Untersuchung kann der Arzt Veränderungen der Muskeln und Sehnen sowie des Hüft- und Ileosakralgelenks erkennen. Ebenso lassen sich auf dem MRT seltene Ursachen für Leistenschmerzen erkennen, bspw. ein Bluterguss in der geraden Bauchmuskulatur oder eine sogenannte Schenkelhals-Stressfraktur.
Je nach Befund aus dem MRT wird dann eine Behandlung eingeleitet oder der Patient wird an einen entsprechenden Facharzt überwiesen, der dann die weitere Vorgehensweise bestimmt. Weitere diagnostische Schritte können bspw. noch in der Entnahme von Gewebeproben (sog. ‚Biopsie‘) oder einer Art „Probebehandlung“ bestehen. Dann wird dem Patienten ein lokales Betäubungsmittel gespritzt und geschaut, ob und wie dieses wirkt. Ein Anschlagen des Betäubungsmittels könnte dann bspw. ein Grund sein, anschließend einen operativen Eingriff durchzuführen.
Was tut der Arzt? Teil 2: Die Behandlung
Um eine ideale Behandlung bzw. Schmerztherapie durchführen zu können, ist es von entscheidender Bedeutung, den Grund für die Schmerzen zu kennen. Die Behandlung erfolgt daher ursachenorientiert und kann entsprechend unterschiedlich ausfallen. Das bedeutet, dass eine Leistenhernie, also der umgangssprachliche „Leistenbruch“, ganz anders behandelt wird als bspw. neuropathische Schmerzen, die die Folge einer Nerveneinklemmung sind. Diese Nervenschmerzen wiederum können auch die Folge der Zuckerkrankheit Diabetes mellitus sein (dann spricht der Mediziner von diabetischer Polyneuropathie) und ließen sich dann ggf. schon durch eine optimale Einstellung des Blutzuckers behandeln. Andersherum können die Schmerzen aber auch anteilig psychischen Ursprungs sein, eine sogenannte somatoforme Schmerzkomponente haben. Dann müsste möglicherweise mit einer Psychotherapie begonnen werden.
Gerade bei chronischen Leistenschmerzen, wenn diese also länger als 3 Monate bestehen, empfiehlt sich eine Therapie, die mehrere Ärzte unterschiedlicher Fachrichtungen miteinbezieht. Auf diese Weise kann im Sinne einer multimodalen, also ganzheitlichen, Behandlung der größte Erfolg erzielt werden.
Einigkeit herrscht aber dahingehend, dass zunächst die zur Verfügung stehenden konservativen Maßnahmen ausgeschöpft werden müssen, bevor ein chirurgischer Eingriff in Erwägung gezogen wird (vorausgesetzt der Eingriff ist nicht dringend notwendig wie bspw. bei einer Hodentorsion, einer „Blinddarmentzündung“ oder einer Schwangerschaft außerhalb der Gebärmutter).
Medikamente bei Leistenschmerzen
Zu den konservativen Maßnahmen gehört u. a. auch eine medikamentöse Behandlung. Es stehen dabei viele Medikamente zur Auswahl, die einmal mehr davon abhängig sind, was die Ursache für die Leistenschmerzen ist. Außerdem bergen sie alle sowohl Vor- als auch Nachteile.
Gegen Nervenschmerzen kommen bspw. verschiedene Antikonvulsiva zum Einsatz. Dazu zählen Wirkstoffe wie Pregabalin (bekannt vor allem unter dem Handelsnamen Lyrica®), Gabapentin oder Carbamazepin. Ebenso können sogenannte trizyklische Antidepressiva zum Einsatz kommen, um schmerzende Nerven zu behandeln. Beispielhaft wäre an dieser Stelle der Wirkstoff Amitriptylin zu nennen. Außerdem gibt es noch die sogenannten Serotonin--Noradrenalin-Wiederaufnahmehemmer wie bspw. Duloxetin, die ebendiese Art von Schmerz behandeln können und bspw. nicht mit einer Gewichtszunahme einhergehen (das ist bei Amitriptylin der Fall).
Weitere Medikamenten-Gruppen bilden die sogenannten nicht-steroidalen Antiphlogistika und die Opioide. Nicht-steroidale Antiphlogistika (bspw. Ibuprofen, Diclofenac Naproxen oder auch Etoricoxib) wirken schmerzstillend, entzündungshemmend und fiebersenkend, können bei zu langer Anwendung aber starke Nebenwirkungen mit sich bringen, bspw. Nierenfunktionsstörungen, Probleme mit dem Herzen oder Verdauungsprobleme (Geschwürbildung, gastrointestinale Blutungen).
Aus diesem Grund werden kombiniert möglicherweise Opioide gegeben. Das sind verhältnismäßig starke Schmerzmittel, die von der Weltgesundheitsorganisation im sogenannten WHO-Stufenschema den Stufen 2 und 3 zugeordnet werden. Als schwach wirksam gelten in diesem Zusammenhang bspw. Tramadol oder Tilidin/Naloxon, stark wirksame Opioide sind z. B. Morphin oder Oxycodon.
Welches Medikament bei Ihren Leistenschmerzen wann zum Einsatz kommt, entscheidet der Arzt. Oft muss individuell erprobt werden, welcher Patient welches Schmerzmittel wie verträgt und ob es überhaupt eine ausreichend schmerzstillende Wirkung zeigt.
Medikamente sind nicht alles
Oft kommen Medikamente aber nur begleitend zum Einsatz. Wie eingangs erwähnt, richtet sich die Therapie der Leistenschmerzen vor allem nach ihrer Ursache und soll auch entsprechend multimodal aufgestellt sein. Dazu gehören dann auch andere konservative Maßnahmen wie die Physio- oder die Psychotherapie. Relativ jung sind in diesem Zusammenhang sogenannte Neurostimulationsverfahren. Grob beschreibt dieser Begriff Verfahren, bei denen das Nervensystem über das Rückenmark oder einzelne Nerven/Nervenfelder mithilfe von elektrischen Impulsen stimuliert werden. Dieses Verfahren kommt in der Regel dann zum Einsatz, wenn die medikamentösen Ansätze versagen. Als letzte Option in der Schmerztherapie kann eine Neuromodulation sogar über Medikamente erzielt werden, die direkt in den Liquorraum verabreicht werden. Das ist der Raum, der das Gehirn und das Rückenmark umgibt und u. a. dem Stoffwechsel der Nervenzellen des zentralen Nervensystems oder als Schutz für das Gehirn dient.
„Die Ursachen für Leistenschmerzen sind so vielfältig wie die zur Verfügung stehenden Behandlungsmöglichkeiten. Es ist wichtig, dass Sie sich – vor allem bei chronischen Beschwerden – darauf einstellen, dass es eine ganze Weile dauern… Klick um zu TweetenFakten-Box – Leistenschmerzen
Ursachen
- Ursachen sind vielfältig
- von ungefährlich bis lebensbedrohlich
- Beispiele: Sportverletzung, Überlastung, Lymphknotenschwellung, Hodenverdrehung (Notfall)
Behandlung
- abhängig von der Ursache
- multimodal, also ganzheitlich mit verschiedenen Ansätzen
- erst konservative Therapie ausschöpfen, dann operativen Eingriff erwägen
- Ausnahme: Notfälle wie „Blinddarmentzündung“, Hodenverdrehung oder Eileiterschwangerschaft
Aktuelles aus der Forschung – „Blinddarmentzündung“ mit Antibiotika behandeln?
Auch wenn sich eine „Blinddarmentzündung“, fachsprachlich Appendizitis, vor allem in starken Bauchschmerzen äußert, kann sie auch Leistenschmerzen verursachen. In der Regel wird eine „Blinddarmentzündung“ operativ behandelt, wobei der Chirurg den Wurmfortsatz des Blinddarms entfernt. Ein finnisches Forscherteam um Paulina Salminen hat in einer Studie jetzt herausfinden können, dass eine Behandlung mit Antibiotika auf lange Sicht dafür sorgen kann, dass Patienten gar nicht operiert werden müssen. Ihre Ergebnisse veröffentlichten die Forscher in der Fachzeitschrift JAMA.
Sehr lange Zeit hielt man in der Medizin die Entfernung des entzündeten Wurmfortsatzes für die einzige Möglichkeit zur Behandlung. Nur auf diese Weise könne man einen Durchbruch und eine Blutvergiftung vermeiden. Auch wenn die Idee einer antibiotischen Behandlung schon länger im Raum steht und Forscher sich damit auseinandergesetzt haben , konnte sie sich nie wirklich durchsetzen. Das kann sich künftig vielleicht ändern. Die finnischen Forscher haben im Zeitraum von 2009 bis 2012 in etwa 2 ½ Jahren bei 530 Patienten mit entzündetem Wurmfortsatz entweder eine Behandlung mit Antibiotika (257 Patienten) oder eine Operation durchgeführt und konnten so Vergleichswerte ermitteln. Vorher hatte man mithilfe der Computertomografie festgestellt, ob es sich bei der Entzündung um die „unkomplizierte“ Verlaufsform handelt, bei der sich der Wurmfortsatz noch nicht seinen Weg in die freie Bauchhöhle gebahnt hat.
Starke Antibiotika-Behandlung
Den entsprechenden Patienten wurde über 3 Tage hinweg eine Infusion mit dem sogenannten Breitbandantibiotikum (diese wirken gegen viele verschiedene Bakterien) Ertapenem gegeben. Im Anschluss erhielten sie Levofloxacin und Metronidazol. Die Patienten standen unter dauerhafter Beobachtung auf einer Krankenhausstation und hätten zu jedem Zeitpunkt operiert werden können, wenn die Chirurgen es für nötig gehalten hätten. 15 der Antibiotika-Patienten wurden noch in der ersten Woche der Behandlung operiert. Ein Jahr nach der Behandlung waren es bereits 70 Patienten, die trotz Antibiotika-Behandlung operiert werden mussten. Im Verlauf von 5 Jahren stieg die Zahl der Operierten auf 100. In Zahlen ausgedrückt wurden nach insgesamt 5 Jahren insgesamt 39,1 % der Antibiotika-Gruppe operiert. Im Umkehrschluss bedeutet dies, dass 60,9 Prozent dieser Gruppe keine Operation brauchten.
Außerdem kam es in der Antibiotika-Gruppe (6,5 %) zu weitaus weniger Komplikationen als in der Gruppe der direkt Operierten (24,4 %). Diese Komplikationen umfassen bspw. Wundinfektionen, Narbenhernien oder Bauchschmerzen.
Es besteht also, zumindest für die hier untersuchte Gruppe von Patienten im Alter von 18–60 Jahren ohne komplizierten Krankheitsverlauf, die Möglichkeit, vorerst eine antibiotische Behandlung zu erwägen, bevor sie sich auf den OP-Tisch legen.
Quelle:
- Paulina Salminen u.a. (2015): Antibiotic Therapy vs Appendectomy for Treatment of Uncomplicated Acute Appendicitis – The APPAC Randomized Clinical Trial. In: JAMA 313/23, S. 2340–2348.
- Paulina Salminen u.a. (2018): Five-Year Follow-up of Antibiotic Therapy for Uncomplicated Acute Appendicitis in the APPAC Randomized Clinical Trial. In: JAMA 320/12, S. 1259–1265.
Häufige Patientenfragen
Ich habe letztens irgendwo den Begriff „Sportlerleiste“ gelesen – was ist das?
Dr. Dr. T. Weigl
Bei einer sogenannten „Sportlerleiste“ ist die Leistenkanalhinterwand geschwächt, wodurch sich die sogenannte Transversalisfaszie in den Leistenkanal wölbt. Unter Belastung mit einem Richtungswechsel – wie bspw. im Fußball üblich – drückt die Faszie dann auf den R. genitalis, einen Nerv. Dann kommt es zu teils stechenden Schmerzen an der Innenseite des Oberschenkels, die in Schamlippen oder Hoden ausstrahlen können. Über die Ursachen für die geschwächte Leistenkanalhinterwand herrscht in der Medizin noch keine Einigkeit. Man vermutet, dass ein Riss in der Wand zu ihrer Schwächung geführt hat.
Wie lange muss ich als Sportler bei Leistenschmerzen aussetzen?
Dr. Dr. T. Weigl
Das hängt natürlich von der Ursache und der Behandlung sowie weiteren Faktoren ab. Gehen wir aber davon aus, dass ihre Leistenschmerzen belastungsbedingt sind, Sie also entweder ihre Sehnen, Muskeln oder Bänder in diesem Bereich zu sehr beansprucht haben, kann es durchaus sein, dass Sie erst nach einigen Monaten wieder normal ins Training einsteigen können – und das ohne Garantie dafür, dass Sie wieder so leistungsfähig sind wie vorher.
Man hört so oft von Adduktorenproblemen im Profifußball – was ist damit gemeint?
Dr. Dr. T. Weigl
Als Adduktoren bezeichnet man im Allgemeinen Muskeln, die für die Heranführung des entsprechenden Körperteils zuständig sind. Im Fußball sind oft genauer die sogenannten Oberschenkeladduktoren gemeint – diese befinden sich an der Innenseite des Oberschenkels. Gerade im Profifußball, aber auch in anderen Sportarten, die viel Laufen, Treten sowie Richtungswechsel beinhalten, werden die Oberschenkeladduktoren oft überbeansprucht.
Was fragt der Arzt denn so, um die Ursache für die Leistenschmerzen herauszufinden, wenn die so zahlreich sind?
Dr. Dr. T. Weigl
Generell wird er sich dazu vor allem über drei Dinge informieren wollen, nämlich den genauen Ort des Schmerzes, die Art und Weise seiner Entstehung sowie die Umstände, unter denen der Schmerz zunimmt. Jede Information aus diesen Teilbereichen hilft dem Arzt dabei, seine Diagnose einzugrenzen, indem er bspw. Erkrankungen oder Veränderungen ausschließen kann, die sich an einer leicht anderen Stelle fänden oder anders angefangen hätten. Nehmen wir also an, dass ein Patient mit Schmerzen auf der Innenseite seines Oberschenkels zum Arzt geht und diesem erzählt, dass die Schmerzen schlagartig eingetreten seien und bei Belastung zunehmen, kann er bspw. eine Hüftarthrose oder ein Impingement ausschließen, da sich diese über einen mehrwöchigen Zeitraum angebahnt hätten.
Typisches Patientenbeispiel
Marvin spielt schon lange Fußball und ist auch abseits des Platzes absolut begeistert vom Teamsport. In der Spieltaganalyse nach der Samstagskonferenz schnappt er schon seit einigen Jahren immer wieder den Begriff Adduktoren auf und hat festgestellt, dass die betroffenen Spieler immer ziemlich lange aussetzen müssen – was zum Teil verheerende Folgen für den Verein und die Saison haben kann…
Tatsächlich hat es jetzt auch ihn erwischt, als er am letzten Sonntag von links außen auf das Tor zurannte und mit einer eleganten Drehung einen Gegenspieler umdribbeln wollte. Schlagartig durchfuhr ihn ein heftiger Schmerz an der Innenseite seines Oberschenkels. Als er damit später beim Arzt vorstellig wurde, hat der ihm erklärt, dass seine Adduktoren überlastet seien. Schon wieder dieses Wort. Er müsse jetzt eine längere Pause einlegen, darauf solle er sich einstellen. Die Belastung durch die ruckartigen Bewegungen war dieses Mal wohl einfach zu hoch. Naja, wenigstens weiß Marvin jetzt, was es heißt, „Adduktorenprobleme“ zu haben – und er kann nachvollziehen, warum die Spieler damit nicht aufs Feld gestellt werden. Das fühlt sich schon so an als könnte es nicht heilen, wenn man dem Körper nicht die nötige Ruhe gönnt…
Verwandte Themen
- Schmerzen im vorderen Oberschenkel
- Fingerbruch – so gefährlich ist ein gebrochener Finger!
- Krampf im Bein – Nächtliche Wadenkrämpfe & Muskelkrämpfe nach sportlicher Belastung
- Der Muskelfaserriss – Eine typische Sportverletzung
- 7 Tipps für gesunde Füße
- Nasenbeinbruch – harmlos oder Notfall?
- Sportverletzung am Knie: Innenbandriss – vorbeugen, erkennen, Erste Hilfe, behandeln
- Rückenschmerzen und Sport – 10 Sportarten auf dem Prüfstand
- Typische Verletzungen bei Fahrradunfällen
- Prellung (Kontusion) – eine harmlose Alltagsverletzung?
- Schlüsselbeinbruch/Klavikulafraktur – Ursachen, Symptome und Behandlung
- Die Achillessehne – Die stärkste Sehne im menschlichen Körper
- Erysipel – Die schmerzhafte Entzündung der Haut
Was würden Sie noch gerne über das Thema Leistenschmerzen wissen? Haben Sie Fragen zu Inhalten des Artikels? Fehlt Ihnen ein wichtiger Punkt? Nutzen Sie unsere Kommentarfunktion unten, um von Ihren Erfahrungen zu berichten und sich mit anderen auszutauschen!
Die hier beschriebenen Punkte (Krankheit, Beschwerden, Diagnostik, Therapie, Komplikationen etc.) erheben keinen Anspruch auf Vollständigkeit. Es wird genannt, was der Autor als wichtig und erwähnenswert erachtet. Ein Arztbesuch wird durch die hier genannten Informationen keinesfalls ersetzt.
Autoren: Dr. Dr. Tobias Weigl und Tobias Möller
Lektorat: Timo Hülsmann
Veröffentlicht: 29.10.2019
Quellen
- Matheus O. Almeida (2013): Conservative interventions for treating exercise-related musculotendinous, ligamentous and osseous groin pain (Review). In: Cochrane Database of Systematic Reviews.
- Mark Buchta u. a. (Hrsg.) (2013): Das Hammerexamen – Repetitorium für den 2. Abschnitt der Ärztlichen Prüfung. Elsevier/Urban & Fischer, München.
- deximed.de (2015): Sportlerleiste.
- Götz Dimanski (2016): Der Leistenschmerz in der Sportmedizin: Diagnostik und Differenzialdiagnosen. In: Hessisches Ärzteblatt 9/2016, S. 20–27.
- Institut für Qualität und Wirtschaftlichkeit im Gesundheitswesen (Hrsg.) (2016): Hernien. In: gesundheitsinformation.de.
- Institut für Qualität und Wirtschaftlichkeit im Gesundheitswesen (Hrsg.) (2019): Varikozele. In: gesundheitsinformation.de.
- Klinisches Wörterbuch Pschyrembel Online.
- Michael Korenkov u. a. (Hrsg.) (2016): Allgemeinchirurgische Patienten in der Hausarztpraxis – Allgemeinärztliche Betreuung vor und nach Operationen. Springer-Verlag, Heidelberg.
- rme/aerzteblatt.de (2018): Appendizitis: Antibiotika können Operation auch langfristig vermeiden. In: aerzteblatt.de.
- Elke Ruchalla (2019): „Sportlerleiste“ ist keine Hernie, sondern eine eigene Entität. In: medical-tribune.de.
- Paulina Salminen u. a. (2015): Antibiotic Therapy vs Appendectomy for Treatment of Uncomplicated Acute Appendicitis – The APPAC Randomized Clinical Trial. In: JAMA 313/23, S. 2340–2348.
- Paulina Salminen u. a. (2018): Five-Year Follow-up of Antibiotic Therapy for Uncomplicated Acute Appendicitis in the APPAC Randomized Clinical Trial. In: JAMA 320/12, S. 1259–1265.
- Thomas Standl u. a. (Hrsg.) (2010): Schmerztherapie: Akutschmerz – Chronischer Schmerz – Palliativmedizin. Georg Thieme Verlag, Stuttgart.
- Marc-André Weber, Nikolaus Streich (Hrsg.) (2017): Kompendium Orthopädische Bildgebung – Das Wesentliche aus orthopädischer und radiologischer Sicht. Springer-Verlag, Heidelberg.









Was denkst Du?