
„Der Harnverhalt bezeichnet einen urologischen Notfall, der schleunigst behandelt werden muss. Da Betroffene nicht dazu imstande sind, ihre Blase auf normalem Wege zu entleeren, muss eine Harnableitung via Katheter erfolgen. Erst im Anschluss macht man sich an die Ursachenforschung.“
— Dr. Tobias Weigl
Von Medizinern geprüft und nach besten wissenschaftlichen Standards verfasst
Dieser Text wurde gemäß medizinischer Fachliteratur, aktuellen Leitlinien und Studien erstellt und von einem Mediziner vor Veröffentlichung geprüft.
Quellen ansehenAls Harnverhalt (sog. ‚Ischurie‘) bezeichnet man in der Medizin im Allgemeinen das Unvermögen, die Harnblase zu entleeren. Dieser Umstand kann akut auftreten, verursacht durch bspw. Infektionen oder Medikamente, und wird dann als urologischer Notfall behandelt. Allerdings existiert auch die sogenannte Paruresis, besser bekannt als „schüchterne Blase“, bei der das Urinieren in (möglicher) Gegenwart anderer Menschen auf öffentlichen Toiletten nicht möglich ist. Der Harnverhalt wird im Rahmen eines Notfallultraschalls in Kombination mit einer Laboruntersuchung diagnostiziert. Für viele der möglichen Ursachen, die ein Entleeren der Blase unmöglich machen, existieren aber Behandlungsansätze. Allen voran sei in diesem Zusammenhang vorab bereits die Harnableitung erwähnt. Neben den möglichen Ursachen für Harnverhalt sollen im nachfolgenden Artikel aber auch weitere Therapiemethoden erläutert werden.
Inhalte
- 1 Was ist Harnverhalt?
- 2 Was sind die möglichen Ursachen für Harnverhalt?
- 3 Die Symptome: Welche Beschwerden hat man, wenn man an Harnverhalt leidet?
- 4 Wer ist am ehesten betroffen?
- 5 Was tut der Arzt? Teil 1: Die Diagnose
- 6 Fakten-Box
- 7 Was tut der Arzt? Teil 2: Die Behandlung
- 8 Häufige Patientenfragen
- 9 Verwandte Themen
- 10 Quellen
Was ist Harnverhalt?
Der Harnverhalt, auch bekannt als Ischurie (von gr. íschein ‚zurückhalten‘, ‚hemmen‘ und oũron ‚Harn‘) bezeichnet in seiner akuten Form einen der häufigsten urologischen Notfälle, der einer sofortigen Harnableitung bedarf. Dabei ist es Betroffenen nicht möglich, die selbst prall gefüllte Blase spontan zu entleeren. Der Druck der Blase reicht nicht mehr dazu aus, den Druck des Sphinkters, also des Blasenschließmuskels, zu überwinden. In der Folge füllt sich die Blase immer weiter.
In der Regel bezeichnet der Harnverhalt eine Blasenentleerungsstörung bei unbeeinträchtigter Nierenfunktion. Eine solche Beeinträchtigung kann sich allerdings ergeben, wenn die Störung länger andauert und es zu einer Harnstauung kommt. In diesem Zusammenhang spricht man dann von einer postrenalen Anurie.
Viele Patienten, die mit einem akuten Harnverhalt einen Arzt aufsuchen, litten schon vorher an einer chronischen Blasenentleerungsstörung, an chronischem Harnverhalt. Dieser verläuft eher langsam und schmerzlos und macht sich mitunter durch eine Überlaufblase bemerkbar. Der Konsum von Alkohol oder die Gabe bestimmter Medikamente, bspw. Anticholinergika, lösen dann möglicherweise einen akuten Harnverhalt aus.
Was sind die möglichen Ursachen für Harnverhalt?
Als häufigste Ursache für einen akuten Harnverhalt gilt bei älteren Männern die Prostatavergrößerung (sog. ‚Prostatahyperplasie‘). Jüngere Männer leiden bei Harnröhrenstriktur oder anderen neurologischen Ursachen wie bspw. einer Rückenmarkskompression häufig an einem Harnverhalt. Bei einer Harnröhrenstriktur handelt es sich um eine narbige Verengung der Harnröhre, die mit einem gestörten Harnlassen (einer sog. ‚Miktionsstörung‘) einhergeht. Eine Rückenmarkskompression beschreibt indes eine Schädigung des Rückenmarks, die sich anfangs durch Miktionsstörungen äußern kann. Ebendiese neurologischen Ursachen zählen auch zu den häufigsten Ursachen für Harnverhalt bei Frauen. Infrage kommen allerdings noch Tumoren im Bereich des Beckens.
Die Ursachen für Harnverhalt können zahlreich sein. Im Rahmen dieses Artikels erfolgt eine Unterteilung gemäß der folgenden möglichen Ursachen:
- Obstruktionen (z. B. Prostatavergrößerung)
- Infektionen (z. B. Prostatitis)
- Pharmakologische Ursachen (z. B. durch Antidepressiva)
- Neurologische Ursachen (z. B. Bandscheibenvorfall)
- Iatrogene Ursachen (im Anschluss an eine Operation)
- Psychogene Störung („schüchterne Blase“)
Obstruktionen
Im Allgemeinen bezeichnet eine Obstruktion einen Verschluss, eine Verstopfung oder eine Verlegung eines Hohlorgans, Gangs oder Gefäßes. Im Fall eines Harnverhalts bezeichnet eine Obstruktion ein Ablaufhindernis distal der Blase. Als distal bezeichnet man Körperregionen, Gliedmaßen oder Blutgefäße, die weiter von der Körpermitte oder vom Herzen entfernt liegen. Im Folgenden werden einige relevante Obstruktionen im Zusammenhang mit Harnverhalt samt ihren Symptomen und Ursachen erläutert.
Benigne Prostatahyperplasie
Hierbei handelt es sich um eine gutartige (sog. ‚benigne‘) Prostatavergrößerung. Diese ist in der Regel harmlos, kann aber vor allem im Zusammenhang mit dem alltäglichen Leben lästig sein. Da sich die Prostata unterhalb der Blase befindet und einen Teil der Harnröhre umschließt, kann der Harnfluss behindert werden. So verspüren Männer mit einer vergrößerten Prostata weitaus häufiger Harndrang als Männer mit einer normalgroßen Prostata. Sie können ihre Blase aber nicht entsprechend normal entleeren. Der Urin kommt später als normal, der Harnstrahl ist schwächer als sonst und man befindet sich allgemein länger als sonst auf der Toilette. Ebenso fühlt sich die Blase nicht entleert an und Urin tropft nach dem Wasserlassen nach.
Dass die Prostata im Alter wächst, ist ein normaler physiologischer Prozess. Allerdings entwickeln einige Männer eine übermäßig vergrößerte Prostata, die dann zu den eben genannten Beschwerden führt. Die Ursachen sind bis heute unbekannt.
Blasenhalssklerose
Die Blasenhalssklerose beschreibt eine Vernarbung sowie Versteifung des Schließmuskels (des sog. ‚Sphinkters‘) am Übergang von Blasenhals und hinterer (prostatischer) Harnröhre. Ursächlich für die Erkrankung können Entzündungen der Prostata, der Samenblasen oder der Nebenhoden sein. Die Folge ist eine übermäßige Vergrößerung der am Blasenhals gelegenen Muskulatur und des inneren Schließmuskels. Sodann verhärtet sich das Gewebe, es kommt zur sogenannten Induration.
Es können sich Symptome ähnlich denen einer Prostatahyperplasie ergeben. Es kommt möglicherweise zu einem abgeschwächten Harnstrahl, zu Pollakisurie sowie weiteren Störungen beim Wasserlassen. Als Pollakisurie bezeichnet man den Umstand, dass Betroffene häufig in kleinen Mengen Wasser lassen.
Harnröhrenstriktur
Eine Harnröhrenstriktur bezeichnet eine narbige Verengung der Harnröhre. Diese kann entweder erblich (sog. ‚kongenital‘) bedingt sein, von einer Entzündung herrühren oder auf ärztliche Einwirkung (sog. ‚iatrogen‘) sowie Gewalteinwirkungen von außen (sog. ‚posttraumatisch‘) zurückzuführen sein.
Zu den Symptomen einer Harnröhrenstriktur zählen ein veränderter Harnstrahl (dünn und geteilt oder gedreht), schmerzhaftes Wasserlassen (sog. ‚Dysurie‘), eine unvollständige Blasenentleerung (dadurch möglicherweise Infektionen) und in besonders schweren Fällen gar zum Harnverhalt kommen, ggf. samt Überlaufblase und Harnstau.
Phimose
Eine Phimose bezeichnet die Verengung der Penisvorhaut und kann entweder angeboren oder erworben sein. Bei Kindern im Alter von 3–5 Jahren ist es normal, dass die Vorhaut nicht über die Eichel zurückgezogen werden kann. Aber auch Erwachsene können eine Vorhautverengung erwerben, bspw. infolge einer Entzündung oder eines Diabetes mellitus, also der Zuckerkrankheit. Auch ein verkürztes Vorhautbändchen kann in Zusammenhang mit einer Phimose auftreten. Ist die Verengung sehr stark ausgeprägt, kann es zu Problemen beim Wasserlassen kommen, mit erschwerter Harnentleerung und einen oftmals dünnen Harnstrahl. Ebenso können Schmerzen bei einer Erektion auftreten.
Steine und/oder Konkremente
In diesem Zusammenhang spricht man im Allgemeinen von Harnsteinen, die je nach Lokalisation in Blasen-, Harnleiter- und Nierensteine unterteilt werden. Ursächlich sind Harnsteine vor allem in westlichen Ländern auf Übergewicht zurückzuführen. Dieses geht dann auch mit Diabetes mellitus, Bluthochdruck sowie Fettstoffwechselstörungen einher. Hinzu kommen als mögliche Ursachen Harnwegsentzündungen (siehe unsere Artikel zur Blasenentzündung der Frau bzw. Blasenentzündung des Mannes), eine falsche Ernährung, eine zu geringe Trinkmenge sowie Stoffwechselstörungen und angeborene Stoffwechselerkrankungen.
Harnsteine können auf ihrem Weg nach „draußen“ bspw. im Harnleiter stecken bleiben und dort für starke Schmerzen sorgen, die sich dann in Form von Bauchschmerzen äußern. Hinzukommen können Übelkeit und Erbrechen, Blut im Urin sowie Schmerzen beim Wasserlassen, ein häufiger bzw. verstärkter Harndrang sowie Harnverhalt.
Maligne Tumoren
Ein Tumor (von lat. tumere ‚geschwollen sein‘) bezeichnet im Allgemeinen eine abnorme Größenzunahme im Gewebe. Handelt es sich dabei um eine bösartige Größenzunahme, spricht man von einem sogenannten malignen Tumor. Als Beispiel sei an dieser Stelle der – seltene – Harnröhrenkrebs (das sog. ‚Urethralkarzinom‘) zu nennen. Die Ursachen für die Entstehung dieser Erkrankung sind bis heute größtenteils unbekannt. Allerdings wird ein Zusammenhang zwischen einer wiederholten erhöhten Belastung des Harnröhrengewebes, bspw. durch häufige Harnwegsinfektionen, und der Entstehung von Harnröhrenkrebs vermutet.
Zu den ersten Symptomen zählt sowohl sicht- als auch unsichtbares Blut im Urin. Verengt der Tumor die Harnröhre, kommt es zu vermehrtem Harndrang infolge einer erhöhten Restharnmenge in der Blase. Dies kann dazu führen, dass Betroffene Schmerzen beim Wasserlassen haben und der Harnstrahl abgeschwächt ist. In fortgeschrittenen Stadien kann es zu ungewollter Gewichtsabnahme, Nachtschweiß und Lymphödemen kommen.
Blutkoagel
Bei einem Blutkoagel handelt es sich um ein Blutgerinnsel. Dieses kann im Bereich der Blase zu einer sogenannten Blasentamponade führen, wenn die Blutgerinnselbildung besonders ausgeprägt ist. Es kommt dazu, dass die Blase vollständig mit Harn und Blutgerinnseln ausgefüllt ist, wodurch deren Ausgang verstopft. Ursächlich ist immer eine sogenannte Makrophämaturie, also das sichtbare Vorhandensein von Blut im Urin. Diese kann wiederum Folge von Blasen- oder Nierentumoren oder ein Zustand nach einer Operation sein. Es kommt zu den Symptomen des Harnverhalts (siehe dazu das Kapitel „Die Symptome“) und die Region ist schmerzt bei Druck.
Infektionen
Unter einer Infektion versteht man das Eindringen von Mikroorganismen wie Bakterien oder Viren in einen Organismus. Diese siedeln sich anschließend dort an und vermehren sich. Oftmals haben diese Infektionen eine Infektionskrankheit zur Folge, die nach einer bestimmten sogenannten Inkubationszeit „ausbricht“.
Als Inkubationszeit bezeichnet man die Zeit zwischen dem Eindringen des Erregers und dem Auftreten der ersten Symptome. Sie kann von Krankheit zu Krankheit stark variieren. Mitunter vergehen nur Stunden bis zu den ersten Symptomen, manchmal dauert es gar Jahre.
Zu den relevanten Infektionen im Zusammenhang mit Harnverhalt zählen:
Prostatitis
Die Prostatitis, auch Prostatitis-Syndrom genannt, beschreibt eine Entzündung der Prostata, deren Ursachen häufig unbekannt sind. Verantwortlich für die Entzündung ist aber meist das Bakterium E. coli. Zu den vorwiegenden Symptomen zählen schmerzhaftes sowie vermindertes Wasserlassen, Harnabflussstörungen sowie eine schmerzhafte Ejakulation. Außerdem kann eine akute Prostataentzündung einhergehen mit Fieber, Schüttelfrost sowie Defäkationsschmerzen, also Schmerzen beim Stuhlgang.
Urethritis
Bei einer Urethritis handelt es sich um eine Harnröhrenentzündung. Um genauer zu sein: Die Schleimhaut der Harnröhre ist entzündet. In den meisten Fällen wird eine Urethritis ausgelöst durch sexuell übertragbare Bakterien, vorwiegend durch sogenannte Gonokokken und Chlamydien. Allerdings gibt es auch nicht-infektiöse Ursachen wie allergische Reaktionen, mechanische oder chemische Reizungen sowie Bestrahlung. Die Symptome sind in der Regel bei Männern stärker ausgeprägt. Zu diesen zählen weiß-grünlicher Ausfluss aus der Harnröhre, Schmerzen und Störungen beim Wasserlassen, ein stetig starker Harndrang, Unterleibsschmerzen, ein dauerhaftes Brennen der Harnröhre sowie Blut im Urin und ggf. Fieber. Unbehandelt kann es u. a. zu Verengungen und akutem Harnverhalt kommen.
Pharmakologische Ursachen
Der Harnverhalt zählt bei einigen Medikamenten zu den Nebenwirkungen bzw. den sogenannten unerwünschten Arzneimittelwirkungen (UAW). Dazu zählen u. a.:
Anticholinergika bzw. Medikamente mit anticholinergen Effekten
Anticholinergika kommen u. a. bei Reizsymptomen des unteren Harntrakts zum Einsatz, also bei umgangssprachlich „überaktiver Blase“. Allerdings gehört zu deren unerwünschten Nebenwirkungen neben Mundtrockenheit, Verstopfung (sog. ‚Obstipation‘) und einer erhöhten Herzfrequenz (sog. ‚Tachykardie‘) auch der Harnverhalt.
Analgetika
An dieser Stelle seien im Zusammenhang mit Schmerzmedikamenten (den sog. ‚Analgetika‘) vor allem die Opioide zu nennen. Diese beschreiben eine dem Morphin nachempfundene Medikamentengruppe, deren Haupteinsatzgebiet die Schmerztherapie ist. Allerdings kommt ihnen auch im Rahmen der Anästhesie als Narkosemedikament eine besondere Bedeutung zu. Zu den Nebenwirkungen einiger Opioide zählen u. a. Atemdepressionen, Verstopfung, Übelkeit, Erbrechen, Sedierung, Juckreiz, Schwitzen, Blutdruckabfall und Harnverhalt.
Sympathomimetika
Hierbei handelt es sich um Medikamente, welche die Wirkung des Sympathikus, einem Teil unseres vegetativen Nervensystems, imitieren. Ebendieser Sympathikus ist dafür zuständig, dass Funktionen angeregt werden, die den Körper in erhöhte Leistungsbereitschaft versetzen. Vor allem bei der Therapie von Schnupfen, Asthma sowie niedrigem Blutdruck (der sog. ‚Hypotonie‘) kommen Sympathomimetika zum Einsatz. Einige der Medikamente, die in diese Gruppe fallen, haben Miktionsstörungen sowie Harnverhalt zur Nebenwirkung, bspw. das bei der Behandlung hypotoner Kreislaufstörungen eingesetzte Midodrin.
Weitere Medikamente
Weitere Medikamentengruppen, die Harnverhalt verursachen können, sind Benzodiazepine, Detrusorrelaxanzien, Kalziumantagonisten sowie (tri- und tetrazyklische) Antidepressiva.
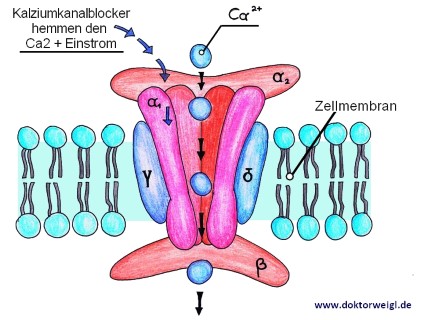
Exkurs: Opioide
Opioide sind die potentesten Mittel zur Behandlung von Schmerzen, unabhängig davon, ob diese akut oder chronisch sind. Generell haben sie vier hauptsächliche Einsatzgebiete, nämlich die Anästhesie, also als Medikament im Rahmen einer Narkose, die Intensiv- und Notfallmedizin zur schnellen Schmerzreduktion, die Schmerztherapie, also bei chronischen Schmerzen, sowie die Palliativmedizin, bspw. zur Behandlung von Tumorschmerzen. Sie sind daher sehr wichtige, aber auch nicht zu unterschätzende Medikamente.
Unterteilt werden Opioide grob gemäß ihrer Potenz im Verhältnis zu Morphin, das als Referenzsubstanz den Wert 1 hat. Während bspw. Tilidin (0,16–0,19, also höchstens knapp ein Fünftel Mal so stark wie Morphin) und Tramadol (0,1) als schwach wirksame Opioide gelten, ist bspw. Fentanyl (mit der Potenz 100, also hundert Mal so stark wie Morphin) ein sehr stark wirksames Opioid.
Dr. Tobias Weigl widmet sich den einzelnen Opioiden in den nachfolgenden Beiträgen und geht auf deren Wirkungen, Nebenwirkungen sowie Wechselwirkungen ein. Überdies erläutert er die Gefahren einer dauerhaften Einnahme, die vor allem in Toleranz (Gewöhnung) sowie physischer und psychischer Abhängigkeit bestehen.
Tilidin und Tramadol
Stark wirksame Opioide wie Oxycodon, Hydromorphon und Fentanyl
Neurologische Ursachen
Zu den hier relevanten neurologischen Ursachen zählen u. a. Rückenmarksverletzungen und Bandscheibenvorfälle sowie neurologische Erkrankungen wie Poliomyelitis, Polyradiculitis und Tumoren im Bereich des Rückenmarks. An dieser Stelle sei erwähnt, dass derlei Verletzungen und Erkrankungen am Rückenmark zwar einen akuten Harnverhalt zur Folge haben können, es aber öfter zu einer Überlaufinkontinenz kommt. Eine Überlaufinkontinenz beschreibt den Umstand, dass sich eine zu große Menge Harn in der Blase ansammelt. Die Blase „läuft über“ und der darin vorhandene Rest-Urin wird ganz oder teilweise abgegeben. Als Ursachen gelten eine Fehlfunktion der Blasenmuskulatur, eine Ablaufbehinderung der Harnröhre oder eine zu schwache Harnröhre.
Wenn Sie sich mehr über das Thema Inkontinenz informieren möchten, empfehlen wir die Lektüre unseres Artikels „Blasenschwäche/Harninkontinenz“.
Im Nachfolgenden finden sie die oben genannten Erkrankungen samt einer knappen Beschreibung.
Rückenmarksverletzungen
Läsionen, also Verletzungen oder Funktionsstörungen, des Rückenmarks, können die sogenannte Innervation der Blase beeinträchtigen. Unter Innervation versteht man die Versorgung eines Körperteils, Organs oder Gewebes mit Nervenzellen. Diese Beeinträchtigung kann dann zu einer Detrusorschwäche oder -lähmung führen. Der Detrusor ist der Muskel, der die Blase umgibt und für die Entleerung der Blase zuständig ist, indem er sich zusammenzieht. In der Folge ergeben sich entweder ein erschwerter Miktionsbeginn – es ist also schwierig, mit dem Wasserlassen anzufangen – oder gar ein Harnverhalt.
Bandscheibenvorfall
Der menschliche Körper verfügt über ganze 23 Bandscheiben, die sich zwischen den einzelnen Wirbeln der Wirbelsäule befinden. Ihre wichtige Funktion: Zug- und Stoßbewegungen abfangen und dämpfen. Nur so ist unsere Wirbelsäule flexibel. Eine Bandscheibe besteht aus dem sogenannten Faserring und dem gallertigen Kern. Bei einem Bandscheibenvorfall kann es nun zu Veränderungen dieser zwei Komponenten kommen. So kann es dazu kommen, dass sich der gallertige Kern herausstülpt, während der Ring intakt bleibt (dies nennt man ‚Protrusion‘). Reißt der Ring an dieser Stelle, kommt es zum sogenannten Prolaps, dem klassischen Bandscheibenvorfall. Lösen sich dann noch Teile vom sich vorstülpenden Kern ab, so spricht man von einem Sequester. Je nach Lokalisation kann ein Bandscheibenvorfall unterschiedliche Symptome zur Folge haben. Einige Patienten haben kaum Beschwerden, bei anderen ergeben sich Lähmungserscheinungen der unteren Gliedmaßen, inklusive Blasenentleerungsstörungen und Harnverhalt.
In einem eigenen Artikel zum Thema erfahren Sie mehr über Bandscheiben und ihre Verletzungen.
Poliomyelitis
Die Poliomyelitis (kurz: Polio), auch bekannt als Kinderlähmung, ist eine hoch ansteckende akute Infektionskrankheit. Die verantwortlichen Polio-Viren befallen hauptsächlich die Rückenmarkssubstanz und können so dauerhafte Schäden verursachen. Allerdings können nicht nur Kinder, sondern auch Erwachsene erkranken, die deutsche Bezeichnung für die Erkrankung ist daher irreführend. Rund 95 Prozent der Infektionen mit dem Polio-Virus verlaufen symptomlos. Treten aber Symptome auf, wird die Erkrankung in drei Unterkategorien unterteilt.
Bei der abortiven Poliomyelitis klagen etwa 4–8 Prozent der Betroffenen über Beschwerden, die denen einer Grippe stark ähneln: Fieber, Übelkeit, Durchfall, Magenschmerzen, Muskelschmerzen, Kopfschmerzen und Halsschmerzen.
Eine weitere Form ist die sogenannte nichtparalytische Poliomyelitis, auch aseptische Meningitis. Letztere Bezeichnung rührt daher, dass die Symptome hier der einer Hirnhautentzündung (sog. ‚Meningitis‘) ähneln: hohes Fieber, Rückenschmerzen, Erbrechen, Lichtempfindlichkeit, Nackensteifigkeit und Muskelkrämpfe. Bei 0,1–1 Prozent der Betroffenen mit nichtparalytischer Poliomyelitis ergeben sich zusätzlich schlaffe Lähmungserscheinungen, bei denen die Muskelspannung sehr gering ausfällt. Zunächst bessern sich die Beschwerden der nichtparalytischen Form, dann kommt es aber nach 2–3 Tagen zu Fieber und den angesprochenen Lähmungen. Diese betreffen vor allem die Beine, die Arme, den Bauch, den Brustkorb sowie die Augenmuskeln und treten asymmetrisch auf. Seltener ergeben sich zusätzlich Sprach-, Kau- oder Schluckstörungen. Die Erkrankung kann tödlich verlaufen, wenn die Lähmung auch die Atemmuskulatur betrifft.
Überleben Betroffene die Erkrankung, kann es nach mitunter sehr langer Zeit zum sogenannten Postpoliosyndrom kommen. Es ergibt sich eine erneute Muskelschwäche, die auch Muskeln betrifft, die während der Ersterkrankung nicht betroffen war. Hinzu kommen Müdigkeit, Erschöpfbarkeit, Schmerzen, Muskelkrämpfe, Temperaturregulationsstörungen, Atmungsstörungen sowie Schluckbeschwerden. Oft haben von Polio Betroffene seit der Krankheit auch Probleme mit dem Darm, leiden unter sogenannter Darmträgheit. In seltenen Fällen kommt es zu Blasenlähmungen und Harnverhalt, allerdings sind dafür auch häufig andere Faktoren ursächlich.
Polyradikulitis
Bei der Polyradikulitis handelt es sich um eine Entzündung der Nervenwurzeln, die dem Rückenmark entspringen. Eine genaue Ursache ist bis heute nicht geklärt, allerdings ist auffällig, dass etwa zwei Drittel der Erkrankten zuvor an einer Infektion des Magen-Darm-Trakts oder der oberen Luftwege litten. Die Symptome reichen von leichten Schmerzen sowie Muskelschwäche bis hin zu mitunter wochenlangen Lähmungen, infolge welche Betroffene ggf. sogar beatmet werden müssen. Des Weiteren geht die Erkrankung einher mit Beeinträchtigungen des autonomen Nervensystems, wodurch sich Störungen der Blutdruckregulation sowie der Blasen- und Darmfunktion, ggf. Harnverhalt, ergeben können.
Multiple Sklerose
Bei der Multiplen Sklerose (kurz: MS) handelt es sich um eine chronisch-entzündliche Erkrankung des Nervensystems. Nach Epilepsie und Morbus Parkinson ist sie die dritthäufigste neurologische Erkrankung überhaupt. Die Ursachen für MS sind bis heute unklar, vermutet wird aber ein enger Zusammenhang mit Viren. Auch stehen eine familiäre Veranlagung (sog. ‚genetische Disposition‘) sowie noch unbekannte Umweltfaktoren im Raum.
Die Beschwerden von MS-Patienten sind in er Regel variabel, es existiert kein eindeutiges Krankheitsbild. In fast der Hälfte der Fälle kommt es anfangs aber zu Sensibilitätsstörungen, mitunter zu Lähmungserscheinungen. Weiterhin prägnant sind unspezifische Symptome wie Müdigkeit und Konzentrationsstörungen. In etwa 15 Prozent der Fälle nimmt die Krankheit ihren Anfang, indem sie sich durch vegetative Störungen, also bspw. Blasenentleerungsstörungen, bemerkbar macht.
Im Verlauf der Erkrankung sind schätzungsweise um die Hälfte der MS-Patienten von derlei Störungen betroffen. So verspüren bspw. einige Patienten ständigen Harndrang und müssen daher ggf. häufig Wasser lassen (sog. ‚Polyurie‘), andere haben Kontinenz-Probleme und können den Urin bspw. nicht lange halten. Mitunter ist es aber auch möglich, dass Betroffene ihre Blase nicht vollständig entleeren können. Das kann zum einen die Wahrscheinlichkeit für Harnwegsinfektionen erhöhen und zum anderen zu chronischem Harnverhalt samt möglicherweise Überlaufinkontinenz führen kann.
Post-operativer Harnverhalt
Harnverhalt im Rahmen von Operation ergibt sich vor allem infolge einer Spinalanästhesie. Dabei handelt es sich um ein Narkoseverfahren, bei dem eine Hohlnadel in den sogenannten Periduralraum eingeführt wird, in dem sich die Nervenwurzeln der abgehenden Rückenmarksnerven befinden. Von dort aus wird die Nadel weiter in den mit Nervenflüssigkeit gefüllten Liquorraum geführt. Sodann wird ein Betäubungsmittel in ebendiesen Liquorraum gegeben. Eine solche Spinalanästhesie kommt vor allem dann zum Einsatz, wenn Operationen im Bereich des Beckens, des Unterbauchs oder der Beine stattfinden sollen. Im Anschluss an die Operation kann es u. a. zu Harnverhalt kommen, der als typische Komplikation der Spinalanästhesie gilt. Allerdings kann dieser dann meist durch Mobilisierung, die Gabe eines bestimmten Medikaments oder Einmalkatheterisierung behoben werden.
Psychogener Harnverhalt
In diesem Zusammenhang geht es vor allem um das umgangssprachliche „Schüchterne-Blase-Syndrom“ bzw. die „schüchterne Blase“ (von engl. ‚shy bladder syndrome‘). Der Mediziner spricht diesbezüglich von psychogenem Harnverhalt oder Paruresis. Darunter versteht man das Unvermögen von Menschen, auf öffentlichen Toiletten zu urinieren. Allerdings ist dieser Umstand dabei nicht auf den Ekel vor den bisweilen dreckigen Toiletten zurückzuführen, sondern auf eine soziale Komponente. Betroffene befürchten, auf der Toilette von anderen Menschen gesehen oder gehört werden zu können und können sich in der Folge nicht entleeren.
Schätzungen zufolge betrifft dies deutschlandweit rund eine Million Männer und eine halbe Million Frauen. Diese soziale Angststörung stellt für Betroffene ein großes Problem dar, denn sie vermeiden öffentliche Toiletten und demnach soziale Aktivitäten, die einen Gang auf eine solche Toilette möglicherweise erfordern. Der Alltag richtet sich nach Möglichkeiten, ungestört und unbeobachtet urinieren zu können. Dies führt zu Depressionen und Selbstabwertung, was wiederum das Selbstwertgefühl mindert.
Was spielt sich „im Kopf“ der Betroffenen ab?
Normalerweise sorgt der Parasympathikus beim Urinieren dafür, dass sich die Blasenringmuskeln entspannen und Wasser gelassen werden kann. Bei Menschen mit Paruresis hingegen ist der Sympathikus aktiv, der in der Regel dann aktiv wird, wenn sich der Körper auf Angriff oder Flucht vorbereitet. Dadurch werden „weniger wichtige“ Körperfunktionen wie die Blasenentleerung hintenangestellt. In Teilen kann ebendiese Blasenentleerung aber auch aktiv gesteuert werden. Diesem Aspekt kommt in der Therapie der Angststörung große Bedeutung zu. Im Rahmen dieser werden Gedanken, Sorgen und das Schamgefühl der Patienten korrigiert und sie trainieren das Urinieren in Situationen, die Angst auslösen.
Die Symptome: Welche Beschwerden hat man, wenn man an Harnverhalt leidet?
Allem voran soll an dieser Stelle natürlich gesagt sein, dass es sich bei Harnverhalt selbst „nur“ um ein Symptom handelt – Betroffene sind unfähig, Wasser zu lassen. Allerdings geht der Harnverhalt mit anderen Begleitsymptomen einher. Dazu zählen bspw. ein starker Harndrang, Unterbauchschmerzen sowie ein praller Unterbauchtumor. Letzteres bezeichnet aber keine Krebs-Erkrankung, in deren Zusammenhang man normalerweise den Begriff „Tumor“ findet. Vielmehr bezeichnet er hier „lediglich“ eine Vorwölbung des Unterbauchs. Betroffene sind zudem häufig unruhig, schweißig oder blass.
Wer ist am ehesten betroffen?
Der akute Harnverhalt gilt als häufigster urologischer Notfall. Am häufigsten ereignet sich ein Harnverhalt bei Männern im mittleren bis höheren Lebensalter. So beträgt die Häufigkeit für einen akuten Harnverhalt 2–7 pro 1.000 Patientenjahre. Die Häufigkeit steigt dabei mit dem Alter. Bei etwa 10 Prozent der Männer im Alter von 70–80 Jahren und rund 33 Prozent der Männer in einem Alter von 80–90 Jahren kommt es mindestens einmal zu einem akuten Harnverhalt.
Auch wenn der akute Harnverhalt meist spontan auftritt, kann er beizeiten durch Alkoholgenuss oder bestimmte Medikamente ausgelöst werden. Ebenso entsteht ein Harnverhalt oft infolge einer bereits bestehenden chronischen Blasenentleerungsstörung.
Was tut der Arzt? Teil 1: Die Diagnose
Da es sich bei dem akuten Harnverhalt um einen urologischen Notfall handelt, erfolgt entgegen des normalen Gesprächs zwischen einem Patienten und dem Arzt (sog. ‚Anamnesegespräch‘) die sogenannte Notfallanamnese. Im Rahmen dieser erkundigt sich der Arzt zunächst nach Problemen beim Wasserlassen, die schon vor dem absoluten Harnverhalt bestanden haben.
- War Ihr Harnstrahl in letzter Zeit abgeschwächt?
- Mussten Sie eine längere Zeit warten, bevor Sie Wasser lassen konnten?
- Hatten Sie stets starken Harndrang?
- Tröpfelte der Urin eher in kleinen Mengen raus als dass er floss?
- Mussten Sie nachts mehrmals aufstehen, um Wasser zu lassen?
Überdies wird sich der Arzt nach früheren Ereignissen erkundigen, die mit dem Harnverhalt in Zusammenhang stehen können.
- Hatten Sie schon einmal einen akuten Harnverhalt?
- Haben bei Ihnen Eingriffe an der Harnröhre stattgefunden (z. B. Katheter, Prostataoperation)?
- Haben Sie Traumata, also jedwede Form von äußerer Gewalteinwirkung, erlitten?
- Hatten Sie schon einmal Harnsteine?
- Hatten Sie blutigen Urin?
Im letzten Punkt des Gesprächs widmet sich der Arzt den vom Betroffenen eingenommenen Medikamenten. Speziell erkundigt er sich nach Antidepressiva und Anticholinergika, da diese mitunter einen Harnverhalt auslösen können.
In einem nächsten Schritt erfolgt die körperliche Untersuchung, im Rahmen welcher der Arzt zunächst eine Sichtinspektion des äußeren Genitals unternimmt. Auf diese Weise kann er feststellen, ob möglicherweise eine Verengung der Harnröhrenöffnung (sog. ‚Meatusstenose‘) vorliegt. Des Weiteren wird der Arzt die Blasengegend abtasten und abklopfen. Meist ist im Zusammenhang mit Harnverhalt eine Vorwölbung tastbar und die Qualität des durch das Abklopfen erzeugten Geräuschs lässt Rückschlüsse auf die Beschaffenheit des abgeklopften Gewebes zu. Zu guter Letzt erfolgt – bei Männern – noch eine rektale Untersuchung, die dazu dient, eine unnatürliche Vergrößerung der Prostata oder Prostatakrebs auszuschließen.
Bildgebung und Laborwerte
Oft reichen die bis hierher genannten Schritte schon für eine zweifelsfreie Diagnose des Harnverhalts aus. Herrscht dennoch Unklarheit, so kann diese mittels einer Ultraschalluntersuchung ausgeräumt werden. Eine Unklarheit kann sich bspw. dann ergeben, wenn die untersuchten Patienten stark übergewichtig sind und die körperliche Untersuchung daher nicht mit ausreichender Genauigkeit durchgeführt werden kann.
Zu guter Letzt kann eine Laboruntersuchung dahingehend dienlich sein, die Ursache für den akuten Harnverhalt ausfindig zu machen. So geben Kreatinin-Werte bspw. Aufschluss über eine mögliche Niereninsuffizienz, während der Hämoglobin-Wert Rückschlüsse auf eine mögliche renale Anämie zulässt.
Fakten-Box
Harnverhalt/Ischurie
Männer sind häufiger betroffen
Harnverhalt ist der häufigste urologische Notfall
In den meisten Fällen steckt eine gutartige Prostatavergrößerung dahinter
Symptom
- Betroffene sind unfähig, Wasser zu lassen
Begleitsymptome
- Starker Harndrang
- Unterbauchschmerzen
- Vorwölbung des Unterbauchs
- Unruhe
- Schwitzen
- Blässe
Was tut der Arzt? Teil 2: Die Behandlung
Im Rahmen der Behandlung von Harnverhalt findet zunächst das sogenannte Notfallmanagement statt. Dazu gehört, dass allem voran erst die Blase entlastet, also entleert, wird. Dieser Schritt hat sogar Vorrang vor der Ursachenforschung. Danach wird der Patient einen Dauerkatheter gelegt bekommen, mit dem Urin für die weitere Untersuchung entnommen werden kann. Ist dieser Schritt nicht möglich, da die Harnröhre Katheters nicht zulässt, einen Katheter zu legen, oder eine zu lange Verweildauer des Katheters zu erwarten ist, kann eine sogenannte suprapubische Zystostomie erfolgen. Dabei handelt es sich um das Anlegen eines künstlichen Blasenausgangs, bei der die Harnröhre umgangen wird, indem ein suprapubischer Blasenkatheter (kurz: SBK) durch die Bauchwand in die Blase eingeführt wird.
Ist die Blase nicht zu stark überfüllt, kann auch ein Therapieversuch mit bestimmten Medikamenten, sogenannten α1-Blockern, erfolgen.
Exkurs: Was ist eine suprapubische Zystostomie?
Eine suprapubische Zystostomie geht im Zusammenhang mit der Behandlung von Harnverhalt mit einigen Vorteilen einher. Der Vorgang gewährleistet Sterilität, ist auch anwendbar, wenn eine infravesikale Obstruktion vorliegt (bspw. wenn die Harnröhre verengt ist), führt weder Irritationen noch Läsionen der Harnröhre herbei und vereinfacht die nachfolgende Diagnostik.
Da der Eingriff aber mit teils schweren Komplikationen einhergehen kann, wird er nur im äußersten Notfall und unter Berücksichtigung zahlreicher Kontraindikationen unternommen. Als Kontraindikationen bezeichnet man Umstände, unter denen eine bestimmte therapeutische Maßnahme nicht durchgeführt oder ein bestimmtes Medikament nicht verabreicht werden darf. Im Zusammenhang mit Harnverhalt zählen dazu eine unzureichende Blasenfüllung, bestehender Harnröhrenkrebs, Hauterkrankungen an der Stelle, die durchstoßen werden soll, sowie eine gesteigerte Blutungsneigung (sog. ‚hämorrhagische Diathese‘). Mitunter wird auch berücksichtigt, ob bereits Operationen im Unterbauch stattgefunden haben oder ob sich die Lage der Blase durch andere Faktoren (bspw. Hernien, Prostatavergrößerung) verändert hat.
Die weiteren Maßnahmen
War die Blase schon sehr stark überdehnt, kann der Dauerkatheter nicht zu früh entfernt werden. Denn eine Blase, die mit 1.000 ml überdehnt war, erholt sich in der Regel erst nach 4 bis 6 Wochen. Überdies wird ein Urologe die Situation des Betroffenen weiter überwachen und weitere diagnostische Maßnahmen einleiten. Dazu gehören bspw. eine Endoskopie der Blase (sog. ‚Zytoskopie‘) sowie ein Röntgen der Harnröhre (sog. ‚Urethrogramm‘). Zudem werden die Elektrolytwerte regelmäßig kontrolliert, vor allem hinsichtlich eines Natrium- sowie Kaliummangels. Außerdem kann es sein, dass von Harnverhalt Betroffene nach der Entlastung ihrer Blase sehr häufig Wasser lassen. Es muss daher darauf geachtet werden, dass Patienten weiterhin hydriert bleiben und ihre Körper nicht im wahrsten Sinne des Wortes austrocknen (also, keine sog. ‚Exsikkose‘ eintritt).
Häufige Patientenfragen
Ich habe keinen Harnverhalt, aber mein Urin stinkt – Was kann das sein?
Dr. T. Weigl:
Da Urin in der Regel kaum einen Geruch aufweist, ist man zunächst natürlich etwas irritiert, wenn er stark riecht. Allerdings muss dahinter zunächst erstmal keine Krankheit stecken, denn es gibt auch neben Spargel noch Lebensmittel, die den Geruch oder die Farbe des Urins beeinflussen können. Dazu gehört bspw. auch der Knoblauch, der aus vielen Haushalten kaum wegzudenken ist. Nichtsdestoweniger kann ein veränderter Geruch natürlich auch auf das Vorliegen von Krankheiten hinweisen.
Bei den meisten Patienten, die mit übelriechendem Urin einen Arzt aufsuchen, ist dieser auf eine Harnwegsinfektion zurückzuführen. Der Urin riecht dann sehr stark nach Ammoniak. Des Weiteren kann der Uringeruch auf andere Krankheiten hinweisen. Bei Diabetikern kann er nach Azeton riechen, bei Tumoren in den Harnwegen riecht der Urin durch den Zellzerfall eher faulig. Weitere Erkrankungen sind die angeborene Stoffwechselerkrankung Phenylketonurie, die erbliche Ahornsirupkrankheit sowie Dehydratation, also eine Unterversorgung mit Wasser.
Mehr Informationen zum Thema finden Sie im entsprechenden Artikel „Stinkender Urin/Übelriechender Urin“.
Was ist eine Niereninsuffizienz?
Dr. T. Weigl:
Von einer Niereninsuffizienz spricht man dann, wenn die Nierenfunktion verringert ist. Dies geht einher mit teils schwerwiegenden Folgeerscheinungen, die vor allem die Ausscheidungs- und Filtrationsfunktionen der Nieren betreffen. Überdies kann die Hormonproduktion unzureichend werden, wodurch sich weitere Beschwerdebilder wie Blutarmut (sog. ‚Anämie‘) oder krankhafte Knochenveränderungen (sog. ‚Osteopathien‘) ergeben können. Hauptursachen für eine chronische Niereninsuffizienz sind ein langjähriger Diabetes sowie Bluthochdruck.
Im Artikel „Nierenversagen & Niereninsuffizienz – Ursachen, Symptome und Therapie“ erhalten Sie mehr Informationen zum Thema.
Harnverhalt hatte ich noch nie, aber bei mir läuft alles Getrunkene nur so durch – Ist das ein Diabetes insipidus?
Dr. T. Weigl:
Das ist möglich, muss aber nicht der Fall sein. Bei dem Diabetes insipidus (nicht zu verwechseln mit Diabetes mellitus, der Zuckerkrankheit) handelt es sich um eine Krankheit, bei der die Fähigkeit der Nieren, Harn zu konzentrieren, verringert ist. Der Diabetes insipidus wird in eine zentrale und eine renale Form unterschieden. Bei der zentralen Form mangelt es dem Körper an dem sogenannten antidiuretischen Hormon (ADH), das für alle Prozesse des Nervensystems und des Hormonsystems zuständig ist. Dazu gehört auch der Wasserhaushalt. Das ADH, auch bekannt als Vasopressin, bewirkt u. a. die Rückgewinnung von Wasser aus dem Urin, wodurch dieser konzentriert wird und im Volumen abnimmt. Beim Diabetes insipidus ist dieser Prozess gestört, Raumforderungen (bspw. Tumoren) üben Druck aus, das ADH kann nicht mehr freigesetzt und der Urin nicht mehr entsprechend konzentriert werden.
Häufiges Wasserlassen muss aber nicht immer auf einen Diabetes insipidus zurückzuführen sein, sondern kann viele verschiedene Ursachen haben, bspw. eine Blasenentzündung oder ein schlecht eingestellter Diabetes mellitus. Mögliche Ursachen sowie Behandlungsansätze und diagnostische Methoden sind in dem Artikel „Häufiges Wasserlassen – Polyurie: Ursachen|Symptome|Therapie“ zu finden.
Verwandte Themen
- Nierenversagen & Niereninsuffizienz – Ursachen, Symptome und Therapie
- Diabetes insipidus – Vermerte Urinausscheidung und dauerhafter Durst | Symptome und Behandlung
- Diabetes mellitus / Zuckerkrankheit – Symptome und Behandlung
- Häufiges Wasserlassen – Polyurie: Ursachen|Symptome|Therapie
- Vasopressin / ADH und wie es sich auf unser Pinkeln auswirkt
- Stinkender Urin / Übelriechender Urin
- Innere Medizin – Was macht ein Internist?
- Nierensteine natürlich lösen – kann ich die Steine selbst loswerden?
Haben auch Sie Erfahrungen mit Harnverhalt gemacht? Möchten Sie sich bei uns weiter über das Thema erkundigen? Nutzen Sie unsere Kommentarfunktion unten, um von Ihren Erfahrungen zu berichten und sich mit anderen auszutauschen!
Die hier beschriebenen Punkte (Krankheit, Beschwerden, Diagnostik, Therapie, Komplikationen etc.) erheben keinen Anspruch auf Vollständigkeit. Es wird genannt, was der Autor als wichtig und erwähnenswert erachtet. Ein Arztbesuch wird durch die hier genannten Informationen keinesfalls ersetzt. %nbsp;Autoren: Dr. Tobias Weigl, Tobias Möller
Redaktion: Marek Firlej
Veröffentlicht am: 28.10.2018
Quellen
- Peter Albers, Axel Heidenreich (Hg.) (2014): Standardoperationen in der Urologie. Georg Thieme Verlag, Stuttgart.
- Peter Berlit (Hrsg.) (2013): Klinische Neurologie. Springer-Verlag, Heidelberg.
- Deutsche Gesellschaft für Muskelkranke e. V.: Post-Polio-Syndrom. In: dgm.org.
- Deutsche Apotheker-Zeitung (2009): Was steckt eigentlich hinter… dem Guillain-Barré-Syndrom? In: DAZ 2009, Nr. 51, S. 83.
- dkg-Web-Redaktion (2015): Informationen zum Harnröhrenkrebs (Urethrakarzinom). In: krebsgesellschaft.de.
- https://www.allgemeinarzt-online.de/a/urologische-notfallsituationen-1627282″>Patrick D. Dißmann (2014): HWI, Harnverhalt, Hodenschmerzen… Urologische Notfallsituationen. In: Der Allgemeinarzt 36 (5) S. 16-22.
- Anne Karoline Ebert (2009): Atlas der diagnostischen Endourologie. Georg Thieme Verlag, Stuttgart.
- Klaus Ellinger u. a. (Hg.) (2013): Fachkundenachweis Rettungsdienst – Begleitbuch zum bundeseinheitlichen Kursus. Springer-Verlag, Berlin.
- Ellen Ernst, Ulrich Kraft (2018): Was ist eine Phimose? In: tk.de.
- Markus Escher u. a. (Hg.) (2013): Medizin für Heilpraktiker. Georg Thieme Verlag, Stuttgart.
- Thomas Fleischmann (Hg.) (2018): Fälle Klinische Notfallmedizin – Die 100 wichtigsten Diagnosen. Elsevier Health Sciences, Urban & Fischer, München.
- Richard Hautmann, Jürgen E. Gschwend (2014): Urologie, 3. Auflage. Springer-Verlag, Heidelberg.
- Georg Hofmockel, Hubert Frohmüller (2002): Ausgewählte urologische Notfälle. In: Deutsches Ärzteblatt 99 (42).
- Institut für Qualität und Wirtschaftlichkeit im Gesundheitswesen (IQWiG) (Hg.) (2018): Gutartige Prostatavergrößerung. In: tk.de.
- Institut für Qualität und Wirtschaftlichkeit im Gesundheitswesen (IQWiG) (2016): Nierensteine und Harnsteine. In: gesundheitsinformation.de.
- Dieter Jocham (Hrsg.) (2007): Praxis der Urologie. In zwei Bänden. Band II. 3. Auflage. Georg Thieme Verlag, Stuttgart.
- Kassenärztliche Bundesvereinigung (2014): Orale und transdermale Analgetika bei degenerativen Gelenkerkrankungen. In: Wirkstoff Aktuell 3/2014.
- Kassenärztliche Bundesvereinigung (2013): Urologische Spasmolytika – Anticholinergika. In: Wirkstoff Aktuell 4/2013.
- Dieter Kohn (Hrsg.) (2005): Orthopädie und Orthopädische Chirurgie – Knie. Georg Thieme Verlag, Stuttgart.
- Burkhard Paetz (Hrsg.) (2009): Chirurgie für Pflegeberufe. Georg Thieme Verlag, Stuttgart.
- John P. Patten (2013): Neurologische Differentialdiagnose. Springer-Verlag, Heidelberg.
- Redaktion von Kinderärzte im Netz (2018): Kinderlähmung (Poliomyelitis). In: kinderaerzte-im-netz.de.
- Ronald A. Schoenenberger u. a. (Hg.) (2009): Internistische Notfälle – Sicher durch die Akutsituation und die nachfolgenden 48 Stunden. Georg Thieme Verlag, Stuttgart.
- Marion Sonnenmoser (2005): Paruresis: Ursachen unbekannt. In: Deutsches Ärzteblatt PP 4.
- Jürgen Sökeland (2007): Taschenlehrbuch Urologie. Georg Thieme Verlag, Stuttgart.
- Manfred Tesch (1995): Einige Informationen zu Polio und Post-Polio-Syndrom. In: Polio Nachrichten 1995.
- Stefan Tritschler u. a. (2013): Harnröhrenstrikturen – Ursachen, Diagnose und Therapie. In: Deutsches Ärzteblatt International 110(13), S. 220–226.
- Martin Wehling, Heinrich Burkhardt (Hg.) (2016): Arzneitherapie für Ältere. Springer-Verlag, Berlin.
- Gunnar Wendt-Nordahl, Stefan Michel (2008): Notfall Harnverhalt. In: thieme.de.









Gunter Müller
04.04.2023 08:35Hallo und vielen Dank für die tolle Informationen
Selten so eine gutgemachte Seite gesehen!
Leider habe ich noch nirgendwo etwas zu meinem Symptom gefunden.
73 Jahre. Harnstrahl schwach, manchmal gespalten. Gutartig vergrößerte Prostata und nur ab und zu, meist bei kaltem Wetter, nachts Harnverhalten. Dabei hilft eine Wärmflasche. Fühlt sich wie ein Krampf an und kann Stunden dauern. Morgens ist das Symptom immer weg. Tagsüber keine Probleme. Tritt sporadisch auf, manchmal monatelang nicht. Hab das Gefühl, es wäre eine Entzündung. Konnte aber vom Urologen nie bestätigt werden. Urin wurde untersucht. Blasenentleerung tagsüber nicht ganz optimal aber noch nicht so, dass der Urologe zu einer OP rät. Wie gesagt, das Problem tritt nur nachts auf. Zusammenhänge mit Medikamenten, Es- oder Trinkgewohnheiten kann ich ausschließen.
Kevin Gabel
02.10.2023 17:33Vielen Dank für diesen Beitrag zum Thema Blasenschmerzen. Gut zu wissen, dass man bei Schmerzen direkt einen Fachmediziner für urologische Beschwerden aufsuchen sollte. Ich hatte lange Probleme damit meine Blase zu entleeren.