
Lisinopril ist ein Wirkstoff aus der Gruppe der ACE-Hemmer, zu denen bspw. auch Ramipril gehört. Es kommt vorwiegend bei der Behandlung von Bluthochdruck zum Einsatz, kann aber auch bei der Behandlung einer Herzschwäche verwendet werden. — Dr. Tobias Weigl
Von Medizinern geprüft und nach besten wissenschaftlichen Standards verfasst
Dieser Text wurde gemäß medizinischer Fachliteratur, aktuellen Leitlinien und Studien erstellt und von einem Mediziner vor Veröffentlichung geprüft.
Quellen ansehenInhalte
Was ist Lisinopril?
Lisinopril ist ein sogenanntes Antihypertensivum, der Wirkstoff dient der Blutdrucksenkung.
Diese Antihypertensiva werden in verschiedene Substanzklassen eingeteilt. In diesem Zusammenhang widmen wir uns vor allem der Substanzklasse der ACE-Hemmer, zu denen auch Lisinopril gehört. Lisinopril kommt vorwiegend zum Einsatz, um Bluthochdruck zu behandeln. Darüber hinaus hat es aber noch weitere Anwendungsgebiete. Zu diesen zählen mitunter:
- Behandlung von Herzinsuffizienz
- Behandlung eines Herzinfarkts (für eine kurze Zeit von etwa 6 Wochen nach dem Ereignis)
- Behandlung von Komplikationen mit den Nieren bei Diabetes mellitus
- Behandlung von Nierenerkrankungen bei von Bluthochdruck Betroffenen, die auch Typ-2-Diabetiker sind und bei denen sich eine Nierenerkrankung anbahnt
Strukturformel von Lisinopril
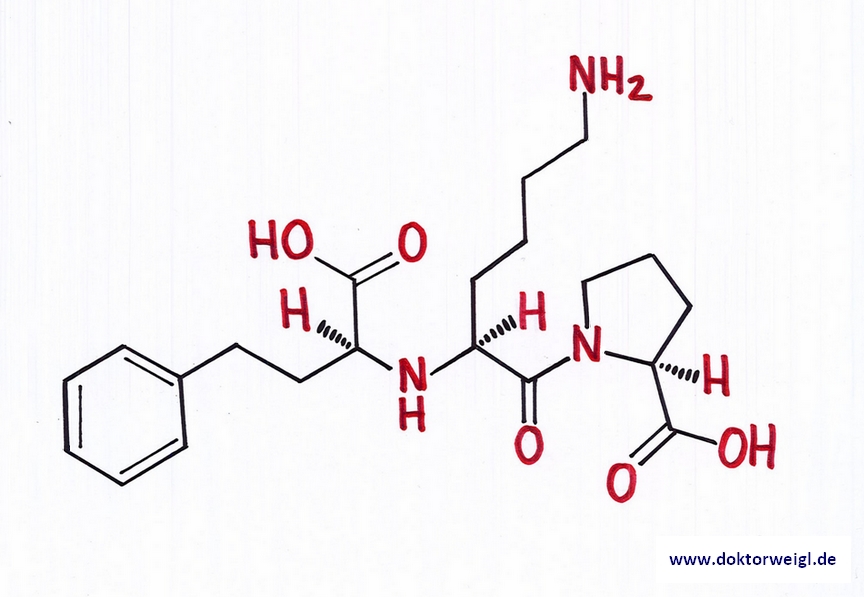
Bei der Behandlung von Bluthochdruck können viele verschiedene ACE-Hemmer zum Einsatz kommen. Andere bekannte Vertreter dieser Substanzklasse sind bspw.:
Mehr Informationen zu Bluthochdruck in diesem Video
Dr. Tobias Weigl widmet sich im nachfolgendem Video auch dem Bluthochdruck, in der Medizin bekannt als arterielle Hypertonie. Er erklärt, wieso die Erkrankung den Beinamen „Silent Killer“ trägt und geht überdies auf Entstehungsursachen sowie Therapieansätze ein.
Welche Wirkung hat Lisinopril?
Lisinopril gehört, wie bereits erwähnt, zu den sogenannten ACE-Hemmern. Diese verdanken ihren Namen dem Enzym ACE (von engl. angiotensin converting enzyme). Dieses Enzym wirkt in unserem sogenannten Renin-Angiotensin-Aldosteron-System (kurz: RAAS). Dieses sorgt sowohl für die Regulierung unseres Blutdrucks als auch unseres Wasserhaushalts. ACE nimmt innerhalb dieses Systems die Funktion ein, die Umwandlung des Hormons Angiotensin I zu Angiotensin II zu unterbinden („hemmen“). Denn ebendieses Angiotensin II sorgt letztlich über mehrere Mechanismen für einen erhöhten Blutdruck.
Angiotensin II sorgt zum einen für die Freisetzung sogenannter Catecholamine aus dem Nebennierenmark und erleichtert außerdem die Freisetzung des Hormons Noradrenalin, wodurch die Aktivität unseres Sympathikus, ein Teil unseres vegetativen Nervensystems, gesteigert wird. Diese Aspekte führen letztlich zu einem gesteigerten Blutdruck.
Lisinopril verhindert die Umwandlung und sorgt so letztlich dafür, dass weniger Aldosteron gebildet wird. Dabei handelt es sich um ein Steroidhormon, das unser Blutvolumen vergrößert und somit den Blutdruck steigert. Bei Bluthochdruck sind die Werte für Aldosteron erhöht.
In diesem Video erklärt Dr. Tobias Weigl die Wirkweise der ACE-Hemmer und erläutert auch Nebenwirkungen und Gefahren.
Durch regelmäßiges Blutdruckmessen wird die Wirkung der medikamentösen Therapie durch Lisinopril oder andere Medikamente (z.B. Betablocker wie Metoprolol oder andere ACE-Hemmer wie Ramipril oder Enalapril) geprüft und die Therapie ggfs. angepasst.
Beta-Blocker wirken dem Namen nach, indem sie sogenannte ß-Rezeptoren blockieren. Dabei handelt es sich um Stellen, an den die „Stresshormone“ Adrenalin und Noradrenalin Werden nun Betablocker (z.B. Metoprolol) eingenommen, wird die Funktion der obengenannten Hormone gehemmt. Diese besteht im Wesentlichen darin, auf Organe anregend zu wirken. Das betrifft auch das Herz. Die Gabe von Beta-Blockern führt zu einem geringeren Herzschlag, einem verringerten Sauerstoffverbrauch des Herzens und weiteren dämpfenden Wirkungen. Grob zusammengefasst lässt sich also sagen: Beta-Blocker kommen in der Regel bei der Behandlung von Herz-Kreislauferkrankungen zum Einsatz. Beispielhafte Erkrankungen oder Beschwerden sind in diesem Zusammenhang:
Abseits von diesen mit dem Herzen in Zusammenhang stehenden Beschwerden finden Beta-Blocker auch bei der Behandlung des Grünen Stars (sog. ‚Glaukom‘) oder bei Zittern (sog. ‚Tremor‘) Anwendung.
Typische Vertreter der Beta-Blocker sind Metoprolol, Bisoprolol oder Carvedilol.
Wenn Sie mehr über Beta-Blocker erfahren möchten, können Sie sich das nachfolgende Video ansehen. In diesem geht Dr. Tobias Weigl im Detail auf diese Substanzklasse ein und erörtert vor allem Anwendungsgebiete und Wirkungen sowie Nebenwirkungen.
Was sind die Anwendungsgebiete von Lisinopril?
Lisinopril kommt meist bei der Behandlung von Bluthochdruck zum Einsatz. Allerdings hat es auch noch einige weitere wichtige Einsatzgebiete, die vor allem im Zusammenhang mit unserem Herzen und unseren Nieren stehen. Der Wirkstoff Lisinopril findet demnach noch bei folgenden Umständen Anwendung:
- Herzinsuffizienz
- Herzinfarkt (für eine kurze Zeit von etwa 6 Wochen nach dem Ereignis)
- Komplikationen mit den Nieren bei Diabetes Mellitus
- Nierenerkrankungen bei Bluthochdruck-Patienten, die auch Typ-2-Diabetiker sind und bei denen sich eine Nierenerkrankung (Niereninsuffizienz) anbahnt
Was sind die Nebenwirkungen von Lisinopril?
Arzneimittel sollen uns natürlich bei der Genesung unterstützen und finden in vielen Therapieansätzen Verwendung. Allerdings geht die Einnahme beinahe jedes Medikaments mit potenziellen Nebenwirkungen einher, weshalb auch der Grundsatz „Keine Wirkung ohne Nebenwirkung“ besteht. Auch Lisinopril ist natürlich davon betroffen. Im Folgenden finden sie daher, geordnet nach Häufigkeit, typische Beschwerden, die sich bei der Einnahme von Lisinopril ergeben können.
Vorab seien aber noch diejenigen Umstände genannt, unter denen Sie die Einnahme des Medikaments dringend beenden und einen Arzt aufsuchen sollten. Dazu gehören:
- bei Verdacht auf eine schwerwiegende Hautreaktion
- bei einer Gewebeschwellung, von welcher der Stimmapparat des Kehlkopfes, der Kehlkopf selbst oder die Zunge betroffen sind
- wenn sich Gelbsucht ergibt oder Ihre Leberenzymwerte deutlich ansteigen
- wenn Fieber, Lymphknotenschwellungen und/oder eine Halsentzündung auftreten
Informieren Sie umgehend Ihren Arzt, wenn sich die obengenannten Nebenwirkungen ergeben. Nur dieser kann die Situation entsprechend beurteilen und weitere notwendige Behandlungsschritte einleiten.
Benommenheit, Kopfschmerzen und Husten zählen zu den häufigsten Nebenwirkungen von Lisinopril
Die nachfolgende Auflistung von Nebenwirkungen bei der Einnahme von Lisinopril ist gemäß bestimmter Parameter nach Häufigkeit sortiert. Die Unterteilung erfolgt in häufig (1 bis 10 Behandelte von 100), gelegentlich (1 bis 10 Behandelte von 1.000), selten (1 bis 10 Behandelte von 10.000) und sehr selten (unter 1 Behandelter von 10.000).
Zu den häufigen Nebenwirkungen zählen:
- Benommenheit
- Kopfschmerzen
- zu starker Blutdruckabfall bei Lagewechsel, bspw. von einer liegenden in eine stehende Haltung
- Husten
- Durchfall
- Erbrechen
- Nierenfunktionsstörungen
Die gelegentlichen Nebenwirkungen umfassen:
- Stimmungsschwankungen
- Missempfindungen (bspw. Kribbeln)
- Schwindel
- Geschmacksstörungen
- Schlafstörungen
- Herzinfarkt
- Schlaganfall
- Herzklopfen
- Herzrasen (sog. ‚Tachykardie‘)
- Durchblutungsstörungen an Händen und Füßen; diese sind dann weiß und sehr kalt
- Schnupfen
- Hautausschlag
- Juckreiz
- Impotenz
- Müdigkeit
- Schwäche
- Blutharnstoff und Serumkreatinin steigen an, Leber- und Kaliumwerte sind erhöht
Zu den seltenen Nebenwirkungen zählen:
- bestimmte Laborwerte – Hämoglobin und Hämatokrit – nehmen ab
- Natriumspiegel im Blut ist niedrig
- Verwirrtheit
- Mundtrockenheit
- Überempfindlichkeit
- Schwellungen von Gewebe (sog. ‚angioneurotisches Ödem‘); ggf. auch im Bereich von Gesicht, Gliedmaßen, Zunge, Lippen, Kehlkopf
- Nesselsucht (sog. ‚Urtikaria‘)
- Haarausfall
- Schuppenflechte
- Harnvergiftung
- akutes Nierenversagen
- bei Männern: Vergrößerung der Brust
- Natriumwerte nehmen ab, Serumbilirubin (ein Leberwert) nimmt zu
Die sehr seltenen Nebenwirkungen umfassen:
- Knochenmarksfunktion herabgesetzt
- Blutarmut (sog. ‚Anämie‘)
- Anzahl bestimmter Blutzellen nimmt ab
- Lymphknotenschwellungen
- Blutzuckerwerte zu niedrig
- Bronchien verengen sich krampfartig
- Nasennebenhöhlenentzündung
- Lunge entzündet sich allergisch
- Bauchspeicheldrüsenentzündung
- Gewebe im Darm schwillt an
- Leberentzündung
- Gelbsucht (sog. ‚Ikterus‘)
- andere Leberfunktionsstörungen
- verstärktes Schwitzen (sog. ‚Hyperhidrose‘)
- schwere Hautreaktionen
- vergrößerte Lymphknoten
- verminderte Ausscheidung von Harn
- Harn wird nicht mehr produziert
Beschwerden in kombinierter Form möglich
Im Zusammenhang mit der Einnahme von Lisinopril wurde noch ein weiterer Symptomenkomplex beschrieben, der einige oder mehrere der folgenden Symptome umfasst: Fieber, entzündete Gefäße, entzündete Muskeln, Gelenkschmerzen und/oder Gelenkentzündungen. Zusätzlich verändern sich einige Laborwerte, es kann zu Hautausschlag, Lichtempfindlichkeit und weiteren Hautreaktionen kommen.
Bei der Behandlung von Bluthochdruck können verschiedene Medikamentengruppen zum Einsatz kommen. Welches Medikament letztlich gegeben wird, hängt mit der individuellen Verträglichkeit, möglicherweise bestehenden Begleiterkrankungen sowie der Interaktion des Wirkstoffs mit anderen Medikamenten zusammen.
Die fünf wichtigsten Medikamente bei der Behandlung von Bluthochdruck, die sogenannten Big 5 der Blutdrucksenker“, sind:
- ACE-Hemmer (bspw. Lisinopril, Ramipril, Enalapril)
- AT1-Rezeptorantagonisten (bspw. Candesartan, Valsartan)
- Diuretika (vor allem Thiazide wie Hydrochlorthiazid)
- Kalziumkanalblocker (bspw. Nitrendipin, Amlodipin))
- Beta-Blocker (bspw. Metoprolol, Bisoprolol)
Möchten Sie mehr über diese Medikamente erfahren? Dann schauen Sie sich am besten den nachfolgenden Video-Beitrag von Dr. Tobias Weigl an. Darin geht er unter anderem auf die vom Patienten und seinem Gesundheitszustand abhängige Auswahl des richtigen Medikaments ein und erklärt darüber hinaus, was eine Stufentherapie ist und wie diese in der Regel verläuft.
Lisinopril aus der Wirkstoffgruppe der ACE-HemmerWirkung
- gegen Bluthochdruck (sog. ‚antihypertensiv‘)
- herzentlastend
Anwendungsgebiete
- Bluthochdruck (sog. ‚Hypertonie‘)
- Herzschwäche (sog. ‚Herzinsuffizienz‘)
- Kurzzeitige Behandlung nach Herzinfarkt
- Nierenerkrankungen bei Bluthochdruck-Patienten, die auch Typ-2-Diabetiker sind, also an Diabetes mellitus Typ 2 leiden
Wichtigste Nebenwirkungen
- Benommenheit
- Kopfschmerzen
- zu starker Blutdruckabfall bei Lagewechsel, bspw. von einer liegenden in eine stehende Haltung
- Husten
- Durchfall
- Erbrechen
- Nierenfunktionsstörungen
Empfohlene Dosis für Erwachsene bei Bluthochdruck (ausgehend von der Darreichung in 10-mg-Tabletten zur Behandlung von Bluthochdruck)
- empfohlene Anfangsdosis ist 10 mg einmal täglich, was einer Tablette entspricht; bei bestehendem Risiko für Blutdruckabfall reduzierte Dosis von 2,5–5 mg täglich; bei eingeschränkter Nierenfunktion ist die Dosis ebenfalls reduziert
- auf Dauer wird die Dosis auf 20 mg, entsprechend 2 Tabletten Lisinopril, erhöht; eine weitere Erhöhung ist möglich, wenn ein entsprechender therapeutischer Effekt über einen Zeitraum von 2–4 Wochen ausbleibt
- maximal empfohlene Tagesdosis ist 40 mg täglich
- die gleichzeitige Einnahme harntreibender Mittel erhöht das Risiko für einen Blutdruckabfall; diese Mittel werden bei einer Therapie mit Lisinopril möglicherweise abgesetzt (2–3 Tage vorher)
- ist das Absetzen nicht möglich, beträgt die Anfangsdosis 5 mg täglich; in der Folge werden die Nierenfunktion sowie der Blutkaliumspiegel regelmäßig geprüft und die Dosis entsprechend angepasst
Empfohlene Dosis für Kinder im Alter von 6–16 Jahren mit Bluthochdruck (ausgehend von der Darreichung in 10-mg-Tabletten zur Behandlung von Bluthochdruck)
- Dosierung erfolgt abhängig von Körpergewicht und Blutdruckreaktion auf das Medikament
- Empfehlungen richten sich nach dem Körpergewicht; bei zwischen 20 und 50 kg werden einmal täglich 2,5 mg Lisinopril empfohlen, bei über 50 kg wird die Dosis auf 5 mg verdoppelt
- die jeweiligen Maximaldosen liegen bei 20 mg täglich (bei zwischen 20 und 50 kg) und 40 mg (bei über 50 kg)
- Kinder unter 6 Jahren sollten Lisinopril nicht einnehmen
Dosierung von Lisinopril bei Herzschwäche
- einmal Lisinopril kommt vor allem begleitbehandelnd zu harntreibenden Medikamenten, Herzarzneimitteln oder Beta-Blockern zum Einsatz
- die Anfangsdosis liegt dann bei 2,5 mg einmal täglich
- die Dosis kann dann in Schritten von je maximal 10 mg erhöht werden, allerdings mit je 2 Wochen dazwischen
- die Maximaldosis liegt bei 35 mg
Dosierung, wenn Sie bereits mit harntreibenden Mitteln (sog. ‚Diuretika‘) behandelt worden sind
- einmal täglich 5 mg, ggf. weniger; Nierenfunktion und Kaliumwerte werden überwacht
Dosierung bei akutem Herzinfarkt
- Lisinopril wird hier üblicherweise in Kombination mit anderen Arzneimitteln, die zur Standard-Infarkttherapie gehören (Thrombolytika, ASS, Beta-Blocker), gegeben
- Behandlung mit Lisinopril beginnt in der Regel innerhalb der ersten 24 Stunden nach den Herzinfarktzeichen
- die Dosierung für die ersten drei Tage ist die folgende: anfangs einmal 5 mg, nach 24 Stunden noch einmal 5 mg, nach 48 Stunden dann 10 mg
- danach täglich einmal 10 mg
- je nach gemessenem Blutdruck wird die Anfangsdosis reduziert oder das Medikament bei unerwünschten Blutdruckwerten im Verlauf der Behandlung gar abgesetzt
die Behandlung ist zunächst für 6 Wochen angesetzt
Dosis bei durch Diabetes verursachte Nierenkomplikationen
- einmal täglich 10 mg, bei Bedarf Erhöhung auf 20 mg möglich (stets nach Absprache mit dem behandelnden Arzt)
- je nach Nierenfunktion wird die Dosis entsprechend gesenkt
Dosis bei Nierenfunktionseinschränkung
- bei mäßiger Einschränkung → 5–10 mg einmal täglich
- bei starker Einschränkung → 2,5 mg einmal täglich
Anwendungsdauer
- in der Regel Langzeittherapie
Darreichungsform
- Tablette
Welche Kontraindikationen, Warnhinweise und Wechselwirkungen existieren für Lisinopril?
Bestimmte Medikamente dürfen unter bestimmten Bedingungen nicht eingenommen werden. Ihre Einnahme ist dann strengstens untersagt. Diesen Umstand bezeichnet man in der Medizin als Kontraindikation bzw. auch Gegenanzeige.
Die Kontraindikationen von Lisinopril umfassen:
- Überempfindlichkeit gegen den Wirkstoff, andere ACE-Hemmer oder andere Bestandteile des Medikaments
- Vorangegangene Behandlung mit ACE-Hemmern, die zur Bildung eines angioneurotischen Ödems führte
- angioneutorisches Ödem, das entweder angeboren oder nicht auf eine spezifische Ursache zurückzuführen ist
- zweites und drittes Schwangerschaftstrimester
- gleichzeitige Einnahme von Mitteln, die Aliskiren enthalten, wenn der Patient an Diabetes mellitus erkrankt ist oder eine eingeschränkte Nierenfunktion vorliegt
Warnhinweise und Vorsichtsmaßnahmen
Es existieren im Zusammenhang mit der Einnahme von Lisinopril auch einige Warnhinweise bzw. zu ergreifende Vorsichtsmaßnahmen. Liegen diese bei Patienten vor, so sind diese dazu angehalten, dies gegenüber ihrem Arzt zu erwähnen, der entsprechend damit umzugehen weiß. Zu diesen sowohl Warnhinweisen als auch Vorsichtsmaßnahmen gehören:
- Risiko auf erhöhten Blutdruckabfall (durch bspw. Störungen im Flüssigkeits- und/oder Salzhaushalt)
- Herzerkrankung mit unterbrochener Durchblutung
- Durchblutungsstörungen des Gehirns
- instabiler Kreislauf nach Herzinfarkt
- Herzklappenverengungen der linken Herzkammer oder andere dortige Abflusshindernisse
- eingeschränkte Nierenfunktion
- Einengung der Nierenschlagadern
- Behandlung mit Lisinopril führt zu Gewebeschwellungen
- Leberenzymwerte steigen an, es ergibt sich eine Gelbsucht
- Anzahl weißer Blutkörperchen nimmt ab
- Erkrankung des Bindegewebes mit Gefäßbeteiligung
- Einnahme von Arzneimitteln, die Abwehrreaktionen unterdrücken
- gleichzeitige Einnahme der Wirkstoffe Allopurinol, Procainamid oder Lithium
- unzureichende Blutdrucksenkung aufgrund der ethnischen Zugehörigkeit
- anhaltend trockener Husten
- Risiko für erhöhte Blutkaliumwerte
- Diabetes mellitus (Zuckerkrankheit)
- gleichzeitige Einnahme anderer Blutdrucksenker, bspw. Angiotensin-II-Rezeptor-Antagonisten (z. B. Valsartan, Candesartan) oder Aliskiren
- gleichzeitige Einnahme von sogenannten mTor-Inhibitoren (bspw. Sirolimus, Everolimus)
Haben Sie vor, eine Desensibilisierungstherapie gegen Gifte von Insekten zu unternehmen, sollten Sie dies im Zusammenhang mit Lisinopril mit Ihrem Arzt besprechen. Dieser wird das Medikament möglicherweise durch eine andere Stoffklasse ersetzen, da sich ansonsten lebensbedrohliche Überempfindlichkeitsreaktionen ergeben können.
Zu ähnlichen Reaktionen kann es im Zusammenhang mit der Dialyse kommen. Sprechen Sie unter diesen Umständen also immer mit Ihrem behandelnden Arzt, damit er diese Informationen im weiteren Behandlungsverlauf berücksichtigen kann.
Sie sollten Ihren behandelnden Arzt unmittelbar informieren und die Einnahme von Lisinopril eigenmächtig beenden, wenn es bei Ihnen zu folgenden Krankheitszeichen kommt:
- Schwellung von Gesicht, Lippen, Schleimhaut, Zunge, Kehlkopf und/oder Gliedmaßen
- Atemnot
- Gelbfärbung von Haut bzw. Schleimhäuten
- Lymphknotenschwellung, Halsentzündung und/oder Fieber
Wechselwirkungen mit anderen Medikamenten
Wechselwirkungen, in diesem Zusammenhang genauer Arzneimittelwechselwirkungen, beschreiben die gegenseitige Beeinflussung von Medikamenten, wenn diese zeitgleich eingenommen werden. Der Begriff kann auch die Wechselwirkung zwischen einem Medikament und einem Lebensmittel beschreiben.
Es ist immer sehr wichtig, den behandelnden Arzt davon in Kenntnis zu setzen, ob und wenn ja welche Medikamente bereits eingenommen werden oder ob geplant ist, in Zukunft ein bestimmtes Medikament einzunehmen. Denn abhängig von diesen können sich bestimmte, mitunter gefährliche Wechselwirkungen ergeben – auch bei gleichzeitiger Einnahme mit Lisinopril.
Die Wechselwirkungen, die sich bei gleichzeitiger Einnahme von Lisinopril und anderen Mitteln ergeben können, finden sich in der nachfolgenden Auflistung.
- Wenn Sie Arzneimittel einnehmen, die Ihre Kaliumausscheidung verringern oder Präparate zu sich nehmen, die für eine Erhöhung des Kaliumspiegels sorgen können, steigt die Kaliumkonzentration im Blut. Sie sollten diese Werte regelmäßig kontrollieren lassen, vor allem wenn Ihre Nieren in ihrer Funktion eingeschränkt sind, Sie an Nierenschwäche leiden oder zuckerkrank sind.
- Im Zusammenhang mit harntreibenden Arzneimitteln (sog. ‚Diuretika‘ wie z. B. Furosemid) kann es bei gleichzeitiger Einnahme von Lisinopril zu einer verstärkten Blutdrucksenkung kommen.
- Die gleichzeitige Einnahme von Lisinopril und Lithium ist nicht empfohlen, da sich so die Lithiumkonzentration im Blut erhöhen kann. Das gesundheitsschädliche Risiko von Lithium ist zudem erhöht, wenn zeitgleich sogenannte Thiaziddiuretika eingenommen werden. Hierbei handelt es sich um eine bestimmte Form harntreibender Arzneimittel.
- Wenn Lisinopril zeitgleich mit Schmerzmitteln und Entzündungshemmern (sog. ‚nichtsteroidale Antirheumatika‘, kurz: NSAR) genommen wird, kann die blutdrucksenkende Wirkung von Lisinopril abgeschwächt werden. Außerdem erhöhen sich die Kaliumwerte im Blut und die Nierenfunktion verschlechtert sich. In seltenen Fällen und vor allem bei Vorbelastung durch bspw. Nierenschwäche kann es dann auch zu einem akuten Nierenversagen kommen. Beispiele für diese Mittel wären Ibuprofen, Diclofenac oder Acetylsalicylsäure.
- In Verbindung mit anderen blutdrucksenkenden und gefäßerweiternden Arzneimitteln kommt es zu einem verstärkten blutdrucksenkenden Effekt.
- Wird Lisinopril in Kombination mit Betäubungsmitteln, Narkosemitteln oder Mitteln gegen psychische Erkrankungen sowie Depressionen gegeben, kann sich der Effekt der Blutdrucksenkung verstärken.
- In Kombination mit sogenannten Sympathomimetika, die unter anderem einen gesteigerten Blutdruck verursachen, kann es zu einer abgeschwächten blutdrucksenkenden Wirkung kommen.
- Wird Lisinopril in Kombination mit Insulin oder anderen blutzuckersenkenden Arzneimitteln gegeben, kann sich ebendieser blutzuckersenkende Effekt verstärken, sodass die Zuckerwerte – vor allem anfangs – auf unterhalb der Normalwerte sinken.
- Wenn Patienten, die Lisinopril einnehmen, ein goldhaltiges Arzneimittel gegeben bekommen, kann es zu sogenannten nitroiden Reaktionen kommen. Diese umfassen eine Rötung des Gesichts, Übelkeit, Schwindel und erniedrigten Blutdruck.
- Bei gleichzeitiger Anwendung bestimmter sogenannter mTor-Inhibitoren – diese kommen üblicherweise zum Einsatz, um das Abstoßen eines transplantierten Organs zu verhindern – erhöht sich das Risiko einer schnellen Schwellung unter der Haut in bspw. dem Rachenbereich. Dann spricht man von einem sogenannten Angioödem.
Als Mineralstoff nimmt Kalium in unserem Körper neben Natrium, Kalzium, Zink und Eisen eine wichtige Funktion ein. Es sorgt vor allem für die Regulation unseres Flüssigkeitshaushalts und ermöglicht die Weiterleitung elektrischer Impulse an Muskeln- sowie Nervenzellen. Der tägliche Bedarf unseres Körpers an Kalium liegt bei 2 Gramm. Eine zu geringe Zufuhr kann sich in Mangelerscheinungen äußern, zu denen unter anderem Müdigkeit, Kopfschmerzen sowie Schwindelgefühle gehören. Dann spricht man von einer sogenannten Hypokaliämie.
Dem Thema Kalium widmet sich auch dieser Artikel:
Kalium muss unserem Körper von außen zugeführt werden, er kann es nicht eigenständig produzieren. Nicht zuletzt diesem Umstand verdanken wir die Fülle an Nahrungsergänzungsmitteln, unter denen sich die Kalium-Präparate besonderer Beliebtheit erfreuen. Allerdings können wir Kalium auch auf natürliche Weise zu uns nehmen. Denn es ist in zahlreichen Lebensmitteln enthalten, bspw. in Obst (Orange, Banane, Aprikose), getrockneten Früchten, diversen Fleischwaren, Kartoffeln, diversen Nusssorten (Erdnüsse, Mandeln, Cashewnüsse), Kakao und Olivenöl.
Was es mit dem großen Angebot an Nahrungsergänzungsmitteln auf sich hat und wie wichtig in diesem Zusammenhang Kalium-Präparate sind, erfahren Sie in unserem Artikel zum Thema:
Sie möchten sich lieber ein aufklärendes Video zum Thema ansehen? Dr. Tobias Weigl hat sich im nachfolgenden Beitrag ausführlich mit Kalium befasst und erörtert im Video vor allem die Wichtigkeit des Mineralstoffs sowie die Auswirkungen eines Kaliummangels.
Lisinopril in der Schwangerschaft und Stillzeit
Es ist in jedem Fall wichtig, Ihren Arzt davon in Kenntnis zu setzen, wenn sie meinen, schwanger zu sein, tatsächlich schwanger sind oder in der kommenden Zeit planen, schwanger zu werden. In der Regel wird der Arzt dann nämlich veranlassen, dass Lisinopril abgesetzt wird und ihnen ein alternatives Medikament verordnen.
Im Allgemeinen wird nicht dazu geraten, Lisinopril bei Schwangerschaft weiter einzunehmen, auch nicht in der frühen Schwangerschaft. Nach dem dritten Schwangerschaftsmonat ist die Einnahme strengstens untersagt, da ein Nicht-Absetzen das ungeborene Kind schwer schädigen kann. Dies gilt im Grunde übergreifend für alle ACE-Hemmer.
Ähnliches gilt für die Stillzeit. Stillende Mütter sollten kein Lisinopril einnehmen, vor allem weil bisher keine ausreichenden Erkenntnisse über die Auswirkungen vorliegen. Der behandelnde Arzt wird dann eine alternative blutdrucksenkende Therapie veranlassen.
Was sollte ich wissen?
Wenn Sie Lisinopril einnehmen müssen, gilt es, einige grundlegende Hinweise zu beachten. Im Folgenden werden daher einige Regeln aufgeführt, die sich auf die Einnahme des Wirkstoffs in Form von 10-mg-Tabletten beziehen. Vorab sollte aber gesagt werden: Es ist wichtig, dass Sie die Tabletten genauso einnehmen, wie Ihr Arzt es Ihnen sagt. Sind Sie sich wegen irgendetwas unsicher, üben sie sich nicht in falscher Zurückhaltung, sondern wenden Sie sich mit Fragen an Ihren Arzt!
Regeln bei der Einnahme von Lisinopril 10-mg-Tabletten:
- Die Tablette sollte stets einmal täglich zur selben Zeit eingenommen werden, und zwar unzerkaut und mit ausreichend Flüssigkeit.
- Die Tablette kann unabhängig von den Mahlzeiten eingenommen werden.
- Achten Sie auf die Reaktion Ihres Körpers bei der ersten Einnahme. Fühlen Sie sich schwindlig oder benommen, sollten Sie Ihren Arzt davon umgehend in Kenntnis setzen.
- Halten Sie Rücksprache mit Ihrem Arzt, wenn Sie der Ansicht sind, dass das Medikament nicht so wirkt wie es soll (zu stark oder zu schwach).
- Wenden Sie sich außerdem direkt an einen Arzt, wenn Sie zu viel eingenommen haben oder ein Kind die Tabletten geschluckt hat. Denn dies kann zu einer Vergiftung führen, über deren Behandlung der Arzt bzw. Notarzt entscheiden muss.
- Wenn Sie einmal vergessen haben, eine Tablette einzunehmen, nehmen Sie nicht die doppelte Menge ein, sondern machen einfach zum nächsten Zeitpunkt wie verordnet weiter.
- Beenden Sie die Einnahme von Lisinopril nicht eigenmächtig, sondern halten Sie auch diesbezüglich Rücksprache mit Ihrem behandelnden Arzt. Dies könnte nämlich dazu führen, dass bisher erfolgreich behandelte Beschwerden wieder zu Tage treten.
Wissenschaftler um Blánaid M. Hicks vom Centre for Clinical Epidemiology in Montreal konnten herausfinden, dass die Langzeitgabe von ACE-Hemmern offenbar mit einem erhöhten Lungenkrebsrisiko verbunden ist. Die Ergebnisse wurden im British Medical Journal unter dem Titel „Angiotensin converting enzyme inhibitor and risk of lung cancer: population based cohort study“ veröffentlicht.
Ramipril und Lisinopril gehören zu den häufig verschriebenen ACE-Hemmern zur Behandlung von Bluthochdruck und Herzschwäche. Dass mit ebendiesen ACE-Hemmern im Rahmen einer Langzeittherapie ein erhöhtes Lungenkrebsrisiko einhergehe, konnten die Wissenschaftler um Hicks bei der Untersuchung zahlreicher Langzeitdaten herausfinden. Für seine Arbeit untersuchte das Team Daten von 992.061 Bluthochdruck-Patienten und verglich dabei das Lungenkrebsrisiko unter der Einnahme von ACE-Hemmern mit der Einnahme anderer Blutdrucksenker wie Sartane, Beta-Blocker oder Calcium-Kanal-Blocker. Im Schnitt wurden die einzelnen Daten über 6,4 Jahre ausgewertet. Die am häufigsten zur Behandlung von Bluthochdruck angewendeten Wirkstoffe sind ACE-Hemmer und Sartane, auch bekannt als Angiotensin-II-Rezeptor-Antagonisten. Ein Drittel der Kohorte – so bezeichnet man hier die Gruppe von Personen, die gleichzeitig untersucht wird – waren Patienten, die mit ACE-Hemmern behandelt wurden. 30.000 Patienten bekamen Sartane. Etwa 10 Prozent der gesamten Untersuchten erhielten sowohl Sartane als auch ACE-Hemmer.Lungenkrebsrisiko unter ACE-Hemmern größer als unter Sartanen
In der Gesamtheit der untersuchten Patienten kam es zu insgesamt 7.952 Fällen von Lungenkrebs. Auffällig war dabei: Das Risiko für Lungenkrebs war unter ACE-Hemmern im Vergleich zu Sartanen um 14 Prozent erhöht. Das hängt scheinbar auch mit der Dauer der Einnahme zusammen. Denn erst ab einer Dauer von etwa fünf Jahren haben sich signifikante Unterschiede zwischen den Gruppen ergeben. Nach einer Behandlungsdauer von 10 Jahren war das Lungenkrebsrisiko unter ACE-Hemmern sogar um 31 Prozent höher als unter Sartanen.
Das Team hat bereits eine Vermutung, wodurch das erhöhte Risiko zustande kommt. Das Enzym ACE wandelt in der Regel Angiotensin I in Angiotensin II um. Werden ACE-Hemmer gegeben, wird dieser Vorgang unterbunden und der Blutdruck wird gesenkt. Allerdings ist ACE auch dafür verantwortlich, sowohl Bradykinin als auch Substanz P abzubauen. Diese beiden Botenstoffe können dazu beitragen, dass Lungenkrebsgewebe wächst. ACE-Hemmer sorgen also letztlich dafür, dass sich die beiden Substanzen Bradykinin und Substanz P häufen. In diesem Zusammenhang sei laut der Autoren aber noch weitere Forschung nötig.Quelle: Blánaid M. Hicks u. a. (2018): Angiotensin converting enzyme inhibitors and risk of lung cancer: population based cohort study. In: BMJ 2018;363:k4209.
In diesem Zusammenhang ist es wichtig, darauf hinzuweisen, dass es sich hierbei um eine Beobachtungsstudie handelte. Zwar kann eine solche Zusammenhänge aufzeigen. Es ist allerdings nicht möglich, Aussagen über Ursachen und Wirkungen zu treffen. Experten der Deutschen Gesellschaft für Kardiologie (kurz: DGK) bemängeln vor allem, dass Lungenkrebs von mehreren Faktoren abhängig sei, die in der Studie allerdings nicht berücksichtigt worden seien. Zu diesen Faktoren gehören unter anderem der sozioökonomische Status der Patienten, deren Ernährungsgewohnheiten, eine mögliche familiäre Vorbelastung sowie der Tabakkonsum der Patienten.
Letztlich bestehe laut DGK vorerst kein Anlass, von der Therapie mit ACE-Hemmern abzusehen. Man betrachte die Studie aber als Signal, das weitergehende Untersuchungen erfordert.
Häufige Patientenfragen
Was kann passieren, wenn ich eine Überdosis Lisinopril einnehme?
Dr. T. Weigl:
Das kann pauschal nicht beantwortet werden. Die tatsächlichen Beschwerden richten sich nämlich nach dem Ausmaß bzw. der Schwere der durch die Überdosierung verursachten Vergiftung. Mögliche Symptome sind ein starker Blutdruckabfall, beschleunigter oder verlangsamter Herzschlag, Kreislaufversagen, Herzklopfen, beschleunigte Atmung, Nierenversagen, Schwindel, Angst und Husten.
Darf ich weiter Auto fahren, wenn ich Lisinopril einnehme?
Dr. T. Weigl:
Diese Frage lässt sich weniger mit ja oder nein, sondern eher mit einer Erklärung beantworten. Bei Lisinopril handelt es sich um ein Medikament, das steter ärztlicher Kontrolle bedarf. Die Reaktionen auf das Medikament unterscheiden sich von Person zu Person, sodass es teilweise möglich wäre, dass Ihre Reaktionsfähigkeit so stark eingeschränkt ist, dass Sie nicht dazu in der Lage sind, aktiv am Straßenverkehr teilzunehmen. Auf derlei Reaktionen sollte besonders zu Behandlungsbeginn, bei einer Dosiserhöhung oder bei einem Wechsel der Präparate geachtet werden. Halten Sie diesbezüglich unbedingt Rücksprache mit Ihrem behandelnden Arzt.
Wie wirken Calcium-Kanalblocker – das sind doch auch Medikamente gegen Bluthochdruck, oder?
Dr. T. Weigl:
Ja, das ist richtig. Sie finden darüber hinaus aber auch bspw. Anwendung bei der Behandlung der koronaren Herzkrankheit oder bei Herzrhythmusstörungen. Calcium-Kanalblocker sorgen im Körper dafür, dass Ca2+-Ionen nicht mehr in den sogenannten L-Typ-Ca-Kanal einströmen können. Dadurch nimmt der Gefäßwiderstand ab. Außerdem senken sie den Gefäßmuskeltonus, was letztlich zur Gefäßweitung (sog. ‚Vasodilatation‘) beiträgt. Überdies sorgen Calcium-Kanalblocker am Herzen dafür, dass der Sauerstoffbedarf reduziert wird. Unterschiede zu bspw. ACE-Hemmern werden aber auch in Hinblick auf die Kontraindikationen deutlich. So dürfen Calcium-Kanalblocker bspw. nicht gegeben werden, wenn Patienten an einer Herzinsuffizienz leiden oder einen akuten Herzinfarkt erlitten haben, während ACE-Hemmer u. a. genau diese Erkrankungen therapieren können.
Seit ich Lisinopril einnehme, bin ich ständig am Husten – ist das normal oder kann man dagegen etwas unternehmen?
Dr. T. Weigl:
Reizhusten ist eine häufige Nebenwirkung von ACE-Hemmern. Bei den Wirkstoffen Elanapril und Captopril sind bspw. 15–20 Prozent aller Behandelten von einem solchen Husten betroffen. Das hängt mit dem zuvor im Artikel erwähnten Enzym ACE zusammen. Dieses wird bei der Gabe von ACE-Hemmern dem Namen nach gehemmt und kann so seinen Aufgaben nicht mehr nachkommen. Das führt letztlich zwar dazu, dass der Blutdruck sinkt, da das blutdrucksteigernde Hormon Angiotensin II nicht mehr produziert werden kann. Allerdings hat die Hemmung auch zur Folge, dass der Botenstoff Bradykinin nicht mehr abgebaut werden kann und dann Hustenrezeptoren reizt. Dieser Umstand äußert sich bei Patienten unterschiedlich. Die einen husten leicht, die anderen erleben einen starken Dauerhusten. Sie sollten sich, wenn Sie davon betroffen sind, an Ihren Arzt wenden, der mit Ihnen die weiterführende Therapie unter den neuen Gesichtspunkten erarbeiten kann. Gegebenenfalls wird er als Alternative einen Wirkstoff aus der Substanzgruppe der Sartane verschreiben. Wichtig ist, dass Sie nicht eigenmächtig handeln und das Medikament einfach absetzen. Denn im Grunde handelt es sich bei ACE-Hemmern um sehr zuverlässige Medikamente, die außerdem als gut verträglich gelten.
Verwandte Themen
- Bluthochdruck (Hypertonie) – Symptome | Diagnose | Therapie
- Bluthochdruck durch Phosphate
- Candesartan gegen Bluthochdruck – Nebenwirkungsarme Alternative zu ACE-Hemmern?
- Ramipril – Dosierung, Wirkung & Nebenwirkung dieses ACE-Hemmers
- ACE-Hemmer Enalapril – Was ist die Besonderheit für dieses Medikament?
- Metoprolol Wirkstoff – Wirkung, Dosierung und Risiken eines wichtigen Betablockers
- Fit bis ins hohe Alter – Arzneien der Zukunft machen es möglich
- Herzrhythmusstörungen – Ursachen, Diagnose und Behandlung
- Aktuelle Forschung – Die Arzneimittel mit den häufigsten Nebenwirkungen
- Herzrasen – Ursachen, Symptome und Therapie einer Tachykardie
- Herzrhythmusstörungen: Woran kann es liegen? – Ursachen, Diagnose & Behandlung
- Schleifendiuretikum Furosemid gegen Bluthochdruck & Ödeme – Dosierung & Nebenwirkungen
Haben Sie bereits Erfahrungen mit dem Wirkstoff Lisinopril? Haben Sie Fragen zum Thema und möchten vielleicht mehr über ACE-Hemmer und andere blutdrucksenkende Medikamente erfahren? Nutzen Sie unsere Kommentarfunktion weiter unten für den Austausch untereinander und mit uns!
Die hier beschriebenen Punkte (Krankheit, Beschwerden, Diagnostik, Therapie, Komplikationen etc.) erheben keinen Anspruch auf Vollständigkeit. Es wird genannt, was der Autor als wichtig und erwähnenswert erachtet. Ein Arztbesuch wird durch die hier genannten Informationen keinesfalls ersetzt.Autoren: Dr. Tobias Weigl und Tobias Möller
Redaktion: Sebastian Mittelberg
Veröffentlicht: 20.02.2019
Quellen
- Deutsche Hochdruckliga e.V. DHL®: Wie wirken aktuelle Blutdrucksenker?
- gelbe-liste.de: Wirkstoffe – Lisinopril.
- gelbe-liste.de: Wirkstoffgruppen – Calciumkanalblocker.
- Blánaid M. Hicks u. a. (2018): Angiotensin converting enzyme inhibitors and risk of lung cancer: population based cohort study. In: BMJ 2018;363:k4209.
- hil/aerzteblatt.de (2018): Kardiologen warnen vor Absetzen von ACE-Hemmern. In: aerzteblatt.de.
- Klinisches Wörterbuch Pschyrembel Online
- ratiopharm.de (2017): Fachinformation Lisinopril-ratiopharm® 2.5 mg/5 mg/10 mg/20 mg Tabletten.
- Ratiopharm (2017): Information für Patienten – Lisinopril-ratiopharm® 10 mg Tabletten.
- Karl Wagner (2007): Wenn Hypertoniker ihrem Arzt was husten. In: Druckpunkt 02/2007, S. 30.










Was denkst Du?